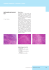Diapositiva 1 - Biblioteca Medica
Transcript
Diapositiva 1 - Biblioteca Medica
Linfadeniti infettive Giacomo Magnani , Ermanno Gabbi SC Malattie Infettive Az. Ospedaliera Asmn di Reggio Emilia Corso di formazione specifica in Medicina Generale, Reggio Emilia, 1 febbraio 2011 Linfonodo normale • Aspetto ovalare • Diametro <1 cm • Peso di ~1 gr • ~ 2000 milioni di linfociti • Transito di linfociti per ora = tre volte il peso. Tre aree : • Corticale: costituita da linfociti B e macrofagi strutturati in follicoli; • Paracorticale: costituita da linfociti T e cellule dendritiche; • Midollare: costituita da minore quota di linfociti e da plamacellule attivate (produzione anticorpale) Funzioni: • Barriera difensiva • Differenziazioni e maturazione dei linfociti. • Innesto della risposta immune adattativa. Patofisiologia della linfoadenopatia • Infezione iniziale – – – – • RTI Faringite Otite media Infezione odontogena Drenaggio da parte dei linfonodi afferenti – Cattura dei germi da parte di macrofagi e cell.dendritiche – Presentazione associata a molecole MHC. • Presentazione alle cellule T – Formazione di cloni cellulari – Rilascio di citochine inducenti chemiotassi • Attivazione del sistema B – Produzione anticorpale – Attivazione immunitaria permanente Patofisiologia della linfoadenopatia (cont) • Risultato della attivazione del sistema immunitario – Iperplasia cellulare – Infiltrazione leucocitaria – Edema tissutale – Vasodilatazione e leakage capillare – Dolore da distensione capsulare Linfadenopatia: definizioni • Linfonodi anomali > 2 cm nei bambini > 1,0 cm negli adulti consistenza anomala aspetto rotondeggiante • Durata acuta: < 2 settimane sub-acuta : 2-6 settimane cronica: > 6 settimane. • Sede localizzata: 1 sola area interessata generalizzata: ≥ 3 aree, non contigue Epidemiologia • Bambini: – nell’80% dei casi le linfoadenopatie sono reattive, spesso da cause infettive. • Adulti: – più frequentemente che nei bambini le cause sono non infettive (autoimmuni, linfoproliferative) – rischio di eziologia neoplastica in aumento con l’età : ≥ 60% in età > 50 anni (valutazioni differenti in area tropicale, subtropicale). Linfoadeniti virali • Mononucleosi infettiva (EBV) • CMV • HIV • adenovirus • coxsachie • HHV-6 • morbillo • rosolia • varicella • infezioni vie respiratorie Linfoadeniti batteriche • Staphilococcus aureus • Streptococco β-emolitico gr.A • Haemophilus influenzae tipo B • Micobacterium tuberculosis • Micobatteriosi non tubercolare • Bartonella henselae (M. graffio di gatto) • Corynebacterium diphtheriae (difterite) • Brucella melitensis • Treponema pallidum (lue secondaria) • Leptospira interrogans (leptospirosi) • Francisella tularensis (tularemia) Linfoadeniti fungine e parassitarie • Histoplasma capsulatum • Candida albicans • Sporothrix schenckii • Toxoplasma gondii • Leishmania • Plasmodi malarici • Trypanosoma brucei Caso clinico 1 • Donna di 26 anni, senza patologie precedenti, da 7 gg presenta febbre elevata (38°C) , faringodinia e malessere generale. • All’esame obbiettivo: moderata ipertrofia tonsillare con placche biancastre, eritema faringeo diffuso, linfoadenopatia cervicale anteriore, posteriore ed ascellare bilateralmente con linfonodi di 1.5- 2 cm , di consistenza duro-elastica, lievemente dolenti. • Quale ipotesi diagnostica? • Che cosa fareste? Caso clinico 1: indagini richieste • Emocromo completo • VES • LDH • GOT, GPT • Monotest (ricerca Ab eterofili) • Sierologia per EBV e CMV Caso clinico 1 • • • • • • GB = 13.500/mm3, L 55%, M 10% (10-20% linfociti atipici) VES = 13 1h GOT 180 UI/ml , GPT 245 UI/ml Monotest positivo Positività Ab IgM anti EBV (ELISA) Negatività Ab IgM/IgG anti CMV (ELISA) Mononucleosi infettiva da EBV Linfocita atipico (cellula di Downey ) in un paziente con mononuclosi infettiva (Wright–Giemsa) • • • Linfocita grande, con abbondante citoplasma, vacuoli citoplasmatici, cromatina nucleare non compatta, e dentellatura della membrana cellulare da parte degli eritrociti circostanti. Non è patognomonico della MI; presente anche nella infezione da CMV, rosolia, toxoplasma…… Si tratta di linfociti T (EBV infetta linfociti B) Mononucleosi infettiva Caratteristiche cliniche • Prevalente in soggetti di età compresa tra 15-25 anni • Periodo di incubazione di 30-45 giorni. • Fase acuta spesso preceduta da periodo prodromico: facile affaticabilità, cefalea, malessere. • andamento spesso subclinico nei bambini e grave negli adulti/anziani. Segni e sintomi • • • • • • • Febbre Faringodinia Malessere generale Cefalea Dolore addominale, nausea e vomito (epatite concomitante) Dolore toracico e tosse Mialgie Mononucleosi infettiva Indizi clinici diagnostici • Aumento di volume delle tonsille, tonsillite essudativa ed infiammazione faringea (può essere indistinguibili da faringite streptococcica o da altri virus) • Linfoadenopatia: colpisce principalmente le stazioni cervicali posteriori, ma può essere generalizzata. Linfonodi simmetrici, isolati, dolenti, ma non fissi. • Epatomegalia (50% dei casi) con alterazione dei test di funzionalità epatica nell’80% dei casi. Raro l’ittero. • Splenomegalia (75% dei casi). • Esantema maculo-papuloso: in meno del 5% dei casi; spesso favorito dall’uso di ampicillina. • Enantema petecchiale sul palato molle. Mononucleosi infettiva Alterazioni ematologiche • • • Linfomonocitosi: – aumento assoluto e relativo ( > 50%) delle cellule mononucleate periferiche con 10-20% di linfociti atipici. – Il n. GB = 10-20.000 per mm3 a partire dalla 2-3 sett; può arrivare a 50.000 facendo pensare ad una reazione leucemoide. Presenza di anticorpi eterofili: – reagiscono con gli antigeni di superficie delle emazie di montone e di cavallo, non con le cellule renali di cavia = test di Pul BunnelDavidsohn. Risposte anticorpali non specifiche (FR, crioglobuline....). Diagnosi sierologica • Monotest: identifica la presenza di anticorpi eterofili specifici; – test rapido; falsi positivi rari, falsi negativi nel 10-15% dei casi (positività del 40% alla 1 sett., 60% alla 2 sett, 80-90% alla 3 sett.) • Sierologia per EBV (ELISA per IgG ed IgM) Levels of Antibodies Specific to Epstein–Barr Virus (EBV) during Infectious Mononucleosis and Convalescence • • • Luzuriaga K, Sullivan J. N Engl J Med 2010;362:1993-2000 Anticorpi IgM contro l’antigene viro-capisdico (VCA-IgM): sono presenti nell’infezione primaria e scompaiono in 1-2 mesi. Anticorpi IgG contro l’antigene viro-capisdico (VCA-IgG): compaiono immediatamente dopo le VCA-IgM e la comparsa dei sintomi, persistono a titoli bassi per tutta la vita. Anticorpi contro l’antigene nucleare (EBNA): compaiono dopo 3-4 settimane dall’insorgenza della MI e perdurano per tutta la vita. Trattamento e follow-up Conclusions and Recommendations • • • • Prevalentemente di supporto; Non disponibile una terapia antivirale specifica; NON indicata terapia corticosteroidea nei casi non complicati. NON indicata terapia antibiotica: ampicillina/amoxicillina può determinare la comparsa di esantema maculopapuloso. • Guarigione senza sequele e ritorno alla normale attività entro 2 mesi nella maggior parte dei casi; • In alcuni soggetti può persistere astenia per alcuni mesi (tranquillizzare!!); • NO attività sportiva per 2-3 mesi per rischio rottura di milza. • NON indicate speciali precauzioni per evitare la trasmissione (la maggioranza della popolazione è EBV-positiva). Complicanze • • • Meningite, encefalite, corea, sindrome di Guillan Barrè, paralisi di Bell (n. facciale), mielite trasversa Epatite Anemia emolitica (Coombs positiva,1-3% dei casi) , trombocitopenia, granulocitopenia • Rottura della milza (0,2% dei casi) • Pericardite e miocardite (rare) • Sinfrome nefrosica e nefrite (rara) • Cheratocongiuntivite, neurite ottica • Ostruzione vie aeree (tonsillite ostruttiva, formazioni di pseudomembrane). Diagnostica differenziale • Citomegalovirosi • Toxoplasmosi • HIV (infezione primaria) • Angina streptococcica • Rosolia • Epatite virale • Tubercolosi • Brucellosi Sindrome simil mononucleosica Sindrome simil-mononucleosica • • • • Febbre Angina Linfoadenopatia generalizzata Linfomonocitosi • Malessere • Cefalea • Mialgie CMV • • • • 5-10% dei casi di sindrome simil mononucleosica Differenze cliniche con forma da EBV: – Persone più anziane (età compresa tra 25-35 anni); – Bassa incidenza di faringite e linfoadenopatia; – Splenomegalia meno evidente. Diagnosi – Monospot negativo; – Positività anticorpi IgM anti CMV (ELISA) – Bassa avidità per IgG anti CMV (nei casi con positività IgG/IgM anti CMV). Terapia – ganciclovir, foscarnet (generalmente non indicata). Toxoplasmosi • • • • • Agente patogeno: Toxoplasma gondii. Il parassita infetta ogni mammifero e volatile, ma si riproduce solo nell’intestino del gatto, dove si formano le oocisti. Le oocisti liberate nell' molto resistenti (all’aria, agli acidi, agli enzimi digestivi), che, ingerite, si trasformano in forma vegetativa, poco resistente. Il ciclo si completa quando il gatto ingerisce la forma vegetativa, che in esso genera le oocisti. Modalità di trasmissione: – Uso di carne cruda o poco cotta; – Uso di verdure contaminate con le feci del gatto; – Transplacentare da madre con infezione primaria. Toxoplasmosi • L’infezione é molto diffusa (sierologia pos. nel 40% degli adulti), ma la malattia nell’immunocompromesso si manifesta di rado: – Interessa prevalentemente soggetti nella 2-4 decade di vita; – Nel 10-20% malattia autolimitante con linfoadenopatia laterocervicale o retronucale come unica manifestazione; – Interessa spesso una sola stazione linfonodale, in genere cervicale posteriore o anteriore, ascellare o suboccipitale. – Linfonodi reattivi, consistenza e dimensioni variabili. – Nel 15% dei casi presente febbre, cefalea, faringodinaia, mialgie; – Raramente quadro simil-mononucleosico – In alcuni casi la linfoadenopatia può durare mesi settimane (può far porre quesiti diagnostici su possibile LH/LNH). Mononucleosi da T. gondii • Differenze con MI classica: – Linfoadenopatia generalizzata rara, più spesso localizzata in cervicale posteriore; – Faringite non marcata o assente; – Assente la splenomegalia; – Test di funzionalità epatica generalmente normali. Toxoplasmosi • Rischio di danno fetale nei neonati da madre con infezione primaria durante la gravidanza: – – – – ~ 60% delle gravide in Italia sono a rischio d'infezione primaria; trasmissione fetale solo in corso di infezione primaria materna; l'infezione nella gravida non è sinonimo di toxoplasmosi congenita: il rischio di trasmissione fetale dipende dall'epoca gestazionale: dal 6% se l'infezione materna è contratta nel primo trimestre, fino a > 90% in caso di infezione dopo la 35-36° settimana di gravidanza; – L’entità del danno fetale è invece inversamente proporzionale all’epoca di infezione materna; – Per la relazione inversa tra età gestazionale, tasso di trasmissione e danno fetale, il periodo a più alto rischio per il feto si colloca tra la 24a e 30a settimana di gravidanza . Toxoplasmosi: diagnosi • • • • Sierologia per IgG ed IgM anti toxoplasma (ELISA) Test di avidità per IgG anti toxoplasma (ELISA) Esame fundus oculi (possibile corioretinite) Biopsia linfonodale (quadri atipici o LNA persistente). Sierologia anti toxoplsma (ELISA) Toxoplasmosi: trattamento • Infezione primaria nella gravida senza segni di infezione fetale: Spiramicina 9 MUI/die (in tre somministrazioni) sino al parto. • Infezione primaria nella gravida con segni di infezione fetale: Pirimetamina 50 mg/die + Sulfadiazina 3-4 gr/die + ac folinico 1015 mg/die sino al parto. • Infezione del neonato: Pirimetamina 2 mg/kg/die per i primi due giorni, poi 1 mg/kg/die per due mesi;quindi per tre giorni la settimana per altri dieci mesi+ Sulfadiazina 100 mg/kg/die + di ac. folinico 7.5 mg due volte la settimana. • Adulto con sintomi sistemici gravi e persistenti o corioretinite: Pirimetamina 50 mg/die + Sulfadiazina 3-4 gr/die + ac folinico 1015 mg/die per 3-4 settimane. Caso clinico 2 • • • Maschio di 39 anni, ricoverato per persistenza da 7 giorni di: – febbre elevata (38,5-39*C) – cefalea intensa – faringodinia – mialgie agli arti inferiori, – lombalgia bilaterale Esame obbiettivo: – esantema eritematoso al volto, al tronco ed agli arti (non coinvolti palmo delle mani e piante dei piedi) – Linfonodi < 1 cm, ovalari, duro-elastici non dolenti, retronucali e cervicali bilateralmente – Splenomegalia lieve – cavo orale e faringe indenni – Non segni meningei; nulla a cuore, polmone ed addome. Riferiti rapporti sessuali penetrativi protetti e rapporti orali non protetti con altri uomini, nelle settimane precedenti. Caso clinico 2 • GB 8.200, N 65%, L 40%, PLT 147.000; VES, PCR, indici di funzionalità epatica e renale nella norma. • Emocolture, coltura tampone faringeo negativi. • Sierologie per CMV, EBV: IgG da pregressa infezione. • Rx torace ed ECT addominale negativi. Quale ipotesi diagnostica? Che cosa fareste? Caso clinico 2 • Sierologia per Lue negativa. • Positività HIVAb (ELISA e WB) • CD4= 31%, 960/mcl • CD4/CD8 = 0.8 • HIV-RNA = 93.650 copie/ml. • Scomparsa dell’esantema e dei sintomi in 2 settimane. • Persistenza della linfoadenopatia superficiale a distanza di 6 mesi. SINDROME MONONUCLEOSIVA IN CORSO DI INFEZIONE ACUTA DA HIV Approximate time course of viral and antibody changes during primary HIV infection. Das G et al. BMJ 2010;341:bmj.c4583 Quando effettuare la sierologia per HIV • In presenza delle seguenti condizioni: – Provenienza da aree ad alta endemia (ad es Africa subsahariana) – Segni clinici di allert : • linfoadenopatia superficale • febbre prolungata, inspiegabile • candidosi orale • herpes zoster • Infezioni polmonari recidivanti • Trombocitopenia – Patologie specifiche: • MST • tubercolosi • LNH • sindrome nefrosica • sindrome mononucleosica negativa per EBV e CMV. Nuovi riscontri di infezione da HIV, nel periodo 2000-2007 presso le SC di Malattie Infettive di Reggio Emilia e Modena Età < 49 anni Età ≥50 anni Totale 685 (86,6%) 106 (13,4%) 791 Maschi n (%) 445 (65,0%) 88 (93,0%) 533 (67,4%) < 0,001 Età (anni)* 34 (28 – 39) 56 (52 – 62) 35 (29 – 42) < 0,001 - Tossicodipendenza 109 (15,9%) 1 (0,9%) 110 (13,9%) - Eterosessuale 399 (58,2%) 85 (80,2%) 484 (61,2%) - Omosessuale 177 (25,8%) 20 (18,9%) 197 (24,9%) 257 (96,6%) 9 (3,4%) 266 (33,6%) p value Via trasmissione Stranieri > 0,001 *Mediana e Range InterQuartile Screening per HIV • Richiesta – Non sistematica (?) – Non urgente ( generalmente) – Mai senza il consenso del paziente • Ruolo del medico – Preparazione +++ e consenso del paziente – Consegna del risultato da parte del medico +++ – Counselling (non telefonico...) • Test – Elisa ± Western Blot Rosolia Epidemiologia • L’agente causale è un Togavirus (virus ad RNA) • L’uomo è l’unico ospite • Trasmissione mediante secrezioni respiratorie (da –7 a + 7 giorni dall’esordio del rash) • Penetrazione attraverso la congiuntiva o la mucosa respiratoria • Contatti stretti e prolungati (minore contagiosità rispetto al morbillo) • Il neonato con infezione congenita rimane portatore del virus per 12-18 mesi → importante, pericolosa fonte di contagio Rosolia Epidemiologia (cont.) • Malattia endemica, ubiquitaria • Picchi epidemici ogni 5-10 anni • Prevale nei bambini (età scolare), ma colpisce anche adulti • Incidenza stagionale : inverno, primavera • Lascia immunità permanente: 80% adulti hanno Ab protettivi Rosolia Patogenesi • • • • Replicazione virale nel naso-faringe e linfonodi regionali Viremia dopo 5-7 giorni dall’esposizione Incubazione 12-23 giorni (media: 18 giorni) Contagiosità: da 7 giorni prima a 5-7 giorni dopo la comparsa dell’esantema Rosolia acquisita Clinica • Il 25-50% delle infezioni sono asintomatiche • Sintomi generali lievi (febbre) • Esantema maculopapulare non confluente, lesioni 2-3 cm, con diffusione cranio caudale • L’esantema inizia contemporaneamente alla febbre e regredisce senza desquamazione • Linfoadenopatia interessante le stazioni sottoccipitali, retronucali e cervicali; compare una settimana prima . dell’esantema e può persistere per 10-14 giorni • Plasmacellule in circolo (15-20%) e monociti (25-30%) Rosolia: esantema Rosolia acquisita Complicanze • Artralgie e artriti in 1/3 degli adulti; persistono per settimane e regrediscono senza reliquati. Colpite le grosse articolazioni. Virus isolato dal liquido sinoviale • Trombocitopenia • Encefalite rubeolica (1 caso/6000). Letalità > 20 % casi; guarigione senzan reliquati. Rosolia Trasmissione materno-fetale • Transplacentare • Nel corso della fase viremica della donna (anche senza manifestazioni cliniche) • Possibile durante tutta la gravidanza Rosolia congenita • Il virus può infettare tutti gli organi fetali • Il rischio è particolarmente elevato nel 1 trimestre di gravidanza • I bambini con RC possono diffondere virus per oltre 1 anno Manifestazioni cliniche della Rosolia congenita • Dipendono dall’età gestazionale al contagio • Possono interessare qualunque organo o apparato • Vengono tradizionalmente distinte in transitorie, permanenti e tardive Rischio di sintomi da rosolia congenita in rapporto all’età gestazionale Età gestazionale (settimane) Rischio complessivo di sintomi da infezione congenita (%) <11 90 11-12 33 13-14 11 15-16 24 17-18 0 19-22 23-26 27-30 0 31-36 >36 tot 9 Adattato da: Remington, 2000 Caso clinico 3 • Maschio di 14 anni, anamnesi in precedenza negativa; • Comparsa dopo 3 giorni da graffio di gattino di papula all’avambraccio dx (sede del graffio) , e dopo 10 giorni di linfoadenopatia dolente in ascellare omolateralmente. • Comparsa anche di febbricola, cefalea, malessere e faringodinia. • Esami di loaboratorio: – VES, indici di funzionalità epatica, renale normali; – sierologia per EBV positiva per IgG ed IgM. – sierologia per CMV e toxoplasma negativa. • Posta diagnosi di infezione acuta da EBV: corretto? Caso clinico 3 • Nelle settimane successive: – aumento di volume della linfoadenopatia ascellare e persistenza dei sintomi generali. • Esame obbiettivo: – in ascellare destra, alcuni linfonodi di diametro > 2 cm, consistenza molle, fissi tra loro e con il tessuto sovrastante, edematoso ed arrossato. • Ecografia linfonodale: – linfonodi > 2 cm con aspetto necrotizzante. • Agoaspirato linfonodale; – 8 cc di liquido denso mucoso; – tappeto di granulociti e detriti cellulari, non cellule neoplastiche. Caso clinico 3 Caso clinico 3 VES 48 AST (GOT) 15 ALT (GPT) 14 Fosfatasi alcalina 237 Gamma-GT 12 Leucociti 14.67 Eritrociti 5.23 Emoglobina 15.0 Piastrine 247 Neutrofili 64.8 Linfociti 25.9 Monociti 6.8 Eosinofili 0.3 Basofili 0.7 Caso clinico 3 Sierologia per B. henselae Negativa Sierologia per Francisella tularensis Negativa Agoaspirato linfonodale : - Coltura per batteri anaerobi ed aerobi Negativa - Coltura per Micobatteri e Nocardia Negativa Quale diagnosi: Linfoadenite da graffio di gatto? Caso clinico 3 • Trattamento con azitromicina 500 mg die per 3 settimane. – miglioramento dei sintomi generali – non significativa modifica della linfoadenite • Agoaspirato terapeutico della linfoadenopatia, 1-2 volte la settimana, per 4 settimane (rischio di fistolizzazione e dolore). • Guarigione completa, senza reliquati, in 4 mesi. Malattia da graffio di gatto (CSD) • Causata da un batterio Gram negativo, Bartonella henselae. • Trasmessa all’uomo dal morso o dal graffio di gatto (in genere giovani animali) nel 95% dei casi e del cane nel 4%. • Nell’1% dei casi non sembra esserci stato contatto con alcun animale. • Sono interessati più frequentemente i bambini e gli adolescenti. • L’animale viene infettato dalle pulci, ma anche se infetto è asintomatico. Malattia da graffio di gatto tipica : clinica • • Papula dopo 3-5 giorni dal graffio (50%) Linfoadenopatia regionale – comparsa dopo 1-2 settimane dal graffio, – localizzazione in ordine di frequenza: • ascellare (30%), • laterocervicale (30%), • sottomandibolare (20%), • inguinale (15%), • sottoclaveare (5%) – caratteristiche dei linfonodi: > 1-1,5 cm, dolenti, conglomerati, fissi , con cute sovrastante arrossata (talvolta), – regressione spontanea in 3-6 mesi; nel 10-20% suppurazione, con necessità di aspirazione per il dolore e impedire la fistolizzazione. • • febbricola in 1/3 dei casi di; altre manifestazioni sistemiche (malessere, cefalea, faringodinia, splenomegalia) nel 15% dei casi. Stone JH et al. N Engl J Med 2009;361:511-518. Malattia da graffio di gatto atipica : clinica • • • • • • • • • • 2-14%dei casi Febbre persistente Sindrome oculoghiandolare di Perinaud* Osteomielite Eritema nodoso Neurite ottica Encefalite Crisi convulsive Polmonite Granulomatosi multipla epatosplenica *congiuntivite + linfoadenite preauricolare omolaterale Presentazione atipica della malattia da graffio di gatto Sindrome Oculoghiandolare di Perinaud Malattia da graffio di gatto atipica : granulomatosi multipla epatosplenica • Segni/Sintomi: – febbre – dimagrimento – astenia – epatosplenomegalia • Esami: – Ecografia: noduli ipoecogeni epaticie/o splenici – Ematologici: lieve aumento indici di flogosi – Sierologia: IgG anti B, henselae nel 100% dei casi; IgM incostantemente positive • Prognosi: – Buona con terapia granulomatosi multipla epatosplenica Milza Malattia da graffio di gatto nel soggetto immunocompromesso • Nel soggetto immunocompromesso l’infezione può assumere caratteri di gravità con: – setticemia – angiomatosi bacillare, – peliosi bacillare…. Malattia da graffio di gatto: diagnosi • • • • • • Esposizione a rischio (contatto con gattini) Linfoadenite necrotizzante (ecografia) B. henselae positiva (sierologia) Leucocitosi neutrofila VES elevata EBV, CMV, adeno negativi (sierologia) • In caso di dubbio diagnostico: – Citoaspirato o biopsia linfonodale: esame citoistologico, es. colturale per micobatteri e batteri, PCR per B. henselae Caso clinico 4 • Paziente di origine pakistana, di anni 19, in Italia da circa 1 anno. • Da 5 mesi linfoadenite laterocervicale sinistra, non tosse. • Comparsa nelle ultime settimane di linfonodi in sede laterocervicale, alla base del collo a sinistra. • Mantoux positiva di 23 mm. • RX del torace negativo per lesioni pleuroparenchimali. Caso clinico 4 ECOGRAFIA CUTE E TESS.SOTTOCUTANEO • Lo studio ecografico del collo ha evidenziato, nella sede della obiettività clinica in regione parotidea sn, tre voluminose formazioni nodulari a contenuto ipo / anecogeno e contorni regolari, nel contesto del parenchima ghiandolare parotideo, la maggiore avente diametri 29 x 22 mm e che presentano vascolarizzazione intralesionale al successivo esame colorDoppler. A livello della ghiandola sottomandibolare omolaterale, formazione ovoidale ipo/anecogena, diametro maggiore 23 mm, di verosimile natura linfonodale. I reperti non appaiono di univoca interpretazione potendo riferirsi ad adenomegalie intraghiandolari o lesioni nodulari di altra natura. Utile inquadramento clinico-diagnostico e verifica citologica mediante agoaspirato ecoguidato della lesione di maggiori dimensioni. Non alterazioni delle ghiandole salivari maggiori del lato dx. Caso clinico 4 • NOTIZIE CLINICHE Adenopatie latero-cervicali a sinistra. Biopsia di uno dei linfonodi laterocervicale sinistra. Ipotesi diagnostiche: TBC ? Linfoma ? DIAGNOSI ISTOLOGICA Frammenti agobioptici di parenchima linfonodale con numerosi granulomi epitelioidei ben formati e privi di necrosi. La ricerca, anche con colorazioni istochimiche Grocott e Ziehl-Neelsen, di agenti infettivi è risultata negativa. Non aspetti riferibili a neoplasia/linfoma. CONCLUSIONI: reperto istomorfologico di linfadenite granulomatosa non necrotizzante. Il dato istologico va valutato ed integrato col quadro clinico della paziente. Caso clinico 4 Es. microbiologici per Mycobacteium tuberculosis • Agospirato linfonodale: – Esame microscopico diretto per BAAR ed LCX: negativi – Esame colturale; positivo (a distanza di 30 giorni) • sensibilità a ETB, INI, RF, PZM, STR • Escreato: – Es. microscopico diretto e colturale : negativi Caso clinico 4 Leucociti 2,97 x1000/mmc [4,00 - 10,00] Eritrociti 4,55 milioni/mmc [4,30 - 5,50] Emoglobina 11,6 g/dl [12,5 - 15,5] Ematocrito 35,5 % [36,0 - 46,0] Volume corpuscolare medio 77,9 fl [80,0 - 95,0] Contenuto emoglobinico medio 25,4 pg [26,0 - 32,0] Concentrazione emogl. corpuscolare media 32,6 g/dl [32,5 - 36,0] RDW 15,1 % [11,5 - 14,1] Piastrine 367 x1.000/mmc [150 - 450] Neutrofili 60 % [40,00 - 75,00] Linfociti 20 % [20,00 - 45,00] Monociti 13 % [2,00 - 10,00] Eosinofili 6% [1,00 - 6,00] Basofili 1% [0,00 - 1,50] Caso clinico 4 Bilirubina totale 0,5 mg/dl [0,0 - 1,0] AST (GOT) 23 U/l [7 - 40] ALT (GPT) 21 U/l [7 - 40] Fosfatasi alcalina 237 Gamma-GT 12 Proteina C reattiva 0,02 mg/dl VES 48 Sierologia HIV Negativa [0,05 - 0,30] Caso clinico 4 Terapia (65 Kg) • • • Rifampicina 600 mg/die Isoniazide 300 mg/die Etambutolo 1250 mg/die • Pirazinamide 1500 mg/die • Vitamina B6 300 mg 2 volte la settimana. Monitoraggio mensile: • Emocromo completo, Bilirubina, GOT, GPT, creatinina, ac urico (primi 2 mesi). Linfoadenite tubercolare (TBLN) • Interessamento linfonodale da parte dei componenti di M.tuberculosis complex che include M. tuberculosis, M. bovis, M. africanum, M. canetti e M. caprae. • Può essere associata a TB polmonare o di altri organi; costituisce il solo interessamento TB nel 20% dei casi Localizzazioni extrapolmonari di TB % su 523 casi di TB attiva riscontrati nell’anno 2006 in Emilia Romagna • • • • • • • • • • • Linfonodi periferici Pleura Altre Apparato genito-urinario Disseminata Peritoneo/apparato digerente Colonna vertebrale Ossa/articolazioni oltre colonna vertebrale Linfonodi intratoracici Meningi SNC altre oltre meningi Asr.regione.emilia-romagna.it/asr/index.htr oppure Saluter.it 14,5 6,9 4,8 4,6 3,6 2,9 1,9 1,1 1,1 1,1 1,0 Epidemiologia della TBLN e TB polmonare TBLN extratoracica TB polmonare Razza Asiatica> Africana Africana> Asiatica Genere M:F = 31:68 M:F = 65:35 Resistenza INH MDR XDR 10% 1.4% rara 10-11% nati fuori USA 1-2% Rara Vaccinazione BCG 37% 21% Sieropositività HIV <1%-5% 12% Lazarus AA, Thilagar B. Tuberculous lymphadenitis. Dis Mon 2007;53:10–5. Patogenesi della TBLN Tre possibili vie/meccanismi: – Riattivazione di TB polmonare o estensione da ilo polmonare (più comune) – Infezione laringea con estensione ai linfonodi profondi cervicali – Ematogena Aspetti istopatologici della TBLN • 4 distinti patterns citologici, variabili da: - Pattern 1 (visto soprattutto in pazienti HIV positivi) : occasionali granulomi con scarse giovani cellule epitelioidi, necrosi estesa e foam cells, numerosi AFB. - Pattern 4 (visto soprattutto in pazienti HIV negativi): numerosi granulomi formati in prevalenza da cellule epitelioidi, con minima necrosi e assenza di AFB . Aspetti clinici della TBLN • La linfoadenite TB nei bambini è prevalentemente localizzata alle catene cervicali anteriori. • L’infezione negli adulti è simile con interessamento nel 70% della catena cervicale anteriore cervicale – nel 58% di questi nella regione giugulare. • La co-infezione HIV è associata ad una patologia più severa/disseminata. Differenze tra TBLN e TB polmonare TBLN TB polmonare Positività escreato alla coltura 12% 64% Tosse > 2 settimane 26% 50-66 % nelle riattivazioni Sintomi sistemici Febbre > settimane 19% 70% nelle forme primarie, 50% nelle riattivazioni 43 % 72 % Perdita di peso Sudorazioni notturne > sett Alterazioni Rx torace 17% 8-9% 49% 65% nelle forme primarie, 80-90% nelle riattivazioni Lazarus AA, Thilagar B. Tuberculous lymphadenitis. Dis Mon 2007;53:10–5. Diagnosi della TBLN • Biopsia linfonodale (gold standard): – Resa diagnostica della FNA sovrapponibile a quella della biopsia chirurgica. – Istologia più sensibile della coltura (OR 11.9). – LCX su aspirato: risultati rapidi, ma resa diagnostica bassa e variabile. • Ricerca MT su escreato: – es. microscopico diretto positivo nel 10-15% dei casi, – esame colturale positivo nel 20% circa. • TST (intradermoreazione sec. Mantoux): – indicazioni diagnostiche – la negatività non esclude la presenza di TB. Terapia della TBLN Terapia • Rifampicina 5 mg/Kg/die, max 600 mg per 6 mesi; • Isoniazide 10 mg/Kg/die, max 300 mg per 6 mesi; • Etambutolo 20 mg/Kg/die,max 1500 mg per 2 mesi; • Pirazinamide 25 mg/Kg/die, max 2000 mg per 2 mesi. • Vitamina B6 300 mg 2 volte la settimana. • • • Non indicata terapia steroidea ( evidenza DIII) Non indicata escissione chirurgica (evidenza BIII) Agospirazione nelle forme colliquate e dolenti. Monitoraggio mensile: • Emocromo completo, Bilirubina, GOT, GPT, ac urico (primi 2 mesi). Linfoadenopatie in età pediatrica • Eziologia infettive – – – – 80% virale (EBV, CMV) batterica Micobatteri non tubercolari Bartonelle • Forme reattive aspecifiche • Forme neoplastiche • Altre cause 50% 20% ~10% < 10% 15% 2% 3% Ped. Review 2000 Niedzielska et al. Int J Ped Otorhin. 2007 • Studio retrospettivo in 87 casi di LND acuta: – Patologia da piogeni = 57,5% • 70% linfodenite unilaterale – Caratteristiche cliniche • Eritema ed dolore tessuto sovrastante nel 48,3% • Febbre nel 24% • Cellulite, flemmone, ascesso nel 31% – Ecografia in 9 casi anomali: • Linfonodi di forma rotondeggiante con L/S < 2 • Ispessimento ileale ad alterazioni vascolari all’ilo – Indentificazione delle cause con ulteriori indagini in 8/9 casi: • Malattia da graffio di gatto (2), MI (2), Kawasaki (2) LNH (1), Linfogranuloma venereo (1) Linfoadenite batterica suppurativa • • • • • • Staphilococcus aureus e Streptococcus Gruppo A. Storia comune: – infezione vie aeree superiori – dolore orecchio – faringodinia/odontalgia – lesioni cutanee Management con antibiotici per os o IV a seconda della gravità. Se il quadro non migliora rapidamente o peggiora: – TAC e/o ECT per valutare se presente flemmone/ascesso . FNA ecoguidato o drenaggio chirurgico. Intervento chirurgico. Linfoadenite da micobatteri non tubercolari • E’ una patologia dell’infanzia, eccezionale nell’adulto. • MNT più frequentemente implicati: M. avium complex, M. scrofulaceum, M. haemophilium. • Infezione per via orale attraverso lesioni di gola, gengive e labbra. Linfoadenite da MNT • Sviluppo in settimane-mesi (andamento subacuto). • Interessamento generalmente unilaterale dei linfonodi cervicali non dolente e non accompagnato da coinvolgimento toracico. • Evoluzione caratterizzata da colliquazione e frequente fistolizzazione con drenaggio anche per 12 mesi (se non trattata). • La diagnosi microbiologica (MD per BAAR e coltura) può richiedere alcune settimane. • La terapia è chirurgica + claritromicina e rifabutina. Micobatteri non tubercolari Gestione del paziente con linfoadenopatia • Indagine anamnestica – Patologie recenti o croniche – Punture di zecche (Tularemia, m.di Lyme) – Esposizione ad animali (m. da graffio di gatto, Toxoplasmosi) – Ingestione di carne cruda (Toxoplasmosi) – Epidemiologia familiare/scolare (EBV, CMV, rosolia) – Esposizione alla TBC – Tossicodipendenze (HIV) – Comportamenti sessuali a rischio (HIV, Lue) – Viaggi in Africa, Asia (Leishmania, febbre tifoide) – Patologie e cure dentarie (Stafilococco) – Assunzione di farmaci – Vaccinazioni Linfoadenopatia iatrogena • • Farmaci – Allopurinolo – Atenololo – Dintoina – Carbamazepina – Pirimetamina – Isoniazide Immunizzazione – Vaiolo (storica) – DPT – Poliomielite – MMR vivo attenuato – Febbre tifoide Regredisce con la sospensione dei farmaci o con il tempo in caso di vaccinazione Gestione del paziente con linfoadenopatia • Indagine anamnestica: – Sintomi sistemici: febbre, cefalea, malessere, faringodinia. mialgie; – Esordio e durata della linfoadenopatia: acuta, subacuta, cronica. Gestione del paziente con linfoadenopatia • Esame obbiettivo – Caratteristiche della linfoadenopatia: • linfonodi dolenti o non dolenti • linfonodi isolati o a pacchetti • linfonodi mobili o adesi • dimensioni • consistenza • regionale o generalizzata • reazione cutanea, suppurazione o formazione di fistole associate – Lesioni cutanee (esantema, papule) – Splenomegalia – Esame orecchio, naso, gola e denti. Linfoadenopatia generalizzata • Infezioni batteriche virali, micotiche, protozoarie • • • • • Connettiviti, Sarcoidosi Ipersensibilità Malattie metaboliche Malattie neoplastiche; ematologiche o metastatiche Gestione del paziente con linfoadenopatia • Indagini diagnostiche: – Emocromo completo – VES, pCR – LDH – sierologia per EBV, CMV, Toxo, Sifilide, Bartonella e HIV – ANA, Anti DNA_DS, RA test – TST – Rx torace (linfoadenopatia mediastinica) – Eco addome (studio milza e linfonodi addominali) – Ecografia linfonodale (studio morfologico; follow-up) – Biopsia linfonodale (FNA, con tru-cut o escissionale) Linfoadenopatia linfoadenopatia generalizzata linfoadenopatia localizzata Sierologia per EBV, CMV, Toxo, Sifilide, (Bartonella, HIV , test autoimmunità) Indagini microbiologiche a seconda della sede Sifiide, Bartonella; TST); Rx torace; ECT linfonodale Diagnosi certa Diagnosi certa SI Terapia e follow-up NO NO ECT linfonodale FNA, tru-cut Biopsia chirurgica SI NO LN normale o reattivo SI Terapia e follow-up Linfoadenopatia regionale: diagnosi • Cause abituali: – infezioni locali; – neoplasie maligne. • Dati utili per la diagnosi: – sede della linfoadenopatia; – aspetto e consistenza dei linfonodi interessati; – eventuale fonte primaria dell’infezione (lesione da inoculazione= ulcera; lesione genitale; faringite ) Sovraclavicolari dx • Polmone • Esofago 2/3 sup • Mediastino Sovraclavicolari sin • • • • • • • • Esofago 1/3 inf Stomaco Pancreas Colecisti Reni Testicoli Ovaio Prostata Risk Factors to Keep in Mind • Size Matters!! – In one series of 213 adults with unexplained LAN who went on to biopsy • LN <1 cm - 0% malignancy • LN 1-1.5 cm - 8% malignancy • LN > 1.5x1.5 (2.25 cm2) - 38% malignancy • Age Matters!! – Age > 40, malignancy is more common – (Age >40 = 4% vs Age < 40 = 0.4%) • Location Matters!! – Supraclavicular has the highest risk of Malignancy Linfoadenopatia linfoadenopatia generalizzata linfoadenopatia localizzata Sierologia per EBV, CMV, Toxo, Sifilide, (Bartonella, HIV , test autoimmunità) Indagini microbiologiche a seconda della sede Sifiide, Bartonella; TST); Rx torace; ECT linfonodale Diagnosi certa Diagnosi certa SI Terapia e follow-up NO NO ECT linfonodale FNA, tru-cut Biopsia chirurgica SI NO LN normale o reattivo SI Terapia e follow-up Ruolo della ecografia linfonodale • • • Non espone al rischio di radiazioni Importante per il follow-up Differenziazione tra LNA reattiva o neoplastica (sensibilità= 95%, specificità= 83%*): – LNA reattiva • < 1 cm • Aspetto ovalare (L/LG >2) • Normale vascolarizazione ilare • Basso indice resistivo con alto flusso ematico – LNA neoplastica • > 1 cm • Aspetto rotondeggiante (L/LG <2) • No ilo ecogenico • Necrosi coagulativa • Alto indice resistivo con basso flusso ematico • Espansione extracapsulare * Ahuja et al. 2005 Linfoadenopatie - Parametri strutturali Ilo, Ecogenicità e Omogeneità Linfonodo normale Linfonodo reattivo Linfonodo tumorale Linfoadenopatie – Parametri morfologici Dimensioni, Forma e Limiti Linfonodo normale Linfonodo reattivo Roundness Index >2 Linfonodo tumorale Roundness Index <2 Linfoadenopatie – Vascolarizzazione Densità, Modalità e Parametri di flusso Linfonodo normale Linfonodo reattivo Linfonodo tumorale Malattie a trasmissione sessuale Linfoadenopatia inguinale • Herpes genitale • Sifilide • Linfogranuloma venereo Sifilide Treponema pallidum Sifilide Primaria Painful ulcer • Indurated, smooth firm borders • Clean base • Heals spontaneously • Usually singular, although multiple chancres can occur in HIV-infected patients Adenopaty • Firm, rubbery nodes, Not tender, Regional, Discrete Sifilide Secondaria esantema cutaneo Sifilide Secondaria esantema cutaneo Sifilide Secondaria esantema cutaneo Diagnostic Considerations • Direct visualization of T. pallidum – Darkfield exam – Direct Fluorescent Antibody Tests • Serologic Nontreponemal Tests – Venereal Disease Research Laboratory (VDRL) – Rapid Plasma Reagin (RPR) Serologic Nontreponemal Tests • Titers may wax & wane as course of disease changes • 4 fold change in titer considered clinically significant • Should (but not always) become undetectable with treatment • Multiple etiologies for false positives Serologic Treponemal Tests • • • • T. pallidum IgM/IgG Enzymatic Assay (EIA) T. pallidum Particle Agglutination Test (TPPA) Fluorescent Microhemagglutination Assay for Antibody to T. pallidum (TPHA) Treponemal Antibody Absorbed (FTA-ABS) – Most patients positive for remainder of their lives – Poor marker for disease activity – TPPA sensibility>TPHA and specificity>FTA ABS to diagnose primary syphilis Diagnosis • The chancre of primary syphilis is best diagnosed with darkfield microscopy • No single test reliable enough to diagnose • Need combination of treponemal & non-treponemal tests and associated clinical picture Therapy • • • Primary & Secondary: – Benzathine penicillin G 2.4 million U. IM x 1 – Doxycycline 100 mg po BID x 14 days or – Azithromycin 500 mg po QD x 10 days or – Ceftriaxone 250-500 mg im OD x 10 days Early Latent: – Benzathine penicillin G 2.4 million U IM x 1 Late Latent and Tertiary: – Benzathine penicillin G 2.4 million U IM x 3 q weekly interval – Doxycycline 100 mg po BID x 28 days, or – Erythromycin 500 mg po QID x 28 days Follow-up • No definitive criteria for cure or failure • Follow-up RPR/TPPA at 3,6,12,24* months • Think failure if titer fails to fall fourfold, or if titers rise Follow-up • If symptoms persist, recur, or sustained titers=failure or reinfection • Retest for HIV, perform LP, and retreat x 3 weekly doses unless CSF studies show neurosyphilis present Herpes Simplex Virus • Recurrent, incurable viral disease • HSV-1 and HSV-2: Over 50 million affected patients in US; ~1 million new cases/year • Most HSV-2 infections undiagnosed • Most transmission from undiagnosed or asymptomatic pts • Diagnose by clinical suspicion and type-specific testing (e.g. culture, PCR, Elisa) Herpes Simplex Virus Primary Infection 5-30% due to HSV1 HSV2 mostly anogenital painful genital ulcers • Multiple small grouped erythematous base • Vesicles can open forming shallow ulcers/erosions which may coalesce • Adenopathy Reactive nodes common Therapy First Clinical Episode • Acyclovir 400 mg po TID x 7-10 days • Acyclovir 200 mg po x 5 day for 7-10 days • Famciclovir 250 mg po TID x 7-10 days • Valacyclovir 1 gm po BID x 7-10 days Therapy Recurrent Episodes • HSV-2 significant more likely to recur • Recurrent episodes less severe than initial • Episodic Treatment: – – – – – Acyclovir 400 mg po TID x 5 days Acyclovir 200 mg po x 5 day Acyclovir 800 mg po BID X 5 days Famciclovir 125 mg po TID X 5 days Valacyclovir 1 g po BID X 5 days Therapy During Pregnancy • Suppression in pregnancy not routinely suggested by ACOG or CDC • Reduces frequency of clinical flares by 70-80%, significantly reduces shedding • Start at 36 wks in pregnancy, or if recurrent episodes – Acyclovir 400 mg po BID – Famciclovir 250 mg po BID – Valacyclovir 500 mg-1 g QD Chlamydia Trachomatis L1-L2-L3 Lynphogranuloma venereum This graph shows the increase in reported rates of chlamydial infection in the United States from 1984 through 1996. Data from the Centers for Disease Control and Prevention (CDC). Chlamydia trachomatis • • • primary phase – small ulcer on genitals that heals leaving no scar secondary phase – begins 2 to 6 weeks after exposure – enlarged, tender lymph nodes (buboes), fever, chills, and anorexia late phase – fibrotic changes and abnormal lymphatic drainage leading to fistulas and/or urethral or rectal strictures – leads to untreatable fluid accumulation in penis, scrotum, or vaginal area Chlamydia trachomatis Adenopaty • More common in males, Matted clusters, Unilateral or often bilateral, Large painful fluctuant "buboe“, Painful groove sign, Sinus tracts common Diagnosi Esame colturale: con isolamento del C. trachomatis. Tecnica attuabile solo in pochi laboratori. Esame sierologico: ELISA ed immunofluorescenza per l'identificazione di antigeni. Ricerca di anticorpi mediante tecnica di fluorescenza diretta Biologia molecolare: mediante PCR, LCR, TMA ed altre, è possibile identificare il materiale genetico del batterio Electron micrograph of an infected epithelial cell containing multiple reticulate bodies, the replicating form of Chlamydia trachomatis.