N° 3 - Salute per tutti
Transcript
ISSN 2035-0686 Vol. 4, n. 3, September-December 2008 Nanostructured products: technology and future Pierfrancesco Morganti, Lee Yuanhong, G. Morganti 308 nm monochromatic excimer light in the treatment of psoriasis Steven P. Nisticò, Rosita Saraceno, Catia Schipani, Antonio Costanzo, Sergio Chimenti Superficial chemical peeling with a lipophilic derivative salicylic acid in chrono and photoaging Gabriella Calabrò, Emanuela Fiammenghi, Viviana Lo Conte, Serena La Bella, Fabio Ayala Long-term instrumental evaluation of skin compatibility of a shaving treatment for sensitive skin Claudia Cartigliani, Adriana Bonfigli, Fernanda Distante Nanosilicon spray is a novel alternative treatment for mild plaque psoriasis Catia de Felice, Sergio Chimenti Laugier-Hunziker syndrome Miroslava Kadurina, Borislav Dimitrov, Slava Bojinova, Antoaneta Jordanova, Ivan Litov, Vesel Kantarjiev, Stoyan Tonev Percutaneous collagen induction (needling): critical evaluation Daniela Beretta, Matteo Tretti Clementoni, Silvia Pinelli, Massimo Signorini Immunopathogenesis of psoriasis Maria Michela Lavieri, Alessandra Frezzolini, Ornella De Pità Ethno-cosmesis: Argan oil in Berber cosmetic culture and possible development in modern dermatology Giuseppe Imprezzabile Periorbital rejuvenation with fractional CO2 laser Dvora Ancona Poly-L-lactic acid: pharmacodynamics, clinical use and tolerability Delia Colombo Four years of hard work... Antonio Di Maio Indexed in: EMBASE, EMNursing, Compendex, GEOBASE Nel 2009 l’ISPLAD compie 10 anni di vita. Sono stati dieci anni di grandi successi, di traguardi raggiunti, di progetti importanti, di crescita per la dermatologia. Da otto Soci fondatori siamo arrivati ad oggi a circa 2000 iscritti. Nessun’altra Associazione dermatologica è riuscita in questa impresa. L’età media dei soci è di circa 40 anni e per questo vuol dire che si tratta di una Società che raccoglie soprattutto i giovani, la forza del futuro. È una Associazione trasversale, infatti è composta da dermatologi libero - p rofessionisti, ambulatoriali, ospedalieri, universitari, questo è stato un altro elemento di successo. È stata la prima Associazione a valorizzare la figura del dermatologo come regista e portavoce di tutte le problematiche legate all’aging cutaneo. In questi dieci anni è stata svolta una intensa attività didattica-formativa con oltre 200 corsi di aggiornamento e due Congressi Internazionali. Molti giovani dermatologi hanno appreso i primi insegnamenti sull’uso dei laser, dei peeling, dei filler, ecc…; hanno compreso l’importanza della cosmetologia e degli integratori. Ma il merito più grande che sarà riconosciuto all’ISPLAD sarà quello di aver dato la possibilità ad un medico di non farsi e t i c h e t t a recome “estetista laure a t o”, di aver In 2009, ISPLAD will celebrate its 10th birthday. It has been 10 years of great success, of fatto di tutto per sostituire il brutto e achieved goals, of important projects, and of immense progress in the field of dermatology. declassante termine di “Dermatologia Starting with only 8 founding members, today, we have evolved into an ever-growing associaEstetica” con “Dermatologia Plastica” . tion of approximately 2,000 registered members. No other dermatological association has ever L’ISPLAD avrà sempre il merito di aver been so successful in such a huge undertaking. fatto capire che il medico non deve “riemThe average age of our members is estimated to be about 40. This clearly shows that ISPLAD pire” la ruga ma la deve “curare”; mai parattracts and appeals to young professionals, the true driving force of our future. We are a l a re di una terapia antiaging ma di una dynamic association comprised of dermatologists who work as liberal professionals, in out“strategia” antiaging. L’ISPLAD ha sempre patient clinics, in hospitals, and at universities. And we are extremely proud of this diversity. sostenuto che la prima cosa da considerare We were the first association to emphasize the role of the dermatologist as a director of and nella scelta di una terapia antiaging sono spokesperson for issues related to cutaneous aging. In these 10 years, an intensive educationgli effetti collaterali e non i risultati che si al program with over 200 refresher courses and 2 international congresses has been developed. possono ottenere, perché non ci si trova a Many young dermatologists have mastered the use of lasers, peeling, fillers, e.t.c; they have combattere una malattia ma ad aiutare un understood the importance of cosmetology and supplements. But perhaps ISPLAD’s biggest soggetto sano che tale deve re s t a re. achievement is to have given doctors a way to avoid the label “graduated aesthesists”, and to Adesso bisogna pensare ai prossimi dieci have done everything possible to replace the degrading term “Aesthetic Dermatology” with the anni dell’ISPLAD e credo che una buona term “Plastic Dermatology”. strada da percorrere sia quella che porterà ISPLAD will always be known for having clearly demonstrated that a doctor’s main job is not alla nascita e allo sviluppo della “Dermato fill the wrinkles, but to cure; that it is better to concentrate on an anti-aging strategy than tologia Rigenerativa” cioè di tutti quei mezzi an anti-aging therapy. ISPLAD’s has always maintained that the very first things to consider e terapie capaci di stimolare le cellule cutawhen choosing an anti-aging therapy are the possible side-effects and not the results that can nee e rigenerarsi a sostituire i tessuti invecbe achieved. We are not fighting a disease, but rather, helping healthy subjects that must chiati. Per questo da adesso la “Dermatoremain so. logia Rigenerativa” diventerà la nuova misIt is now time to plan the next 10 years of ISPLAD and I think that a good path to explore sione della Dermatologia Plastica. would be the one leading to the birth and development of “Regenerative Dermatology”. That L’ISPLAD sarà la Società Scientifica che si is, all the methods and therapies that are capable of stimulating cutaneous cells to regenerate occuperà a 360° di “D e rmatologia Rigenerathemselves to substitute old tissues. Therefore, “Regenerative Dermatology” shall become the tiva” e di tutti quei mezzi che potranno reanew mission of Plastic Dermatology. ISPLAD will dedicate itself to “Regenerative lizzarla: dall’alta tecnologia strumentale alla Dermatology” and pursue all of the measures necessary to perfect our understanding of it. cosmetologia, alla dermonutrologia, ai filThese measures include instrumental technology, cosmetology, dermonutrology, fillers, and the ler, all’uso delle cellule staminali, ecc.. use of stem cells e.t.c. Sono sicuro che ancora una volta l’ISPLAD indicherà una strada che molti seguiranno I am convinced that ISPLAD will once again pave an innovate path that many will follow and e altri imiteranno. others will adopt as a benchmark of standard. Antonino Di Pietro Journal of Plastic Dermatology 2008; 4, 3 249 Sommario Journal of Plastic Dermatology Editor pag. 253 Nanostructured products: technology and future Pierfrancesco Morganti, Lee Yuanhong, G. Morganti pag. 263 308 nm monochromatic excimer light in the treatment of psoriasis Antonino Di Pietro (Italy) Steven P. Nisticò, Rosita Saraceno, Catia Schipani, Antonio Costanzo, Sergio Chimenti Editor in Chief Francesco Bruno (Italy) Co-Editors Bernd Rüdiger Balda (Austria) Salvador Gonzalez (USA) Pedro Jaen (Spain) Associate Editors Francesco Antonaccio (Italy) Mariuccia Bucci (Italy) Franco Buttafarro (Italy) Ornella De Pità (Italy) Giulio Ferranti (Italy) Andrea Giacomelli (Italy) Alda Malasoma (Italy) Steven Nisticò (Italy) Elisabetta Perosino (Italy) Andrea Romani (Italy) Nerys Roberts (UK) pag. 271 Superficial chemical peeling with a lipophilic derivative salicylic acid in chrono and photoaging Gabriella Calabrò, Emanuela Fiammenghi, Viviana Lo Conte, Serena La Bella, Fabio Ayala pag. 277 Long-term instrumental evaluation of skin compatibility of a shaving treatment for sensitive skin Claudia Cartigliani, Adriana Bonfigli, Fernanda Distante pag. 281 Nanosilicon spray is a novel alternative treatment for mild plaque psoriasis Catia de Felice, Sergio Chimenti pag. 285 Laugier-Hunziker syndrome Miroslava Kadurina, Borislav Dimitrov, Slava Bojinova, Antoaneta Jordanova, Ivan Litov, Vesel Kantarjiev, Stoyan Tonev pag. 291 Induzione percutanea del collagene (needling): valutazione critica Daniela Beretta , Matteo Tretti Clementoni, Silvia Pinelli, Massimo Signorini Editorial Board Lucio Andreassi (Italy) Kenneth Arndt (USA) H.S. Black (USA) Lucia Brambilla (Italy) Günter Burg (Switzerland) Michele Carruba (Italy) Vincenzo De Sanctis (Italy) Aldo Di Carlo (Italy) Robin Eady AJ (UK) Paolo Fabbri (Italy) Ferdinando Ippolito (Italy) Giuseppe Micali (Italy) Martin Charles Jr Mihm (USA) Joe Pace (Malta) Lucio Pastore (Italy) Gerd Plewig (Germany) Riccarda Serri (Italy) Adele Sparavigna (Italy) Abel Torres (USA) Stefano Veraldi (Italy) Umberto Veronesi (Italy) pag. 305 Immunopatogenesi della psoriasi Maria Michela Lavieri, Alessandra Frezzolini, Ornella De Pità pag. 309 Etnocosmesi: l’olio di Argan (Argania spinosa (L.) Skeels) nella cultura cosmetica berbera e possibile sviluppo nella dermatologia moderna Giuseppe Imprezzabile pag. 315 Ringiovanimento contorno occhi con laser frazionato Dvora Ancona pag. 321 Acido L-polilattico: farmacodinamica, clinica e tollerabilità Delia Colombo pag. 341 Quattro anni di duro lavoro... Antonio Di Maio Managing Editor Antonio Di Maio English editing Rewadee Anujapad Direttore Responsabile Direttore Generale Direttore Marketing Consulenza grafica Impaginazione Registr. Tribunale di Milano n. 102 del 14/02/2005 Scripta Manent s.n.c. Via Bassini, 41 - 20133 Milano Tel. 0270608091/0270608060 - Fax 0270606917 E-mail: [email protected] Pietro Cazzola Armando Mazzù Antonio Di Maio Piero Merlini Clementina Pasina Abbonamento annuale (3 numeri) Euro 39,00 Pagamento: conto corrente postale n. 20350682 intestato a: Edizioni Scripta Manent s.n.c., via Bassini 41- 20133 Milano Stampa: Arti Grafiche Bazzi, Milano È vietata la riproduzione totale o parziale, con qualsiasi mezzo, di articoli, illustrazioni e fotografie senza l’autorizzazione scritta dell’Editore. L’Editore non risponde dell’opinione espressa dagli Autori degli articoli. Ai sensi della legge 675/96 è possibile in qualsiasi momento opporsi all’invio della rivista comunicando per iscritto la propria decisione a: Edizioni Scripta Manent s.n.c. Via Bassini, 41 - 20133 Milano Journal of Plastic Dermatology 2008; 4, 3 251 Nanostructured products: technology and future Pierfrancesco Morganti1 Lee Yuanhong2 G. Morganti3 SU M M A R Y Nanostructured products: technology and future Nanotechnologies are the set of methods and techniques for processing matter on an atomic and molecular scale to create products presenting special and improved chemical-physical features as compared to conventional ones. With the current technological know-how, it is already possible to build different types of nanostructures (DNA, proteins, cells or viruses, etc.) on special chips that can help to better understand the function performed by proteins in cells. Thanks to nanotechnology, it is now possible to modify the chemistry and the topography of the substratum of cell cultures so as to enable them to mime the extracellular matrix, in such a way that the same signals used by cells in vivo are released. With the use of other technological platforms, it is possible to obtain thin nanostructured films organized as nets, capable of providing a huge surface that is available for interaction with the skin tissue and the external environment. An example of this is the production of 240 nm chitin nanofibrils capable of accelerating in a physiological manner the reparation of damaged skin. Chitin nanofibrils can also be used as c a rriers for pharmacological or cosmetic use. KEY WORDS: Nanotechnologies, Chitin nanofibrils is Whatnanotechnology 1Professor of Applied Cosmetic Dermatology, II Università di Napoli Head of R&D, Mavi Sud s.r.l., Aprilia (LT) Visiting Professor of China Medical University Shenyang Secretary general of I.S.C.D. 2No.1 Hospital of China Medical University Shenyang (PRC) 3Technical Director Mavi Sud s.r.l., Aprilia (LT) Nanotechnology is understood as the characterization, type, production and use of structures and systems the exact size and shape of which must be measured on a nanometric scale. 1 Nanotechnologies are the set of methods and techniques for processing matter on an atomic and molecular scale to create p roducts presenting special and improved chemical-physical features as compared to Figure 1. The nanometric scale. conventional ones. What size is a nanometer (nm)? A nanometer corresponds to one billionth of a for the industry to work with such scales! meter (Figure 1). Nevertheless, it is common knowledge that Considering that a bacterium measures 1000 nanomaterials present mechanical, optical, nm and that the distance between two carbon chemical, magnetic or electric properties that atoms of an organic molecule is 0.15 nm, one are completely different from the raw material can easily comprehend how difficult it must be from which they are generated. 2 Journal of Plastic Dermatology 2008; 4, 3 253 P. Morganti, L. Yuanhong, G. Morganti Industry,andnanotechnology market For these reasons, the ability to handle selectively materials of nanometric size has led the industry to develop raw materials with new p roperties and significant advantages as comp a red to the macroscopic world. New products are being designed, or have been designed, which present such innovative feat u res, also in terms of their applications, as to have already influenced our current lifestyle. A case in point is the wireless telephone! Other examples of innovative nano-products p resent on the market are: sunscreens, some plastic materials with higher eco-efficiency, coating materials that are more resistant to corrosion, and, naturally, microchips for cell phones, etc. How large is this market? A c c o rding to the US National Science Foundation, the global nano-products market will register a turnover of over 1,000 billion dollars a year in the next 10-15 years! (Figure 2). platforms The technological Thanks to current technological know-how, it is already possible to build different types of nanostructures (DNA, proteins, cells or viruses, etc.) on special chips that can help to better understand the function performed by proteins in cells. One need only bear in mind that histones are proteins which the DNA ribbon contained in every cell winds around (Figure 3), and that Figure 3. Graphic representation of DNA. 254 Journal of Plastic Dermatology 2008; 4, 3 Figure 2. Nanotechnology investment forecasts. chromosomes are huge DNA molecules wound up tidily around themselves like balls of yarn (Figure 4). Since a mistake in winding can prevent, for instance, cell reproduction, the simple de-regulation of protein activity represents an essential etiological factor in the pathogenesis of many diseases. Thanks to nanotechnology, it is now possible to modify the chemistry and the topography of the substratum of cell cultures so as to enable them to mime the extracellular matrix, in such a way that the same signals used by cells in vivo are released (Figure 5). With the use of other technological platforms, it is possible to obtain thin nanostructured films organized as nets, capable of providing a huge surface that is available for interaction with the skin tissue and the external environment (Figure 6). Figure 4. DNA ribbon wrapped around histones. Nanostructured products: technology and future Figure 5. The cell with its antennae that send out signals indispensable to its daily life. Figure 6. Nanostructure of a chitosan film. nanofibrils ChitinChitin nanofibrils (Figure 8), of an Figure 7. Skin repair through the use of a particular gel containing chitin nanofibrils. This was achieved by MAVI with the production of 240 nm chitin nanofibrils capable of accelerating in a physiological manner the reparation of damaged skin (Figure 7). average size of 240 nm, can also be used as carriers, since they can release in a controlled manner active principles for pharmacological or cosmetic use, such as lutein, for instance. Chitin is a known natural polyglucoside that is easily recognized and hydrolized by the skin’s cutaneous enzymes, while lutein, a natural oxicarotenoid, is an antioxidant capable of enriching the skin’s antioxidant system. If these two molecules are properly treated, the complex resulting from their bonds can surely perform an interesting protective role on the skin and mucosae. In fact, it is capable of penetrating very easily through the skin’s layers, if well dosed and vehicled, without causing toxic side effects and serving, on the contrary, as an energy deposit (Figure 9). It is interesting to underscore the ease with which these chitin nanofibrils can be included both in the natural and in the artificial fibers to generate entirely innovative tissues (Figure 10). and development Nanotechnology This growth will be determined by the Figure 8. Chitin nanofibril, a natural product obtained from the chelae of shellfish. development and type of technology capable of generating products which, being unique for their features and properties, will be able to Journal of Plastic Dermatology 2008; 4, 3 255 P. Morganti, L. Yuanhong, G. Morganti Figure 9. Transcutaneous penetration of chitin nanofibrils. Figure 10. Chitin nanofibrils for innovative tissues. reach the global market after being developed in a laboratory. Thus, the different technologies, from electronics to optics, from information technology to biological sciences, which are all geared towards the creation of products, when nanostructured, have generated products so innovative as to be distributed at world level in very little time. Nanotechnology will therefore be able to spearhead innovation, giving new impetus to a globalized and… ever faster trade! While some metals, such as Ti, Cu, Ni and Sn, have proven to be more pliable and stronger when nanostructured, many nano-assembled products have revealed exceptional efficiency features. These include many substances used in catalysis, various superconductors, batteries with a higher energy charge and longer duration, membranes with higher permeation features, as well as some biomedical structures or particular microcircuits to be used in the field of security and for brand protection. 3 energy sensors that have made it possible to create wireless sensors, which are useful in various applications, from CBRNE (the Chemical, Biological, Radiological, Nuclear and Explosives industry) to medical diagnostics. Furthermore, in the area of security, particular nano-sensors have been introduced which, inserted in particular systems of fluids, are starting to be used to protect and alert infrastructures in case of natural disasters or terrorist-related events. 6 Also crucial for our growth is the ability to capture, file and analyze a great deal of information. Thus, the development of these new systems of sensors associated with the use of state-of-the- nanotechnologies Innovative Some examples of such innovative technologies are electronic nano-tubes, structures used in information technology and in many medical fields like molecular diagnostics based on nanostructured biosensors (Figure 11), or nanostructures capable of transporting drugs or active principles for cosmetic use 4, or polymers used for diagnostic or monitoring purposes, etc. 5 Nanotechnology has there f o re inspired the development of exceptionally small and low- 256 Journal of Plastic Dermatology 2008; 4, 3 Figure 11. EAP sensors designed with Electroactive Polymers. Nanostructured products: technology and future Figure 12. Competitiveness classification 2004 2005 2004 2005 Finland 1 1 Canada 15 14 United States 2 2 Germany 13 15 Sweden 3 3 Portugal 24 22 Denmark 5 4 Ireland 30 26 Taiwan 4 5 Singapore 7 6 Spain 23 29 France 27 30 35 45 Iceland 10 7 Switzerland 8 8 Jordan Norway 6 9 Greece 37 46 Australia 14 10 Italy 47 47 Netherlands 12 11 Botswana 45 48 Japan 9 12 China 46 49 Great Britain 11 13 India 55 50 Figure 13. art information technology will step up our ability to quickly perceive, understand and process complex messages that are hard to interpret. nano-structured Marketing products The ability to market nano-structured products will depend on the ability of companies to produce and control this new class of products, meeting the needs of both man and the environment, on the ability of governments to regulate their production and use quickly and effectively, and on the ability of the products themselves to meet the needs and expectations of consumers. That is why it is necessary for all these nanoproducts to be designed and sold in a way that fully respects the health of consumers and the environment; in other words, they must be bio and ecocompatible. In order to reach these objectives, industries must create new plants, investing the necessary capital, while governments must support adequately and with rapid decisions these industrial efforts also by introducing new services. On the other hand, both industries and the Italian government should significantly increase investments in research and development to keep pace with more virtuous European countries and with the US (Figure 12). In fact, Italy must be more competitive at the international level to maintain the level of wellbeing reached by its citizens (Figure 13). of nanoproducts Risks/benefits Any production process that generates profit inevitably entails risks and benefits. Naturally, this also applies to all nanostructured processes. When assessing the risks/benefits of these new chemical structures, the products must be distinguished according to two main categories: nanoderivatives present in nature and manmade ones. It is therefore necessary to determine whether they can be absorbed through the skin or mucosae, controlling their possible topical and/or systemic toxicity; needless to say, this should be done after studying their physicalchemical properties, such as for instance: (a) the state of distribution of the single nanoparticles; (b) the state of agglomeration and size of their crystal structure; (c) the composition and chemical features of the developed surface; (d) the electrical charges present in their structure; and (e) their possible porosity. Synthetic nanostructures include, for instance, fullerene which, depending on whether or not it includes OH groups in its structure, displays completely different chemical/physical properties and behaviours, also developing a different tendency for transcutaneous penetration. Another example of a product “created” in the lab is the carbon nanotube which is also used in the biomedical field. Journal of Plastic Dermatology 2008; 4, 3 257 P. Morganti, L. Yuanhong, G. Morganti These, like other synthetic nanostructures, penetrate inter- or intracutaneously in the conventional way (Figure 14). Trials showed that nanotubes can be inserted in the keratinocytes at different levels, remaining intact within biological structures (Figures 15 and 16). A completely different behaviour was observed in natural nanostructures like chitin nanofibril 7,8 (Figure 17), which, like polyglucoside, is rapidly catabolized and reduced to glucose and glucosamine by the enzymes of the skin or of the mucosae following the normal catabolic process 9 (Figure 18). In fact, these nanofibrils, on which chemicalFigure 14. Skin penetration as a target for studying the possible toxicity of active principles. Figure 15. Penetration of nanotubes through the skin layers. Detail. physical as well as biological studies have already been conducted, appear to be useful as active carriers to be employed in cosmetics as well as in the area of smart bio tissues. 10 Naturally, in order to be applied to the skin for pharmaceutical or cosmetic purposes, all these nanostructures must be introduced in suitable vehicles capable of transporting them through the cell layers by means of penetration. It is therefore possible to create macro, micro or nanoemulsions made up of different sized particles, the shape and size of which must be known (Figure 19). Figure 16. Penetration of nanotubes through the skin layers. Detail. Chitina Figure 17. Chitin nanofribril. 258 Journal of Plastic Dermatology 2008; 4, 3 Sol. Fisiologica Figure 18. The cell activity carried out by chitin nano fibtrils corresponds perfectly with the activity carried out by a normal vehicle. Nanostructured products: technology and future Figure 19. Naturally, it is necessary to prove by means of trials the types and features of the emulsion considered and the size of the particles obtained (Figures 20 and 21) following the model, for instance, of NANOCREAM® by Sinerga. 11 In any event, it is important to underscore that nanotechnologies can surely offer new benefits to society, be a source of new progress and create new jobs, thus improving also the quality of our life. However, it is necessary for research to dedicate more resources to assess their safety and determine the impact that nanomaterials will have on the environment and on health. Therefore, it is important that EU Member States focus their resources on developing the methodologies to be followed, while industries monitor their products and pro d u c t i o n methodologies, verifying the impact they have on human health and the environment. To this end, European chemical industries have actively participated in and supported specific national and international projects involving nanoproducts (Nanocare: www.nanopartikel. info and NanoSafe2: www. n a n o s a f e . o rg) to verify their potential effects on man and the enviro nm e n t. 12 There are many challenges to be overcome in the initiatives against and in the ones in favour of the more or less rapid distribution of nanoproducts (Figure 22). Conclusions In order to market nanostructure d Figure 20. Characterization of the micelles of a SINERGA nanocream (Nanocream). Figure 21. Characterization of the micelles of a SINERGA nanocream (Nanocream). products and develop the related production processes, in the short term both the industry and governments shall have to invest on building new infrastructure and utilize venture capital. On the other hand, the implementation and long-term success of nanotechnologies shall depend on a rational, informed and transp a rent dialogue among all the parties involved, which shall have to try to understand both the potential for developing a green and sustainable chemistry and the potential negative effects on human health and the environment that may arise. Side effects must be reduced and aspects that may help to improve the effectiveness of the p roducts must be enhanced as much as possible. The constant and factual collaboration of governments, universities and industries will lead to organizing new technological platforms and new products capable of enhancing the quality of life of individuals and of society as a whole. This project is part of the 7th European Framework Programme (FP7) in which platform Journal of Plastic Dermatology 2008; 4, 3 259 P. Morganti, L. Yuanhong, G. Morganti 4 is devoted entirely to nanotechnologies (Theme 4: Nanoscience, Nanotechnologies, Materials and New Production Technologies) with special projects targeted especially to European SMEs (Small and Medium-sized companies). 13 This important opportunity should be seized by presenting research projects financed by the EU with some 10 billion Euros in the next 6 years. Another opportunity has been the 8th Conference of the International Society of Cosmetic Dermatology (I.S.C.D.) held this year in Beijing from 20-23 October. This important meeting organized by the Associations of dermatologists and Chinese Doctors has been attended by the world’s leading experts in Dermatology, Cosmetology and Wellbeing in general (Figure 23). Indeed, many sessions have been dedicated to Food Supplements and special foods, health tissues and, naturally, Cosmeceuticals and Natural Cosmetics. In a completely globalized world, it is necessary now to compete also with the Chinese people, not only in the area of nanotechnologies but in all rapidly expanding sectors. Figure 22. The commercial challenges and initiatives typical of nanotechnologies. References 1. Morganti P. Nanoscenza ed efficacia dei prodotti cosmetici Natura e Benessere 2002; 2:258-260 2. Kenny JM. Nanotechnology and intelligent textiles: actual situation and future perspective. In: Atti Congresso NanoItaltex 2006: le nanotacnologie per il tessile italiano (www.unipg.it/material). Milano 15, 16 Nov. 2006 3. Gallucci S. Anticontraffazione e controllo dei mercati grigi: un approccio nanotecnologico. In: Atti Congresso NanoItaltex 2006: le nanotacnologie per il tessile italiano. (www.singular-id.com) Milano 15, 16 Nov. 2006 4. Morganti P. Proprietà e prospettive d’uso delle nanofibrille di chitina. In: Workshop CNR dalle Micro alle NanoTecnologie 30-31 Gennaio 2007 ([email protected]) 5. De Rossi D. Tessuti elettronici basati su polimeri elettroattivi: materiali, dispositivi ed applicazioni. In: Atti Congresso NanoItaltex 2006: le nanotacnologie per il tessile italiano 2006 (www.nanotec.it) 6. Zangani D. Polyfunctional Technical textiles against natural hazards. In : Atti Congresso NanoItaltex 2006: le nanotecnologie per il tessile italiano 2006 (donato.zangani@ dappolonia.it) 7. Morganti P. Muzzarelli R.A.A.A, Muzzarelli C. and Morganti G. Le nanofibrille di chitina: una realtà tutta italiana. Cosmetic Technology 2006; 9:21-25 260 Journal of Plastic Dermatology 2008; 4, 3 Figure 23. Beijing. 8. Morganti P. Muzzarelli R.A.A.A, Muzzarelli C. and Morganti G. Chitin nanofibrils: a natural compound for innovative cosmeceuticals 2007. In print on: C&T 9. Morganti P, Mattioli-Belmonte M, Del Ciotto P, Zizzi A, Lucarini G, Giantomassi F. e Biagini G. Chitosan-linked chitin nanofibril matrix to enhance wound repair enhancement. In print on: J Appl Cosmetol 2007 10. Morganti P. Muzzarelli R.A.A.A, Muzzarelli C. Multifunctional use of innovative chitin derivatives for skin care. J.Appl. Cosmetol 2006; 24:105-114 11. CEFIC. Position paper on nanomaterials, 2006 (www.cefic.org) [email protected] 12. Guglielmini G. Evaluating droplet size in nanoemulsions from a novel emulsifier system. C&T 2006; 121: 6774 13. CEFIC. Position paper on nanomaterials, 2006 (www.cefic.org) [email protected] 14. Draft Working Document Theme 4. Nanosciences, nanotechnologies, material and new production, 2006 308 nm monochromatic excimer light in the treatment of psoriasis Steven P. Nisticò Rosita Saraceno Catia Schipani Antonio Costanzo Sergio Chimenti SU M M A R Y 308 nm monochromatic excimer light in the treatment of psoriasis Background: Various reports showed the efficacy of Narrow Band UVB (311-313 nm) and excimer laser (308 nm) in the treatment of psoriasis. Objective: To prove the efficacy of light produced by xenon-cloride excimer at 308 nm (Monochromatic Excimer Light, MEL) in the treatment of stable forms of localized plaque psoriasis. Patients and methods: This study was an open trial with 152 patients affected with stable mild to moderate plaque psoriasis (PASI score between 4 and 12) were treated with a weekly session of MEL A total number of 6-16 sessions was performed with a dose increase according to patient phototype and response. Results: 152 patients were enrolled in the study and 149 completed the protocol. Patients were followed up every two weeks, 57 patients for one-year and 92 patients for 6 months. After 4 months there was complete remission in 87 patients, partial remission in 37 and moderate improvement in 25 patients. Conclusions: These pre l i m i n a ryresults suggest that MEL can be considered as a valid option for treatment of selected forms of localized plaque psoriasis. KEY WORDS: Psoriasis, MEL, 308 nm Introduction Psoriasis is a distressing, chronic skin disease characterised by keratinocyte hyperproliferation with the presence of acute and chronic inflammatory cells. Treatment for psoriasis include topical corticosteroids, tar, anthralin, vitamin D analogues, tazarotene and salicylic acid. 1 UVB phototherapy and PUVA photochemotherapy are also effective and well documented therapeutic options for psoriasis. In particular Narrow Band phototherapy involves irradiation on the UVB spectrum at a wavelength between 300 and 313 nm. In this spectrum, the UVB activity is effective and safe, and offers long term remission. Use of 308 nm excimer laser for psoriasis has been reported since 1997. 2 Furthermore the efficacy of the light produced by xenon-cloride excimers at 308 nm has been reported by several authors 3-10 in the treatment of stable forms of localized plaque psoriasis with a satisfactory benefit/risk profile. Some investigators showed that repeated treatments may achieve a prolonged and stable relapse free disease, 7 through a modulation of the local immune response 6, T cell depletion and alterations in apoptosis related molecules. 11 To confirm a previous study we performed an open trial in 152 patients affected by localized psoriasis. and methods Materials The “excimer” is an excited dimer, a molecule formed by the combination of two atoms, a noble gas Xenon and Cloride. The excitation of the molecule emits an ultraviolet photon at 308 nm. The excimer light (MEL, Excilite TM Deka Medical Lasers, Florence, Italy) is a monochromatic non coherent laser; it releases a power density of 48 Mw/cm2 at the distance of 15 cm Department of Internal Medicine Chair of Dermatology Policlinico Tor Vergata University of Rome, “Tor Vergata”, Italy Journal of Plastic Dermatology 2008; 4, 3 263 S.P. Nisticò, R. Saraceno, C. Schipani, A. Costanzo, S. Chimenti from the source and it has an irradiation area of 512 cm2. In this study, conducted in the Dermatology Department of University of Rome “Tor Vergata”, were recruited 152 patients of Fitzpatrick skin type 2-3 (80 men and 72 women) with stable mild to moderate plaque psoriasis, age range 25-71 (mean age of 48) years. All patients signed informed consent to therapy, and were instructed to avoid any topical or systemis medication for psoriasis during the treatment period. Stable plaques were defined as those that had been present and unchanged for a minimum of 2 months. Disease duration was 130 years. Patients were affected from localized plaque psoriasis (Table 1) with an involvement of < 15% of the body surface, with a PASI score from 4 to 12. All patients gave informed consent, and were instructed to avoid session of any topical medication during MEL treatment. Patients with a history of skin cancers or photosensitivity related disorders were excluded. Patients who had been on systemic medication for less than 8 weeks, phototherapy for 4 weeks or had used topical treatments within the past 2 weeks were also excluded. Photographs were taken at baseline, on clearing if clearing occurred, and after 4 months of treatment. Minimal Erythemal Dose (MED) was determined before treatment on healthy and unexposed skin on the dorsal area of the arms. MED was evaluated at increasing light dosage. The following doses were obtained (Tables 1, 2). The initial dose of MEL was calculated according to patient phototype, thickness of the squamous component of the psoriatic plaque and the anatomical area. A double MED dose was used for the lesions on the dorsal and posterior arms and a threefold to fourfold MED dose for more infiltrated lesions with a thicker squamous component localized in more photoresistant cutaneous regions such as elbows, knees, dorsal hands and palmo-plantar areas. Single plaques were irradiated protecting the surrounding non affected skin and petrolatum ointment was applied on the scaly patches to minimize light reflection prior to irradiation. Treatment was reported every 7 days with a dose increase of 250-500 mJ/cm2 at each session according to patient phototype and response to previous session as observed with the flattening of the plaques and their reduction in size, erythema, scaling and pustules. 264 Journal of Plastic Dermatology 2008; 4, 3 Clinical examination was evaluated before every session and the PASI score 7 calculated every 2 weeks. A maximum of 16 sessions was performed and usually phototherapy was discontinued when all lesions had completely cleared. Response rate was defined as complete (an improvement in the PASI score between 75 to 100%), partial (50 to 75%) and slight (25 to 50%). ResultsIn our study 152 patients were enrolled and 149 patients completed treatment with 6-16 (mean 11) weekly sessions; 57 patients had one year and 92 patients 6 months of follow up. After 4 sessions of MEL all patients showed a PASI improvement. In those patients who had a complete remission we carried out a maintenance session of 2 J/cm2 every 14 days until we reached a 120day follow-up. Site Number of patients (%) Number of session (mean) Mean Cumulative UV dose (J/cm2) Knees Elbows Legs Palmoplantar areas 55% 58% 17% 45% 10 9 13 12 14 13.5 9.25 15.5 Table 1. Phototype I II III IV MED 4 5 4 7-8 sec 200 m J/ cm2 sec 250 m J/ cm2 sec 300-350 m J/ cm2 sec 350-400 m J/ cm2 MED: Minimal Erythematous Dose Table 2. MED at 308 nm. % patients Complete remission Partial remission Moderate improvement Table 3. Clinical results. 58% 25% 17% 308nm monochromatic excimer light in the treatment of psoriasis BEFORE AFTER Figure 1a and b. Localized psoriasis before and after MEL 1a 1b Figure 2a and b. Palmar psoriasis before and after MEL 2a 2b Figure 3a and b. Plantar psoriasis before and after MEL 3a 3b After 4 months 87 patients (58%) showed a complete remission, 37 patients (25%) had partial remission and 25 patients (17%) only moderate improvement. (Table 3). A ≥ 75% improvement in the PASI score (PASI 75) was considered as the primary efficacy endpoint. This result was achieved in 98 patients after the fourth session, at week 4 and in 130 at week 8. This benefit was mantained at a 16-week follow-up in 125 patients, whereas all the patients that completed treatment maintained the achieved result. A prolonged erythema (24-48h) was observed in 52 patients after the first and second session with a mild pruritic sensation in 39. These common side effects were well tolerated. Transient hyperpigmentation in the tre a t e d areas was noticed in 3 patients; this effect resolved spontaneously 2 weeks after the end of treatment. Formation of vesicles and oedema were observed in 1 patient after 3 treatments, which resolved following topical application of hydrocortisone 1% ointment for 3 days. However, the patients responded to the following sessions and completed successfully the treatment Journal of Plastic Dermatology 2008; 4, 3 265 S.P. Nisticò, R. Saraceno, C. Schipani, A. Costanzo, S. Chimenti Discussion 308-nm excimer light and laser treatments appear to offer relapse-free periods and a prolonged stabilization of localized psoriasis . Bonis et al. 2 and other authors 3-5 showed that 308 nm excimer light and laser therapy appear to be safe and effective for localized plaque psoriasis, comparable or better than that offered by standard topical therapy regimes and by 311nm UVB treatment. Feldman et al. 6 in 2002 reported results of a multicenter study in 80 patients which showed that monochromatic 308-nm excimer laser has been effective and safe for psoriasis. Cappugi et al. 7 and Campolmi et al. 8 in recent reports showed an improvement ranging from 75% to 100% with MEL in patients with palmoplantar psoriasis with no relapse in an over 16week follow-up. Gupta SA et al. 9 in 2002 and Gupta SN et al. 10 in 2004 showed M.E.L to be safe and effective in t reating patients with recalcitrant scalp psoriasis. Cappugi suggested that 308 nm MEL (Excilite) plays an essential role in dramatically decreasing cytokine expression in psoriatic skin accompanied by clinical remission. In addition, Bianchi et al. 11 confirmed the efficacy of MEL in 2003 showing that light therapy with monochromatic excimer laser on psoriatic skin is associated with significant T cell depletion and alterations in apoptosis-related molecules, accompanied by a decreased proliferation index and clinical remission. In our opinion, further data are required to determine how the MEL remission rate can be maximized in order to provide patients with a good long-term control of their disease. In this study we demonstrated the benefits of MEL such as the selective use of high doses with a partial or total remission in over 50% of the patients. Furthermore we showed a reduction of the number of sessions and few patient visits vs Narrow Band UVB and traditional phototherapy. We also showed that dose variation represents the most important feature in the variability of clinical responses. The results we obtained were encouraging although the costs and the small 266 Journal of Plastic Dermatology 2008; 4, 3 number of centres, which can provide this treatment modality, are a limiting factor. More studies will be necessary to evaluate different therapeutical schemes and to evaluate any long-term side effects. In conclusion, this preliminary study proposes the use of MEL as a valid choice in the treatment of selected variants of psoriasis with a good overall efficacy even in the absence of topical/systemic drugs as well as the efficacy of combined therapies. References 1. Lebwol M. Psoriasis. Lancet 2003; 361:1197-204 2. Bonis B, Kemeny L, Dobazy A, et al. 308 nm UVB excimer laser for psoriasis. Lancet 1997; 350(9090):1522 3. Asawanonda P, Anderson RR et al. 308 nm excimer laser for treatment of psoriasis: a dose-response study. Arch. Dermatol 2000; 136:619 4. Trehan M, Taylor CR. High-dose 308 nm excimer laser for the treatment of psoriasis. J Am Acad Dermatol 2002; 46:732-737 5. Feldman SR. Remissions of psoriasis with excimer laser treatment. Dermatology Online Journal 2002; 8:23 6. Feldman SR, Housman TS, Fitzpatrick RE et al. Efficacy of the 308-nm excimer laser for treatment of psoriasis: results of a multicenter study. J Am Acad Dermatol. 2002; 46:900-6 7. Cappugi P et al. 308 nm monochromatic excimer light in psoriasis. Clinical evaluation and study of cytokine levels in the skin. Int. J. Immunopath and Pharmacol. 2002; 13:14-19 8. Campolmi P. et al. 308 nm monochromatic escimer light for the treatment of palmoplantar psoriasis. Int. J. Immunopath and Pharmacol. 2002; 13:11-13 9. Gupta, SA, Taneia A; Trehan, MA; Taylor, CR. A 308 nm excimer laser for the treatment of scalp psoriasis. Photodermatology, 2002; 18:105 10. Gupta SN, Taylor CR. 308-nm Excimer Laser for the treatment of scalp psoriasis. Arch Dermatol 2004; 140:518-520 11. Bianchi B et al. Monochromatic axcimer light (308 nm): an immunohistochemical study of cutaneous T cells and apoptosis-related molecules in psoriasis. JEADV 2003; 17:408-413 Superficial chemical peeling with a lipophilic derivative salicylic acid in chrono and photoaging Gabriella Calabrò Emanuela Fiammenghi Viviana Lo Conte Serena La Bella Fabio Ayala SU M M A R Y Superficial chemical peeling with a lipophilic derivative salicylic acid in chrono and photoaging Chronoaging, photoaging and mechanical stress induce profound alterations of skin structure. The intrinsic aging also known as chronological aging is due to genetic factors and metabolic processes, including hormonal alteration that induce dermal and hypodermal atrophy in elderly. Extrinsic aging or environmental aging is prevalently promoted by sun exposure. Therefore the improvement of fine lines, wrinkles and hyperpigmentation marks is one of the most important field of interest of dermocosmetology. Since several years chemical peelings are used to improve the appearance of damaged skin. In this study was evaluated the effectiveness of a salicylic acid derivative known as !-lipohydroxy acid (LHATM, BIOMEDIC LHA-PEEL®) on the face of marked signs of aging. Were enrolled 20 volunteers women aged between 45 and 65 years; 5% LHATM was applied once weekly for two weeks and 10% LHATM was used once every 14 days for three steps. To evalue the efficacy of the peeling were carry out clinical examination, photographic study and cutaneous non invasive evaluations, such as colorimetry (Spectrocolorimeter X-Rite®) and corneometry (Corneometer CM 820®). The results have showed a significant increase of skin hydration middle and an improvement in complexion clearness. The volunteers experienced cosmetic benefits in the clinical parameters like reported by a self-evaluation questionnaire. Therefore, the lipophilic derivative salicylic acid has showed an elevated tolerance without minimal adverse erythematous events. KEY WORDS: Peeling, !-lipohydroxy acid (LHA), Chronoaging, Photoaging, Complexion clearness Introduction Human skin, like all other organs, undergoes chronological aging. In addition, unlike other organs, skin is in direct contact with the environment and there f o re undergoes aging as a consequence of environmental damage.1 Chronoaging, photoaging and mechanical stress contribute to modify deeply the structure of the skin altering its colour and texture. The mechanisms of skin ageing involve intrinsic and extrinsic factors.2, 3 Intrinsic factors are hereditary, and comprise the skin phototype, which is responsible for natural photoprotection, and the bone structure, which plays a role in tissue resistance and the distribution of facial fat.2 The skin is an organ that is affected by hormones, especially oestrogens, androgens and progesterone. Modification of the hormonal balance at the menopause also plays a role in skin Section of Clinical Dermatology Department of Systematic Pathology University Federico II of Naples Journal of Plastic Dermatology 2008; 4, 3 271 G. Calabrò, E. Fiammenghi, V. Lo Conte, S. La Bella, F. Ayala ageing like a progressive atrophy of derma of ipoderma and of the structures of support.3 Extrinsic factors are mainly UV radiation, which is a major cause of skin ageing 4 and also of actinic keratoses, skin carcinomas and melanomas. The primary environmental factor that causes human skin aging is UV irradiation from the sun. This sun-induced skin aging (photoaging), like chronological aging, is a cumulative process. However, unlike chronological aging, which depends on the passage of time per se, photoaging depends primarily on the degree of sun exposure and skin pigment.5 Therefore, the most appropriate treatments may then be offered to the patient. This comprehensive approach to care requires knowledge of the mechanisms of skin ageing and the advantages and drawbacks of the different therapeutic approaches available, in order to arrive at the best therapeutic strategy and to meet patient expectations. The use of chemical peeling agent, laser resurfacing or topical retinoids can reverse same of the signs of photoaging. Chemical peeling continues to be the gold standard in cosmetic enhancement of facial skin. The word ‘p e e l s’2, 6, 7, 8 covers several kinds of treatment that, by application of a chemical agent, causes destruction of a part of entire epidermidis, with or without the dermis, leading to exfoliation and removal of superficial lesions, followed by regeneration of new epidermal and dermal tissue. These are classified as superficial, medium-depth or deep peels.9 The level of penetration, destruction and inflammations determines the level of peeling. All types of peels may produce mild irritation or predispose to herpes infection. The agents most often used for superficial peels are the alphahydroxy acids, such as glycolic, lactic, malic, tartaric, citric and salicylic acids. They are widely used of their exfoliating and rejuvenating effect on photo-aged skin. Although the literature is replete with the use of alphahydroxy acids, there is dearth of published data regarding the efficacy and safety of salicylic used.10 Salicylic acid is an excellent “keratolitic agent” because of its exfoliating and rejuvenating effect on photoaged skin. It is though to function through solubilisation of intercellular cement, thereby reducing corneocyte adhesion. It is a beta-hydroxy acid, an hydroxyl derivative of benzoic acid and represent a carboxylic acid attached to an aromatic alcohol, phenol. Recently, a lipophilic derivative of salicylic acid known in the literature as 2-hydroxy-5-octa- 272 Journal of Plastic Dermatology 2008; 4, 3 noyl benzoic acid or !-lipohydroxy acid (!LHA) (Figure 1), has been tested as a superficial peel at concentrations of 5% to 10% LHATM .11 Developed by an advanced research team, the LHATM molecule (lipo-hydroxy-acid) is a lipophilic derivative of salicylic acid that incorporates a fatty chain for improved affinity with the epidermis allowing for faster skin regeneration. The aim of the study has been to evaluate the cosmetic efficacy on ageing skin (chrono- and photo-damaged) of !-LHA, a new superficial peeling. and Methods Material A total of 20 volunteers women aged between 45 to 65 years who attended our dermatological clinic in Naples with marked signs of chrono and photoaging including presence, on the face, of fine lines and wrinkles, dry skin and mottled pigmentation, constituted the subjects for this study. Before starting therapy, for all patients, anamnesis was carried out and the following factors evaluated: age, sex, eventual pathologies and therapies in progress, photoageing and chronoaging status and skin typing according to Fitzpatrick’s classification. Pregnant and lactating ladies, patients having known sensitivity to acetylsalicylic acid and other salicylates (like aspirin), wounds skin and impracticable photoprotection, and those with a known keloidal tendency or having active or past herpes simplex infection, were excluded. The volunteers applied a solution containing 5 and 10 % salicylic acid derivative, !-lipohydroxy acid (LHATM, BIOMEDIC LHA-PEEL®) (Figure 1) to the face. The face is previously degreased by scrubbing with a cotton gauze piece soaked with a solution with absolute ethanol and acetone (50%/50% v/v). Figure 1. Chemical structure of !-lipohydroxy acid (!-LHA). Superficial chemical peeling with a lipophilic derivative salicylic acid in chrono and photoaging Five peeling sessions were carried put in each patients: the product containing 5% LHATM was applied once weekly at first and second session, whereas in the remaining sessions 10% LHATM was used once every 14 days. Two layers of application were employed in first and second session, but three layers or four, if it was necessary, were applied during the remains weeks. No neutralization was required and also moisturizing creams were applied after the application of chemical peel. We always prescribed a high SPF level sunscreen (50+) product with UVA/UVB protection to be applied immediately after the procedure and on a daily basis over the following 2 weeks. To value the efficacy of the peeling were carry out clinical examination, photographic study using standard positioning, and cutaneous noninvasive evaluations, such as colorimetry (Spectrocolorimeter X-Rite®) and corneometry (Corneometer CM 820®), at week 0 (baseline) and week 8 (completion of study). Tolerance to the procedure and any undesirable effects noted during sessions were recorded. Finally, a self- Figure 2. Distribution of skin types. Figure 3. Values of skin hydration in our 20 patients at the beginning (T0) and at the end (T1) of the treatment and average of the increase expressed in arbitrary units. evaluation questionnaire was administered to all patients. ResultsAll the 20 patients included in the trial, completed the study. Sixteen patients (80%) had skin of Fitzpatrick phototype III and the remaining four (20%) phototype II (Figure 2). We have obtained in all patients a significant increase of skin hydration (middle 53%) measured using Corneometer CM 820® (Figure 3). The clarifying power of the LHA was confirmed by an increase in average of 2 in the luminosity index (L*) with the spectrocolorimeter (X-Rite® 968) (Figure 4); this results was more evident for patients with skin phototype III. At the end of the treatment the dermatologists indicated the % ameliorations for a number of cosmetic parameters (Figure 5). The dermatologists considered that the main improvement was in decreasing order: clearness complexion (100%), wrinkles (70%), smooth- Figure 4. Values of clearness complex in our 20 patients at the beginning (T0) and at the end (T1) of the treatment and average of the luminosity index (L*) increase. Figure 5. % improvement of the skin for a number of cosmetic parameters examined before and after the treatment by the dermatologists. Journal of Plastic Dermatology 2008; 4, 3 273 G. Calabrò, E. Fiammenghi, V. Lo Conte, S. La Bella, F. Ayala ness (58%) and firmness (20%). They didn’t observed any effect on fine lines, confirming the instrumental results. F rom data reported by the self-evaluation questionnaire , it was valued the % ameliorations assessed by the volunteers for a number of cosmetic parameters (Figure 6). The patients found that clearness complexion was mostly i m p roved (100%), followed by smoothness (66%), healthy complexion (58,3%), softness (50%), than firmness (33%). The procedure was very tolerated by almost all the patients (Figg. 7-10). Only two patient (10%) experienced mild burning and irritation immediately after application of the peeling agents that lasted for a few minutes and gradually settled down within half an hour. Figure 6. % improvement of the skin after the treatment assessed by the panellists. Figure 7. Fifty-one years old patient: before (a1, b1) and after (a2, b2) LHA peeling treatment. Figure 8. Sixty-four years old patient, before (a) and after (b) LHA peeling treatment. 274 Journal of Plastic Dermatology 2008; 4, 3 Superficial chemical peeling with a lipophilic derivative salicylic acid in chrono and photoaging stent with other members of the h y d roxyl acid family. However, with its lipophilic nature and its relatively slow penetration in the skin, its exfoliating effect appears more efficient and therefore lower concentrations remain effective.10 So this LHA peel can be considered very tolerable and easy manageable. Therefore, chemical peeling continues to be an integral part of a facial rejuvenation program because of its popularity with patients and minimal costs to the physician. References Figure 9. Fifty-eight years old patient, before (a1, b1) and after (a2, b2) LHA peeling treatment. 1) Gary J. Fisher, PhD; Sewon Kang, MD; James Varani, PhD; Zsuzsanna BataCsorgo, MD; Yinsheng Wan, PhD; Subhash Datta, PhD; John J. Voorhees, MD. Mechanisms of Photoaging and Chronological Skin Aging. Arch Dermatol. 2002; 138:1462-1470. 2) Zins JE, Moreira-Gonzalez A. Cosmetic procedures for the ageing face. Clin Geriatr Med 2006; 22: 709-28. 3) Dreno B, Fischer T, Perosino E, Poli F, Sanchez Viera M. Management of skin ageing: How to combine cosmetic procedures. Eur J Dermatol 2008; 18 (4): 444-51. 4) Webster GF. Common skin disorders in the elderly. Clin Cornerstone 2001; 4: 39-44. Figure 10. Fo r t y-eight years old patient, before (a) and after (b) LHA peeling treatment. Conclusions All our patients belonged to skin type II and III and tolerated the procedure very well. They experienced cosmetic benefits in the clinical parameters, in decreasing order: complexion c l e a rness, smoothness, healthiness, softness and firmness. None of the patients found it unacceptable or painful. The desquamation was usually minimal and well accepted, targeted and effective. These benefits translate into an improved quality of life, without jeopardizing the relationship life of the patients. In conclusion, on the basis of clinical and instrumental parameters, we need that the lipophilic salycilic acid derivative (LHATM) is a safe and effective exfoliant agent for the treatment of ageing skin with minimal associated infiammation.12 It induces exfoliation and stimulation of epidermal renewal that are consi- 5) Ayala F. Fotoinvecchiamento. In: Santoianni P. e Monfrecola G. Fotodermatologia. Ed. CIC Roma 2003: 55-64. 6) Rabe JH, Mamelak AJ, McElgunn PJS, Morison WL, Sauder DN. Photoageing: mechanisms and repair. J Am Acad Dermatol 2006; 55: 1-19. 7) Monheit GD, Chastain MA. Chemical Peels. Facial Plast Surg Clin North Am 2001; 9: 239-55. 8) Monheit GD. Chemical Peels. Skin Therapy Lett 2004; 9: 6-11. 9) Clark E., Scerri L. Superficial and medium-depth chemical peels. Clin Dermatol 2008; 26(2):209-218. 10) Didier Saint-Leger et all. The use of hydroxy acids on the skin : characteristics of C8-lipohydroxy acid. Journal of Cosmetic Dermatology 2007; 6,59-65. 11) Oresajo C, Yatskayer M, Hansenne I, Ast E. Clinical tolerance and efficacy of capryloyl salicylic acid (C8-LHA) peel compared to a glycolic acid peel in subjects with fine lines and wrinkles. “In print”. 12) Leveque JL, Corcuff P, Rougier A, Pierard GE. Mechanism of action of a lipophilic salicylic acid derivative on normal skin. Eur J Dermatol 2002; 12: 35-8. Journal of Plastic Dermatology 2008; 4, 3 275 Long-term instrumental evaluation of skin compatibility of a shaving treatment for sensitive skin Claudia Cartigliani Adriana Bonfigli Fernanda Distante SU M M A R Y Long-term instrumental evaluation of skin compatibility of a shaving treatment for sensitive skin In order to evaluate the long-term skin compatibility of the treatment Vichy Homme Sensi-Baume Ca and Mousse à Raser Anti-Irritations, 30 volunteers, having sensitive skin, used it for the daily shave for 3 weeks. Instrumental evaluations of transepidermal water loss (TEWL), skin redness and blood micro-flow were performed on the cheeks, before and 30 minutes after the shaving, at the beginning and at the end of the period of use. TEWL: the highly significant increase in the transepidermal water loss values detected after the shaving with the habitual treatment indicated a worsening in skin barrier health. After the shaving with the new treatment, a non significant decrease in the same parameter was detected. Furthermore, the comparison between the habitual and the new treatment was highly significant. These results indicate that the shaving with the new treatment preserved the barrier health and the integrity of the skin. The comparison between the TEWL values recorded before the shaving, at the basal control and at the end of the study, showed a statistically significant decrease in the values. This indicated that the new treatment is also effective in protecting and stre n g t hening the skin after a long-term use. Cutaneous colorimetry and blood micro-flow: a statistically significant increase in the skin redness and in blood micro-flow values was detected after the shaving with the habitual treatment. No significant variation in the same parameters was instead detected after the shaving with the new treatment. The comparison between the habitual and the new treatment was statistically significant. These results showed that the new treatment is effective in preventing the onset of skin irritations after the shaving. KEY WORDS: Shaving treatment, TEWL, Cutaneous colorimetry, Blood micro-flow Aim ofThetheaimstudy of the study is to evaluate the skin compatibility of a shaving treatment for sensitive skin, as for its soothing effect against shaving rush and bumps, through measurements of transepidermal water loss, skin redness and blood micro-flow. Materials and Methods Selection of the volunteers a. Criteria for recruitment and admission At the beginning of the study each volunteer signed the informed consent drawn up by the technicians. 30 men (mean age 47 years) were included in this study according to the following criteria. b. Inclusion criteria • Race: Caucasian; • Age and sex: men aged from 25 to 60; • Health state: no pathological events both for the period immediately before and during the test; • Subjects with Fitzpatrick skin type I-IV; • Subjects who shave themselves on a daily basis; • Subjects with sensitive and/or reactive face skin; • Subjects must have discontinued the use of ISPE Institute of Skin and Product Evaluation Milan Journal of Plastic Dermatology 2008; 4, 3 277 C. Cartigliani, A. Bonfigli, F. Distante systemic dietary supplementations for 1 month prior to study entry; • Subjects must have discontinued the use of topical facial medication for 15 days prior to study entry; • Subjects must accept not to apply any topical products to the face for at least 7 days prior to study evaluations, nor any cosmetics on the days of study evaluations. c. Exclusion criteria • Subjects who are undergoing concurrent therapy or who are suffering from systemic diseases or skin disorders which may interfere with the evaluation of the test articles or increase the risks for the volunteers; • Subjects involved in another clinical investigation within a period of 30 days prior to admission in this study; • Subjects must be willing and able to follow all study directions and to commit to all follow up visits for the duration of the study; • Subjects must have completed the informed consent process; • Subjects must be willing to avoid direct daily sun exposure on the face and the use of tanning beds; • Subjects with a history of unusual skin reactions to skin care toiletry products, cosmetics, or sensitivity to any of the test article components. b. Tewameter TM 210, Courage & Khazaka The apparatus measures the water vapour released by the skin surface, on the base of Fick's diffusion formula. This formula is only valid on the inside of a homogeneous diffusion zone, obtainable by means of a cylinder open at both ends. The evaporimeter is supplied with a probe with a cylindrical part (inside diameter: 10 mm; height: 20 mm), open at both ends, which contain a pair of sensors. The humidity which evaporates from the skin surface passes through the cylindrical part of the probe. The saturation gradient that is formed is indire ctly measured by the pair of sensors (temperature and relative humidity) and then transformed into numeric values through a microprocessor. The instrument is supplied with a digital indicator, on which appear: • a curve of the evaporation amount with the time; • the single measurement value; • the average value of the measurements carried out at set times; • the standard deviation of the measure d values. TEWL values are expressed in g/h m2. INSTRUMENTS c. Chromameter CR-300, Minolta This is a portable dual channel, reflecting colorimeter with incorporated microcomputer, liquid crystals display and Xenon light source in the measuring head. The measuring head surface is 8 mm in diameter. The colour rating system used to read is L* a* b*: • L* parameter refers to skin luminosity. L* values range from 0 to 100, where 0 corresponds to black colour and 100 to white. • a* and b* refer to two-colours axis: a* represents the red - green colour while b* the yellow - blue colour. In the present study, only the values relating to the skin redness (a* parameter) were taken into consideration. a. Fotofinder Dermoscope Ver. 2.0 Fotofinder Dermoscope is a system that allows to carry out, memorize and process static and/or dynamic recorded images of any skin surface. It consists in a high-definition colour videocamera which is able to magnify any surface on which it is placed by means of a series of magnifying lenses. The digital images are shown on the screen in their real colours. This d. Flowmeter Periflux PF4001, Perimed The blood micro-flow is measured by means of a computerized laser Doppler device named Periflux PF4001. A laser light, carried by an optic fibres probe, is partially reflected and partially absorbed by the examined tissue. The light, hitting the moving haematic cells, is subjected to wavelength varia- d. Drop-out The following reasons were considered sufficient cause for interrupting the subject’s participation in the study: • free choice of the subject; • medical reasons not correlated with the treatment (ex. onset of disease, surgical operation); • reasons correlated with the treatment (ex. irritant or allergic reactions). Details of any cases of drop-out are anyway included. 278 allows the observer to view the smallest details. Journal of Plastic Dermatology 2008; 4, 3 Long-term instrumental evaluation of skin compatibility of a shaving treatment for sensitive skin tion (Doppler effect) while the light hitting static bodies does not change its wavelength. The power and frequency distribution of the wavelength variations is correlated to the number and the speed of the haematic cells, but not to their direction.The relative information are picked up by a return optic fibre, turned into an electronic signal and analyzed.The perfusion is expressed in Perfusion Units (P.U.), that are arbitrary units of the laser Doppler-device. are calculated for the instrumental values related to the habitual and to the tested shaving treatment, recorded before and 30 minutes after the shaving. Furthermore, it is calculated: T30min – T0 = Variation of the parameter METHOD This difference is reported as percentage of variation too. where: T30min = mean value 30 minutes after the shaving T0 = mean value before the shaving a. Method of evaluation The study was carried out in a bioclimatic room (24 ± 2 °C; 50 ± 10% rh) and all the instrumental evaluations were performed after a 30-minute acclimation period. Subjects were asked not to apply any product on the face the day of the basal visit. At the basal control the volunteers were asked to shave themselves in the laboratory with their habitual shaving treatment (razor, shaving foam and aftershave). The instrumental evaluations of transepidermal water loss, skin redness (a* parameter) and blood micro-flow were performed on the cheeks, before (T0) and 30 minutes after the shaving (T30min). After the shaving digital images of the shaved area were also taken. After the basal measurements, the Vichy Homme (shaving foam and aftershave, new treatment) was given to the volunteers who used it for the daily shave, for 3 weeks. During this period they shaved themselves with their habitual razor. At the end of the period of application, the volunteers returned to the laboratory and shaved themselves with the new treatment and their habitual razor. The final instrumental measurements were taken before (T0) and 30 minutes (T30min) after the shaving. Digital images of the shaved area were also taken 30 minutes after the shaving. a. Transepidermal water loss (Table 1, Figure 1) b. Mathematical elaboration Mean values and standard deviations Habitual: a highly significant increase in the mean basal values of transepidermal water loss was detected after the shaving. The obtained values and the variations are compared by means of paired samples t-test. The differences between the groups of values are considered significant when the probability p is < 0.05. The statistical comparison is performed between the following groups of values: • the values recorded before and 30 minutes after the shaving, in order to evaluate if the shaving modifies the skin parameters (T0 vs T30min); • the basal values recorded before each shave made in laboratory, at the basal control and at the end of the study (T0 Hab vs T0 New treatment), in order to evaluate if the new treatment improves the skin conditions after the 3 weeks of use; • the variations occurred after the shaving with the habitual and with the new treatment (T30min Hab – T0 Hab vs T30min New t reatment – T0 New treatment) in order to compare the two treatments. Results Table 1. T0 T30min Variation T30min–T0 % variation t-test T0 vs T30min Habitual mean 14.1 mean 16.2 2.1 14.9% p<0.001 std. dev. 3.2 std. dev. 4.0 mean 13.1 mean 12.7 -0.4 -3.0% p>0.05 std dev. 2.9 std. dev. 3.3 New treatment T0 Habitual vs T0 New treatment: p < 0.05 T30min – T0 Habitual vs T30min – T0 New treatment: p < 0.001 Journal of Plastic Dermatology 2008; 4, 3 279 C. Cartigliani, A. Bonfigli, F. Distante New treatment: a non significant decrease in TEWL values was re c o rded. The comparison between the variations obtained after the shaving with the habitual treatment and with the new treatment showed a highly significant difference. The comparison between the values recorded before the shaving, at the basal control and at the end of the tre a tment, showed a statistically significant decrease in the considered parameter. Figure 1. b. Cutaneous colorimetry (a* parameter: skin redness index) (Table 2, Figure 2) Habitual: a statistically significant increase in the mean basal values of skin redness was detected after the shaving. Table 2. Habitual New treatment T0 T30min Variation T30min–T0 % variation t-test T0 vs T30min mean 13.88 mean 14.52 0.64 4.6% p<0.05 std. dev. 2.18 std. dev. 2.51 mean 13.77 mean 13.81 0.04 0.3% p>0.05 std dev. 2.06 std. dev. 2.25 T0 Habitual vs T0 New treatment: p > 0.05 T30min – T0 Habitual vs T30min – T0 New treatment: p < 0.05 New treatment: a non significant increase in the same parameter was recorded. The comparison between the variations obtained after the shaving with the habitual treatment and with the new treatment showed a statistically significant difference. The comparison between the values recorded before the shaving, at the basal control and at the end of the tre a tment, resulted non significant. Figure 2. c. Cutaneous blood micro-flow (Table 3, Figure 3) Habitual: a statistically sigTable 3. Habitual New treatment T0 T30min Variation T30min–T0 % variation t-test T0 vs T30min mean 80.39 mean 87.46 7.07 8.8% p<0.05 std. dev. 31.01 std. dev. 34.06 mean 75.85 mean 74.50 -1.35 -1.8% p>0.05 std dev. 22.07 std. dev. 20.49 T0 Habitual vs T0 New treatment: p > 0.05 T30min – T0 Habitual vs T30min – T0 New treatment: p = 0.05 280 Journal of Plastic Dermatology 2008; 4, 3 Long-term instrumental evaluation of skin compatibility of a shaving treatment for sensitive skin Figure 3. nificant increase in the mean basal values of cutaneous blood micro-flow was detected after the shaving. New treatment: a non significant decrease in the same parameter was recorded. The comparison between the variations obtained after the shaving with the habitual treatment and with the new treatment showed a statistically significant difference. The comparison between the values recorded before the shaving, at the basal control and at the end of the treatment, resulted non significant. Conclusion In order to evaluate the long-term skin compatibility of the treatment Vi c h y Homme Sensi-Baume Ca and Mousse à Raser Anti-Irritations, 30 volunteers, having sensitive skin, used it for the daily shave for 3 weeks. Instrumental evaluations of transepidermal water loss, skin redness and blood micro-flow were performed on the cheeks, before and 30 minutes after the shaving, at the beginning and at the end of the period of use. Those evaluations showed the following results: TEWL: the highly significant increase in the transepidermal water loss values detected after the shaving with the habitual treatment indicated a Figure 4. worsening in skin barrier health. After the shaving with the new treatment, a non significant decrease in the same parameter was detected. Furthermore, the comparison between the habitual and the new treatment was highly significant. These results indicate that the shaving with the new treatment pre s e rved the barrier health and the integrity of the skin. The comparison between the TEWL values recorded before the shaving, at the basal control and at the end of the study, showed a statistically significant decrease in the values. This indicated that the new treatment is also effective in protecting and strengthening the skin after a long-term use. Cutaneous colorimetry and blood micro-flow: a statistically significant increase in the skin redness and in blood micro-flow values was detected after the shaving with the habitual treatment. No significant variation in the same parameters was instead detected after the shaving with the new treatment. The comparison between the habitual and the new treatment was statistically significant. These results showed that the new treatment is effective in preventing the onset of skin irritations after the shaving (Figure 4). References 1. Colipa “ Guidelines for the evaluation of the efficacy of cosmetic products” (May 2008) 2. Colipa “Cosmetic product test guidelines for the assessment of human skin compatibility” (1997) 3. Glantz SA. “Statistica per discipline bio-mediche” Mc Graw-Hill Libri Italia, seconda ed. 4. Serup J, Jemec GBE. "Handbook of non-invasive methods and the skin". CRC Press, Inc., (1995) 5. Rogiers V, EEMCO Group. “EEMCO Guidance for the assessment of transepidermal water loss in cosmetic sciences”. Skin Pharmacol Appl Skin Physiol 2001; 14(2):117-128 6. Pierard GE. “EEMCO Guidance for the assessment of skin colour”. J Eur Acad Dermatol Venereol 1998; 10(1):1-11 After habitual shaving After new treatment shaving 7. Berardesca E, Leveque JL, Masson P, EEMCO Group. “EEMCO Guidance for the measurement of skin microcirculation”. Skin Pharmacol Appl Skin Physiol 2002; 15(6):442-456 Journal of Plastic Dermatology 2008; 4, 3 281 Nanosilicon spray is a novel alternative treatment for mild plaque psoriasis Catia de Felice1 Sergio Chimenti2 SUMMARY Nanosilicon spray is a novel alternative treatment for mild plaque psoriasis Background: Psoriasis is a common chronic cell-mediated inflammatory skin disease with a strong impact on patient’s quality of life, attitude, daily physical and social activities. Nanosilicon, the smallest form of silicon, showed good results in the treatment of irritated skin with an anti-inflammatory and antioxidant effect. Objectives: To assess the efficacy, tolerability and safety of nanosilicon spray in mild plaque psoriasis involving sensitive areas. Methods: Fifty patients with a body surface area < 35% were enrolled into a prospective open label clinical study. Patients were treated for 12 weeks with a 3-4 times a day nanosilicon topical spray application. Efficacy and safety were assessed during the therapy and during a 3-month follow up period. Results: The study demonstrated a high clinical remission rate which progressively increased throughout therapy (8% at week 2, 34.1% at week 6 and 56.8% at week 12). No serious adverse events were reported. Conclusions: The study suggests that nanosilicon spray, applied three to four times a day, is an effective topical treatment for mild plaque psoriasia involving less than 35% of the body surface and sensitive areas. KEY WORDS: Nanosilicon, Plaque Psoriasis, Sensitive Areas Psoriasis is a common chronic cell-mediated inflammatory skin disease with a prevalence of 2% to 3% in the general population. Although in many cases plaque psoriasis may be of mild severity, it may have a strong impact on patient’s quality of life and attitude towards daily physical and social activities; therefore, novel therapeutic agents are welcomed to treat this chronic dermatosis. Up to date an important choice of therapies, topical and systemic (e.g. new biologic agents), is currently available for the treatment of psoriasis, however they do not always provide satisfactory remissions and may have side-effect profiles over long term periods. 1-2 Silicon, next to oxygen, is the most prevalent element on earth and it occurs in nature as the oxide, silica (SiO ) or the corresponding silicic acids formed by the hydration of the oxide. Orthosilicic acid [Si(OH) ] is the simplest acid and the main form which is soluble in water up 2 4 1 to about 120ppm. Silicon is a non-metallic element that belongs to group IV of the Periodic Table with a strong affinity and very stable bond to oxygen (Si-O-Si). The silicon atom is structurally rigid and could contribute to the structural framework of connective tissue by acting as an important cross-linking agent and forming links within and between individual polysaccharide chains to proteins. 1-4 Daily dietary intake of silicon in the United States ranges from 20mg to 50mg approximately, but the optimum dose is higher. The riches sources of silicon are cereal products and unrefined grains of high fibre content. Most of the silicon in the body is found in connective tissues, such as bone, tendons, trachea, aorta, skin, hair and nails. The proteins in connective tissue, notably collagen, also contain bound silicate and the occurrence of bound silicate as a structural component in acid mucopolysac- San Gallicano Dermatological Institute Rome, Italy 2Dermatology Department of the University of “Tor Vergata” -Rome, Italy Journal of Plastic Dermatology 2008; 4, 3 281 C. de Felice, S. Chimenti charides opened up a number of possibilities in biology, pathophysiology, medical research, and therapy. 5-9 Supplementing the diet with minimum of 40mg of silica a day the skin shows an improvement of elasticity and texture. Recently, a new form of silicon has been developed by the production method of “nanomerization” which develops nanosilicon from quartz crystals throughout many transformation processes. Nanosilicon is the smallest form of silicon therefore it has a great bio-availability with rapid tissue absorption and cell penetration. 2-3, 5-6 The use of nanosilicon showed good results in the treatment of irritated skin with anti-inflammatory and anti-oxidant effect. 8 A study conducted by de Felice et al., from March 2004 to August 2004, at the Dermatology Department of “Tor Vergata” University of Rome on 50 patients affected by mild-to-moderate plaque psoriasis indicates that the combination of nanosilicon spray (Nanosan® spray), topically administered 3-4 times a day, and nanosilicon capsules (Nanosan® cps), 1-2 cps a day for 3 months, is an effective alternative treatment for psoriatic chronic plaques which involve also sensitive areas. 11 The 50 patients (26 males and 24 females), aged 9-80 years (mean age: 44.9), suffered of plaque psoriasis for a minimum time frame of 9 months to 41 years and 16/50 patients had a 1st degree familiarity with psoriasis. Some patients had previously experienced other conventional therapies, including calcipotriol, tacalcitol, dithranol, tazarotene, and PUVA among others and achieved only temporary responses. Children, pregnant women and elderly patients with severe alterations in their general parameters applied the product 3-4 times/day as well as the rest of patients but introduced only one capsule/day. All patients were submitted to an objective and a subjective evaluation, respectively throughout the use of Psoriasis Area and Severity Index (PASI) and Dermatology Quality of Life Index (DLQI). PASI score at baseline ranged from 1.8 to 11.7 (mean PASI: 4.6). After approval of the local ethic committee, informed consent was obtained from all patients. PASI and DLQI assessments as well as clinical and photographic documentation were performed before treatment and after the 2nd and 6th week of therapy. 11 After two weeks of treatment, 40/50 patients 282 Journal of Plastic Dermatology 2008; 4, 3 achieved partial clinical remission with a significant reduction of the itching and scaling, a slight reduction of the erythema but no change in the thickness. Four patients showed complete remission (PASI75), 6 progression of psoriasis and therefore interrupted therapy. After 6 weeks of treatment, 23/44 patients achieved partial remission (PASI50) with a clear reduction of itching, scaling, erythema, thickness; 11/44 patients were stable and did not reach PASI50; 10/44 showed a complete clinical remission. After a follow up period of 6 weeks, during which they continued to apply nanosilicon spray 3-4 times a day, 3 of the 10 patients who achieved complete remission had recurrences while the rest of patients maintained their clinical results. No serious side effects occurred during therapy. Itching was documented in 3 patients who immediately interrupted therapy. An important data was the great acceptance of the treatment that was easy to administer, well tolerated by most of patients and reduced the strong impact that psoriasis had on patients’ quality of life in more than 90% of cases. 11 Treatment with nanosilicon (Nanosan®) is a new therapeutic option worthy of consideration for the treatment of mild-to-moderate plaque psoriasis that involves sensitive sites, such as folds, genitals and face, and that affects particular patients, such as children, pregnant women and elderly patients with severe alterations in their general parameters. References 1. Krueger GG, Feldman SR, Camisa C, Duvic M, Elder JT, Gottlieb AB, et al. Two considerations for patients with psoriasis and their clinicians: what defines mild, moderate, and severe psoriasis? What constitutes a clinically significant improvement when treating psoriasis? J Am Acad Dermatol 2000; 43:281-285. 2. Schwarz K. Recent dietary trace element research, exemplified by tin, fluorine, and silicon. Fed. Proc. 1974 June, 33 (6):1748-1757. 3. Carlisle EM. Silicon – Handbook of nutritionally essential mineral elements. Marcel Dekker Inc, New York, USA. 1997. 603-618. 4. Seaborn CD, Nielsen FH. Silicon deprivation decreases collagen formation in wounds and bone, and ornithine transaminase enzyme activity in liver. Biol. Trace Elem. Res 2002 Dec; 89 (3): 251-261. 5. Rapi Gianfranco. Chimica e Propedeutica Biochimica. Elementi del quarto gruppo. CEDAM Padova 1981; 720721. An open-label study of nanosilicon spray 6. Loeper J. Study of fatty acids in atheroma induced in rabbits by an atherogenic diet with or without silicon IV treatment. Life Sciences. 1988, 42: 2105-2112. 7. Carlisle EM. Silicon: a possible factor in bone calcification. Science. 1970, 167:179-280. 8. Schwarz K. A bound form of silicon in glycosaminoglycans and polyuronides. Proc Nat Acad Sci. 1973; 70:1608-1612. 9. Schwarz K. Significance and functions of silicon in warm-blooded animals. In Bendz, G. & Lindquist, I.eds., Biochemistry of Silicon and Related Problems. 207-30. New York: Plenum Press, 1978. 10. Van Dyck K. Bioavailability of silicon from food supplements. Fresenius J Anal Chem. 1999, 363; 541-544. 11. Calomme M. Silicon absorption from stabilized orthosilicic acid and other supplements in healthy subjects. Trace elements in Man and Animals, ed by Roussel et al. Plenum p1111-1114. 12. de Felice C, Capriotti E, Di Terlizzi G, et al. Nuova formulazione a base di nanosilicio come possibile opzione terapeutica nella psoriasi lieve-moderata. Atti 79º Congresso Nazionale SIDeMaST. Castellaneta Marina (Ta), Italy. 2629 Maggio 2004. Journal of Plastic Dermatology 2008; 4, 3 283 Laugier-Hunziker syndrome Miroslava Kadurina Borislav Dimitrov Slava Bojinova Antoaneta Jordanova Ivan Litov Vesel Kantarjiev Stoyan Tonev SU M M A R Y Laugier-Hunziker syndrome Laugier-Hunziker syndrome (LHS) was initially described in 1970 as acquired, benign hyperpigmentated macules of the lips and buccal mucosa frequently associated with longitudinal melanonychia. Extended mucocutaneous features have been observed since that original description, including macular pigmentation of the genitalia. No underlying systemic abnormalities are associated with LHS, and no malignant predisposition exists. When associated with nonclassic body locations or atypical features, the name idiopathic lenticular mucocutaneous hyperpigmentation has been used. We present a 54 - year old woman with longitudinal brown nail hyperpigmentaion and pigmented macules on the lips and genitalia. Peutz-Jeghers syndrome was excluded by appropriate investigations and the diagnosis of Laugier – Hunziker syndrome was made. The etiology of melanosis in LHS is unknown. A lack of family members with LHS is characteristic in most cases. The pigmented macules of LHS are not lentigines. They demonstrate mild-to-moderate acanthosis in most cases.The predominant finding is basal cell hypermelanosis. The melanin deposition in the basal layer is dense and uniform. Rete ridges may be normal in size, or they may be elongated. Numerous melanophages are often present in the papillary dermis. The basement membrane has been found to be intact. Pigment incontinence may also be present. Laugier-Hunziker syndrome affects usually women with an average age of 42 and no spontaneous resolution has been described.We describe the first case in Bulgaria with good prognosis, not associated with systemic symptoms. The patient is left under observation. KEY WORDS: Laugier-Hunziker syndrome Introduction Laugier-Hunziker syndrome (LHS) was initially described in 1970 as acquired, benign hyperpigmentated macules of the lips and buccal mucosa frequently associated with longitudinal melanonychia. 1 Extended mucocutaneous features have been observed since that original description, including macular pigmentation of the genitalia. No underlying systemic abnormalities are associated with LHS, and no malignant predisposition exists. When associated with nonclassic body locations or atypical features, the name idiopathic lenticular mucocutaneous hyperpigmentation has been used. 2 Recognition of the syndrome is important because the development of new areas of pigmentation in midlife, especially on mucosal surfaces, may be worrying. The differential dia- gnosis includes that of melanoma and underlying systemic disorders such as PeutzJeghers syndrome and adrenal insufficiency. Case report We report a 54 - year old woman who was referred to our clinic with a 5-month history of brown pigmentation in her mouth, on the lips and genitalia. At the same time, the patient had noticed vertical brown lines running along a number of fingernails. The patient was systemically well with no history of preceding skin lesions, gastrointestinal problems, or anaemia. She was not on medications and had never smoked. There was no family history of mucocutaneous pigmentation or intestinal polyps. Department of Dermatovenereology and Allergology – Military Medical Academy, Sofia, Bulgaria Journal of Plastic Dermatology 2008; 4, 3 285 M. Kadurina, B. Dimitrov, S. Bojinova, A. Jordanova, I. Litov, V. Kantarjiev, S. Tonev General examination revealed diffuse melanotic pigmentation of the buccal mucosae, palate, gingivae and lower lip (Figures 1, 2, 3). Longitudinal pigmented streaks were present on the thumbnails (Figure 4) and on four other fingers of both hands. Her toenails were unaffected. Pigmented macules were observed in the genital region (Figures 5, 6). Laboratory investigations, including a full blood count, hematinic levels, serum chemistry, and inflammatory markers, were all within the normal range. The patient underwent an upper gastrointestinal study, barium enema, and sigmoidoscopic study, which revealed no evidence of polyps. To rule out Addison’s disease, the serum cortisol and adrenocorticotropic hormone (ACTH) levels were measured, and the values were normal. Punch biopsy from genital macules revealed increased melanin pigmentation of basal keratinocytes, high numbers of melanophages and areas of melanin incontinence; the appearance and number of melanocytes present appeared normal (Figures 7, 8). Figure 1 Figure 2 Discussion The spontaneous occurrence of macular hyperpigmentation on the lips and oral mucosa in the absence of associated systemic lesion was first reported by Laugier and Hunziker in 1970. 1 In LHS, pigmentary changes usually begin in the third to fifth decade of life.2, 3 Women are affected more frequently than men. The pigmentation consists of macules, which are usually round or oval and are occasionally linear and which may vary in color from brown to slate gray or black. Classically, the areas affected include the lips, especially the lower lips, and oral cavity. 4 The buccal mucosa is commonly aff e c t e d ; reports also include pigmentation of the hard and soft palate, gingiva, palatoglossal arch, floor of the mouth, and tongue. 3, 5 Some cases have been described in which the neck, thorax, abdomen, fingers, and soles have been involved. The fingernails are more frequently involved than the toenails. 3, 5, 6 Our patient was also a woman in whom LHS developed during middle age. She had pigmentation of the lower lips, buccal mucosa, and fin- 286 Journal of Plastic Dermatology 2008; 4, 3 Figure 3 Figure 4 Laugier-Hunziker syndrome Figure 5 Figure 6 Figure 7 Figure 8 gernails, which are common sites for LHS, but also in genital region that is less frequent. The cause of this benign condition remains undetermined. No significant systemic pathological association has been recognized and the pigmentary lesions carry no risk of malignant degeneration. Histologically, there is increased basal keratinocyte melanin without expansion of the melanocytic population and superficial pigmentary incontinence with dermal melanophages. Mild to moderate acanthosis may also be noted. 1,2,6 Electron microscopy reveals increased numbers of mature, isolated or grouped melanosomes of variable sizes within the cytoplasm of keratinocytes and melanophages. 1,3 None of the histological features of Laugier–Hunziker syndro m e (acanthosis, basal hypermelanosis and dermal pigmentary incontinence) is specific, and thus any one feature is insufficient to establish the diagnosis. However, when in association and accompanied by a typical clinical setting, these histological features are characteristic. 7 Several conditions may induce abnormal mucocutaneous and/or nail pigmentation resembling the clinical picture of LHS. 8 These include adrenal insufficiency, exposure to systemic agents, especially tetracyclines and chemotherapy, and Peutz–Jeghers syndro m e (PJS). Primary adrenal insufficiency was eliminated on a clinical and biological basis. Drug ingestion did not appear relevant in the absence of prior or current drug intake likely to cause such pigmentation. Peutz-Jeghers syndrome features mucocutaneous pigmentation associated with hamartomatous polyps of the bowel that show malignant potential and often occurs in patients with a family history. The pigmentation generally occurs at birth, in infancy, or in early childhood. It consists of brown to black pigmentation of the buccal mucosa, the fingers, and especially the lower lip. Cutaneous pigmentation tends to fade after adolescence, whereas that in the oral cavity persists. However, our patient had no hamartomatous polyps of the bowel on endoscopy and no positive family history. Pigmentation first appeared when she was middle-aged and was not associated with any other abnormalities. Many patients with LHS want treatment for Journal of Plastic Dermatology 2008; 4, 3 287 M. Kadurina, B. Dimitrov, S. Bojinova, A. Jordanova, I. Litov, V. Kantarjiev, S. Tonev cosmetic reasons because lesions appear on their lips. However, it has been reported that few patients actually receive treatment for this syndrome because it is a benign condition. Treatment using the Q-switched neodymium: yttrium-aluminum-garnet (Nd:YAG) laser, 9 Q-switched alexandrite laser (QSAL), 10 and cryosurgery 11 has been reported in only a small number of patients. Our patient refused any treatment and was left under observation. References 1. Laugier P, Hunziker N. Pigmentation melanique lenticulaire, essentielle, de la muqueuse jugale et des levres. Arch Belg Dermatol Syphilol 1970; 26:391-9. 2. Gerbig AW, Hunziker T. Idiopathic lenticular mucocutaneous pigmentation or Laugier-Hunziker syndrome with atypical features. Arch Dermatol 1996; 132:844-5. 3. Lenane P, Sullivan DO, Keane CO, Loughlint SO. The Laugier-Hunziker syndrome. J Eur Acad Dermatol Venereol 2001; 15:574-7. 4. Mowad CM, Shrager J, Elenitsas R. Oral pigmentation re p resenting Laugier-Hunziker syndrome. Cutis 1997; 60:37-9. 5. Veraldi S, Cavicchini S, Benelli C, Gasparini G. LaugierHunziker syndrome: a clinical, histopathologic, and ultrastructural study of four cases and review of the literature. J Am Acad Dermatol 1991; 25:632-6. 6. Fisher D, Field EA, Welsh S. Laugier-Hunziker syn- 288 Journal of Plastic Dermatology 2008; 4, 3 Conclusion Laugier-Hunziker syndrome is essentially a benign disorder of undetermined etiology. It should always be kept in mind when confronted with a patient with such pigmentations. It is very important to consider a complete differential diagnosis of mucocutaneous pigmentation and to undertake thorough investigations before attributing the diagnosis of LHS. We describe the first case in Bulgaria with good prognosis, not associated with systemic symptoms. drome. Clin Exp Dermatol 2004; 29:312-3. 7. Kanwar AJ, Kaur S, Kaur C, Thami GP. LaugierHunziker syndrome. J Dermatol 2001; 28:54-7. 8. Vega Gutierrez J, Miranda Romero A, Martinez G, et al. Hyperpigmentation mimicking Laugier syndrome, levodopa therapy and Addison’s disease. J Eur Acad Dermatol Venereol 2003; 17:324-7. 9. Ferreira MJ, Ferreira AM, Soares AP, Rodrigues JC. Laugier-Hunziker syndrome: case report and treatment with the Q-switched Nd-YAG laser. J Eur Acad Dermatol Venereol 1999; 12:171-3. 10. Papadavid E, Walker NP. Q-switched alexandrite laser in the treatment of pigmented macules in Laugier-Hunziker syndrome. J Eur Acad Dermatol Venereol 2001; 15:468-9. 11. Sheridan AT, Dawber RP. Laugier-Hunziker syndrome: treatment with cryosurgery. J Eur Acad Dermatol Venereol 1999; 13:146-8. Induzione percutanea del collagene (needling): valutazione critica Daniela Beretta Matteo Tretti Clementoni Silvia Pinelli Massimo Signorini SU M M A R Y Percutaneous collagen induction (needling): critical evaluation The percutaneous collagen induction (needling) is a simply surgical technique born in South Africa. The skin is closely punctured with a special tool that consists of a rolling b a rrel with needles at regular intervals. By rolling backward and forward with some pressure in various directions one can achieve an even distribution of the holes. The skin bleeds but this initiates the complex cascade of growth factors that results in collagen production. The Authors used this technique on severe photodamaged patients and on patients with acne scars. The mean downtime was of 4.8 days. All patients were clinically and photographically evaluated before the treatment and 6 months after by 2 physicians. The photodamaged patients were evaluated using a modified Dover scale while the acne scars patients were evaluated using the qualitative and the quantitative Goodman scale. The data comparision in both the categories shown a statistically significant improvement of the features of the patients. KEY WORDS: Percutaneous collagen induction, Needling Introduzione Recenti dati statistici hanno chiarito come negli ultimi 10 anni le procedure estetiche siano aumentate del 446%. 1 Una analisi più dettagliata dei dati ci permette di osservare come le procedure chirurgiche siano aumentate del 98% mentre quelle non chirurgiche siano aumentate del 747%. Un tale incremento nel numero di procedure e soprattutto di quelle non-chirurgiche è probabilmente da imputare ad una società nella quale “l’apparire” ha assunto un ruolo fondamentale. Nello stesso tempo un sempre maggior numero di pazienti richiede trattamenti con minimo o nullo downtime. Se la chirurgia estetica mantiene un ruolo insostituibile nelle modificazioni volumetriche poco può fare nelle modificazioni dell’aspetto della cute. Storicamente il miglioramento dell’aspetto della cute è stato inizialmente ottenuto utilizzando i peelings. È dagli anni 80 che ai peelings si sono aggiunti i lasers sia ablativi che non ablativi. Il razionale scientifico, se pur differente nelle modalità, alla base di queste metodologie è quello di creare una lesione che dopo una iniziale fase di infiammazione determini deposizione di collagene. Entrambe queste meto- dologie hanno però, con il passare degli anni, dimostrato come un danno eccessivo del derma papillare e dell’epitelio di superficie possa determinare un peggioramento a lungo termine della funzionalità di barriera e dell’aspetto della cute. A ciò si aggiunga che queste procedure non sono scevre da rischi presentando, a volte, effetti collaterali gravi. 2-7 Nel 1989 Desmond Fernandes (Cape Town - South Africa - Africa) comincia a studiare gli effetti istologici e clinici di una nuova tecnica chirurgica che, con un ridottissimo downtime e con minime lesioni epiteliali, induce, per via percutanea, la formazione di collagene. La tecnica L’induzione percutanea del collagene (needling) è una semplice tecnica chirurgica nella quale un rullo (di differenti dimensioni per adattarsi alle diverse regioni anatomiche) sul quale sono montati molteplici aghi, viene ripetutamente passato sulla cute con un movimento di va e vieni (Figura 1 e Figura 2). I movimenti Istituto Dermatologico Europeo, Milano Journal of Plastic Dermatology 2008; 4, 3 291 D. Beretta, M.T. Clementoni, S. Pinelli, M. Signorini Figura 1. Needling full-face eseguito per esiti cicatriziali da acne. Si notino le maggiori dimensioni del rullo utilizzato rispetto alla Figura 2. Figura 2. Needling eseguito sul labbro superiore per attenuare il codice a barre. vitamina A della vitamina C Il ruoloedella 292 Figura 3. Istologico della cute che mostra la sede della penetrazione degli aghi (frecce nere); si noti come il tragitto dei fori sia curvilineo, lo strato epiteliale sia indenne eccetto che nelle zone di passaggio degli aghi e come il passaggio degli stessi sembri aver separato le cellule tra loro. (Per gentile concessione di Desmond Fernandes). Il needling deve essere considerata una tecnica chirurgica indissolubilmente legata ad una accurata preparazione della cute con vitamina A e C. L’acido retinoico risulta carente nella cute con grave photoaging. 9 Un suo adeguato reintegro quindi non solo risulta necessario per combattere gli effetti dell’esposizione ai raggi UV 10 ma permette di stimolare la pro l i f erazione cellulare, il rilascio dei fattori di crescita, l’angiogenesi 11 e la produzione di nuovo collagene. 8,12 Al pari della vitamina A anche la vita- devono essere ripetuti il più possibile e con angolazioni diverse onde ottenere una uniformità di trattamento. Poiché gli aghi sono montati su di un rullo la loro penetrazione nella cute sembra e s s e re curvilinea. Le indagini istologiche eseguite da F e rn a n d es8 hanno chiarito come l’epidermide e soprattutto lo strato corneo rimangano intatti (Figura 3). Questa manovra provoca naturalmente numerosissime piccole emorragie che rapidamente lasciano il posto alla fuoriuscita di siero. Tale sierosità deve essere regolarmente eliminata lavando la regione corporea trattata. Se questa manovra chirurgica è preceduta e seguita dalla regolare applicazione topica di alte dosi di vitamina A e vitamina C si assiste ad una notevole produzione e ri-arrangiamento di collagene. Al termine del trattamento la cute trattata apparirà edematosa e ricchissima di piccole petecchie (Figura 4). Diverrà nei giorni successivi eritematosa mentre l’edema tenderà rapidamente a scomparire. Figura 4. Aspetto di una paziente al termine del trattamento chirurgico. Journal of Plastic Dermatology 2008; 4, 3 Induzione percutanea del collagene (needling): valutazione critica Fase 1 Liberazione Fattori di crescita, ecc. Lesione Rigenerazione epidermica Chemiotassi dei fibroblasti Emorragia e attivazione piastrinica Proliferazione dei fibroblasti Neutrofili Monociti Sintesi della matrice extracellulare Figura 5. Fase 1 della guarigione delle ferite (Per gentile concessione di DesmondFe r n a n d e s ) . Figura 6. Immagine al microscopio confocale della fuoriuscita di globuli rossi e piastrine dalla sede di penetrazione degli aghi. Fase 2 Rigenerazione epidermica Proliferazione tessutale Proliferazione dei fibroblasti Collagene III, IV e I Continua la liberazione dei fattori di crescita dai fibroblasti, dai cheratinociti e dai monociti Elastina Proteoglicani Glicosoaminoglicani Angiogenesi Figura 7. Fase 2 della guarigione delle ferite (Per gentile concessione di DesmondFe r n a n d e s ) . Fase 3 Chiusura dei lembi cutanei Fibroplasia e rimodellamento tessutale maturazione dei vasi Collagene III Collagene I Figura 8. Fase 3 della guarigione delle ferite (Per gentile concessione di DesmondFe r n a n d e s ) . mina C è estremamente importante nella sintesi di collagene 13,14 attraverso l’idrossilazione di prolina e lisina. 15 alla formazione L’induzione di collagene L’induzione percutanea del collagene deve essere intesa come una stimolazione ed una esacerbazione dei normali processi riparativi della cute. Come si può evincere dal lavoro di Falabella e Falanga 16 la guarigione delle ferite può essere suddivisa in 3 stadi: Fase 1 (Figura 5) o dell’infiammazione: la penetrazione degli aghi determina rottura dei vasi sanguigni e spargimento di piastrine e globuli rossi nei tessuti circostanti (Figura 6). Le piastrine attivate dal contatto con collagene e trombina liberano fattori chemiotattici che attirano altre piastrine, leucociti (soprattutto neutrofili) e fibroblasti. Mentre i leucociti sono destinati ad eliminare i tessuti danneggiati ed gli eventuali batteri le piastrine oltre a liberare fattori chemiotattici determinano un aumento della permeabilità dei vasi. I fattori chemiotattici di maggior interesse sono: Fibroblast growth factor (FGF): induce proliferazione dei fibroblasti e dei cheratinociti. Stimola inoltre la produzione di nuovi vasi sanguigni. Poiché la vit. A è essenziale nella differenziazione di fibroblasti e cheratinociti si può comprendere come la sua presenza sia fondamentale in questa fase. 17-19 Platelet-derived growth factor (PDGF): chemiotattico per fibroblasti. Stimola inoltre la loro proliferazione e la sintesi di collagene e elastina. Poiché la vit. C è essenziale nell'inclusione di prolina e lisina nel collagene si può comprendere come la sua presenza sia fondamentale in questa fase. 20, 21 Transforming growth factor !‚ (TGF-!): potente agente chemiotattico per i fibroblasti. Stimola produzione di collagene I e III, elastina, glicosamminoglicani e proteoglicani. Allo stesso tempo il TGF-! inibisce le proteasi che digeriscono la matrice extracellulare.22,23 Connective tissue activating peptide III (CTAPI I I ): induce produzione di sostanza interc e l l ul a re. 24,25 Neutrophil activating peptide-2 (NAP-2): effetto chemiotattico sui neutrofili. 25 Journal of Plastic Dermatology 2008; 4, 3 293 D. Beretta, M.T. Clementoni, S. Pinelli, M. Signorini Fase 2 Fase 3 (Figura 7) o della proliferazione tissutale: 5 giorni dopo il trauma chirurgico i neutrofili vengono sostituiti dai monociti. Questi diventando macrofagi non solo rimuovono le modestissime parti necrotiche e gli eventuali batteri ma producono fattori di crescita quali il PDGF, il TGF-!, il TGF-" e il fibroblast growth factor (FGF). Questi fattori di crescita stimolano la migrazione e la proliferazione dei fibroblasti e la produzione e la modulazione della matrice extracellulare. Il diretto contatto tra i cheratinociti ed il derma dovuto alla distruzione traumatica della lamina lucida determina il cambiamento della morfologia dei cheratinociti (dissoluzione di desmosomi ed emidesmosomi) stessi che diventano mobili. 17-19 L’iniziale rottura dei vasi sanguigni da parte del trauma chirurgico determina ipossia tissutale che stimola, anch’essa, la proliferazione dei fibroblasti e la liberazione da parte di questi di TGF-!, PDGF e soprattutto endothelial growth factor (EGF) e insuline-like growth factor (IGF). Questi ultimi due fattori di crescita risultano fondamentali nella stimolazione dell’angiogenesi. 26 (Figura 8) o del rimodellamento: sin dal quinto giorno dopo il trauma iniziano i fenomeni di rimodellamento che sono prevalentemente costituiti dalla sostituzione del collagene di tipo III con quello di tipo I. Questa trasformazione è opera della metalloproteinasi. 8,17-19,26 Punteggio globale 0 1 2 3 4 Rughe sottili 2007 sono stati sottoposti a needling 51 pazienti. 31 pazienti presentavano photoaging mentre 20 sono stati trattati per esiti cicatriziali da acne. Tutti i pazienti sono stati trattati per tre mesi prima del trattamento chirurgico con applicazioni topiche quotidiane di vitamina A e vitamina C. La vitamina A è stata applicata sia sotto forma di retinolo allo 0,18% sia sotto forma di acido retinoico passando da una concentrazione iniziale di 0,01% ad una finale di 0,05%. La vitamina C è stata applicata utilizzando una concentrazione del 10%. Al termine della fase eritemato-edematosa seguente Iperpigmentazioni Aspetto giallo-grigiastro Cute liscia senza pigmentazioni nessuna non pigmentazioni colore roseo e senza rughe 1 unità estetica ruvida rare, piccola aree di lieve leggera sensazione e/o di aspetto giallo-grigiastro molto separate iperpigmentazione di aspetto con pigmentazioni giallo-grigiastro e/o rughe sottili 2 unità estetiche ruvide qualcuna, piccole aree cute spenta e/o di aspetto giallo-grigiastro molto separate di moderata con modesto con pigmentazioni iperpigmentazione aspetto e/o rughe sottili o aree moderate di lieve giallo-grigiastro iperpigmentazione 3 unità estetiche ruvide numerose, moderate aree cute spenta e/o di aspetto giallo-grigiastro vicine di moderata con evidente con pigmentazioni iperpigmentazione aspetto e/o rughe sottili o grandi aree di lieve giallo-grigiastro iperpigmentazione o piccole aree di severa iperpigmentazione 4 unità estetiche molto numerose, grandi aree cute opaca ruvide e/o di aspetto molto vicine di moderata francamente giallo-grigiastro iperpigmentazione giallo-grigiastra con pigmentazioni o moderate aree e/o rughe sottili di severa iperpigmentazione Tabella 1. Grading del photoaging. Scala di Dover modificata. 294 e metodi Materiali Dal Novembre 2005 al Novembre Journal of Plastic Dermatology 2008; 4, 3 Ruvidezza Rughe profonde cute liscia nessuna piccole rare aree ruvide presenti in una unità estetica, (es. glabella, fronte, regione periorbitaria, etc) presenti in più di una unità estetica leggera sensazione di ruvidezza moderata sensazione di ruvidezza severa sensazione di ruvidezza ptosi dei tessuti molli Induzione percutanea del collagene (needling): valutazione critica Punteggio globale Rughe sottili Iperpigmentazioni Aspetto giallo-grigiastro Ruvidezza Rughe profonde T0 T1 T2 3,65 ± 0,52 3,40 ± 0,50 3,35 ± 0,49 3,00 ± 0,58 3,60 ± 0,66 2,94 ± 0,48 2,45 ± 0,60* 2,30 ± 0,43* 1,35 ± 0,38* 2,23 ± 0,57* 2,22 ± 0,44* 2,35 ± 0,49* 2,07 ± 0,57** 1,87 ± 0,37** 1,32 ± 0,40 1,40 ± 0,45** 1,74 ± 0,44** 2,02 ± 0,61** Tabella 2. *p<0,05 rispetto a T0; **p<0,05 rispetto a T1 (Wilcoxon Exact test). T1 Miglioramento insufficiente Miglioramento discreto Miglioramento buono Miglioramento ottimo T2 Tot % Tot % 1 11 8 0 5,00% 55,00% 40,00% 0,00% 1 5 13 1 5,00% 25,00% 65,00% 5,00% Tabella 3. Diversi gradi di miglioramento secondo la scala q uantitativa di Goodman espressi per totale dei pazienti e relativa percentuale 3 mesi dopo il trattamento (T1) e 6 mesi dopo il trattamento (T2). T1 Miglioramento insufficiente Miglioramento discreto/buono Miglioramento buono/ottimo T2 Tot % Tot % 5 13 2 25,00% 65,00% 10,00% 1 16 3 5,00% 80,00% 15,00% Tabella 4. Diversi gradi di miglioramento secondo la scala q ualitativa di Goodman espressi per totale dei pazienti e relativa percentuale 3 mesi dopo il trattamento (T1) e 6 mesi dopo il trattamento (T2). al trattamento chirurgico tutti i pazienti hanno ripreso l’applicazione topica di vitamina A e C per un intervallo di tempo non inferiore ai 6 mesi. I pazienti sono stati clinicamente valutati prima dell’inizio del trattamento (tempo 0-T0), 3 mesi (tempo1-T1) e 6 mesi (tempo 2-T2) dopo il trattamento. La valutazione si è anche avvalsa di immagini fotografiche digitali che sono state catturate con una macchina fotografica Canon 350D. La valutazione dei pazienti con fotoinvecchiamento si è inoltre avvalsa di immagini UV scattate con la medesima apparecchiatura. La valutazione dei pazienti è stata eseguita da 2 medici separatamente senza poter accedere ai valori numerici eventualmente già compilati per il medesimo paziente. Una eventuale discordanza è stata risolta con l’intervento e la valutazione di un terzo medico. I pazienti con fotoinvecchiamento sono stati valutati mediante una scala di Dover 27 (Tabella 1) modificata nella quale viene assegnato un punteggio crescente da 0 a 4 al crescere della gravità di 6 caratteristiche della cute. I dati raccolti sono quindi stati analizzati con il test non parametrico di Wil c o x o n comparando i risultati di T1 rispetto a T0 e di T2 rispetto a T1. A T2 i pazienti hanno espresso una valutazione soggettiva dei risultati classificando il risultato come: insufficiente (miglioramento inferiore al 25%), discreto (miglioramento compreso tra 25% e 50%), buono (miglioramento compreso tra 50% e 75%) e ottimo (miglioramento maggiore del 75%. I 20 pazienti con esiti cicatriziali da acne sono invece stati valutati utilizzando sia la scala qualitativa che quella quantitativa di Goodman. 28, 29 Le cicatrici sono, invece, state morfologicamente classificate utilizzando la usuale classificazione proposta da Jacob et al. nel 2001. 30 Il grading qualitativo (Figura 9) classifica i pazienti in 4 categorie (con gravità crescente dall’1 al 4) in funzione della visibilità delle cicatrici da una distanza di 50 cm, dalla possibilità di ridurre la loro visibilità stirando la cute e dalla possibilità di mascherare le stesse con l’utilizzo di un make-up. Il grading quantitativo (Figura 10) assegna invece un punteggio differente in funzione della gravità e del numero delle cicatrici. Escludendo le cicatrici ipertrofiche non oggetto di questo lavoro il massimo punteggio possibile è di 50. Le valutazioni a T1 e T2 sono state eseguite utilizzando la seguente schematizzazione: Grading quantitativo: Miglioramento insufficiente: riduzione numerica < del 25% di quella precedente Miglioramento discreto: riduzione numerica compresa tra 25% e 50% di quella precedente Miglioramento buono: riduzione numerica compresa tra 50% e 75% di quella precedente Miglioramento ottimo: riduzione numerica > del 75% di quella precedente Grading qualitativo: Miglioramento insufficiente: nessun cambiamento di categoria Miglioramento discreto/buono: riduzione di 1categoria Miglioramento buono/ottimo: riduzione di 2 categorie o riduzione di 1 categoria se quella iniziale era esiti lievi. A T2 i pazienti hanno espresso una valutazione soggettiva dei risultati classificando il risultato come: insufficiente (miglioramento inferiore al 25%), discreto (miglioramento compreso tra 25% e 50%), buono (miglioramento compreso tra 50% e 75%) e ottimo (miglioramento maggiore del 75%). Journal of Plastic Dermatology 2008; 4, 3 295 D. Beretta, M.T. Clementoni, S. Pinelli, M. Signorini Grado Livello di malattia Caratteristiche Esempi di cicatrici 1. Maculare Segni eritematosi, appiattiti, iper o ipopigmentati 2. Lieve 3. Moderata 4. Grave Segni eritematosi appiattiti, iper o ipopigmentati, visibili al paziente o all’osservatore indipendentemente dalla distanza. Lieve atrofia o ipertrofia che può non essere visibile a una distanza “sociale” ≥ 50 cm e può essere adeguatamente coperta dal makeup o dall’ombra della barba rasata negli uomini o dalla normale peluria se localizzata in aree extra-facciali. Moderata cicatrizzazione atrofica o ipertrofica che è visibile a una distanza “sociale” ≥ 50 cm e non è facilmente copribile con il makeup o dall’ombra della barba rasata negli uomini o dalla normale peluria se localizzata in aree extra-facciali, ma è ancora passibile di appiattimento mediante stiramento manuale della cute. Grave cicatrizzazione atrofica o ipertrofica che è visibile a una distanza “sociale” ≥ 50 cm e non è facilmente copribile con il makeup o dall’ombra della barba rasata negli uomini o dalla normale peluria se localizzata in aree extra-facciali, e non è più passibile di appiattimento mediante stiramento manuale della cute. Piccola, soffice, papulare e lievemente arrotolabile Significativamente maggiore arrotolabilità, cicatrici da lievemente a moderatamente ipertrofiche o papulari Cicatrici notevolmente atrofiche, depresse, a ponte e a tunnel, distrofiche, ipertrofiche o cheloidi Figura 9. Grading qualitativo delle cicatrici da acne. Tratto da Goodman G.J., Baron J. A. Postacne scarring: a qualitative global scarring grading system. Dermatol Surg 2006; 32:1458-1466. (Grado) Tipo (A) Cicatrizzazione lieve (1 punto ciascuna) Maculare eritematosa o pigmentata Lievemente atrofica concava (B) Cicatrizzazione moderata (2 punti ciascuna) Moderatamente atrofica concava Piccole cicatrici (< 5 mm) incavate con basi appiattite Appiattite ma con ampie aree atrofiche (C) Cicatrizzazione grave (3 punti ciascuna) Piccole cicatrici (< 5 mm) incavate, con basi profonde normali Piccole cicatrici (< 5 mm) incavate, con basi profonde anormali Cicatrizzazione dermica lineare o incavata Aree atrofiche ampie e profonde (D) Cicatrizzazione iperplastica Cicatrici papulari (D) Cicatrizzazione iperplastica Numero di lesioni 1 (1-10) Numero di lesioni 2 (11-20) Numero di lesioni 3 (> 20) 1 punto 2 punti 3 punti 2 punti 4 punti 6 punti 3 punti 6 punti 9 punti 2 punti 4 punti 6 punti Area < 5 cm2 6 punti Area 5-20 cm2 12 punti Area > 20 cm2 18 punti Cheloidi/cicatrici ipertrofiche Figura 10. Grading quantitativo delle cicatrici da acne. Tratto da Goodman G.J., Baron J. A. Postacne scarring - a quantitative global scarring grading system. J Cosmet Dermatol 2006; 5:48-52. 296 Journal of Plastic Dermatology 2008; 4, 3 Induzione percutanea del collagene (needling): valutazione critica Figura 11. B.S. 57 anni. Pre (immagini agli estremi) e post (immagini al centro) needling 6 mesi dopo il trattamento eseguito per ptosi tissutale e rughe profonde in regione peri-orale. i RisultaI trisultati inerenti i pazienti con fotoinvecchiamento sono sommarizzati nella Tabella 2. Al tempo zero (T0) il punteggio globale di fotoinvecchiamento era di 3,65 ± 0,52 ed è diminuito a 2,45 ± 0,60 al T1; a T2 il valore era di 2,07 ± 0,57. A T0 il punteggio per le rughe sottili era di 3,40 ± 0,50; a T1 tale valore era diventato 2,30 ± 0,43 mentre a T2 era di 1,87 ± 0,37. A T0 il punteggio delle iperpigmentazioni era di 3,35 ± 0,49; a T1 tale valore era diventato 1,35 ± 0,38 rimanendo pressoché invariato a T2 (1,32 ± 0,40). L’aspetto giallo-grigiastro della cute aveva un punteggio di 3,00 ± 0,58 a T0; a T1 tale valore era diventato 2,23 ± 0,57 mentre a T2 il valore era di 1,40 ± 0,45. La ruvidezza della cute è passata da un valore di 3,60 ± 0,66 a T0 ad un valore di 2,22 ± 0,44 a T1 ad un valore di 1,74 ± 0,44 a T2. Le rughe profonde avevano un punteggio di 2,94 ± 0,48 a T0; tale risultato è sceso a 2,35 ± 0,49 a T1 ed a 2,02 ± 0,61 a T2. Per tutti questi risultati il test di Wilcoxon ha dimostrato una differenza statisticamente significativa tra T1 e T0. Simile risultato statistico si ottiene comparando T1 e T2. Non esiste diff e renza statisticamente significativa comparando T1 e T2 per quanto riguarda le iperpigmentazioni (Tabella 2). Tutti i pazienti hanno riferito assenza di dolore al termine dell’anestesia tronculare o locale praticata per eseguire il trattamento chirurgico. L’edema Figura 12. B.A. 47 anni. Iperpigmentazione periorale apparsa 1 mese dopo il trattamento. post-operatorio ha avuto una durata media di 4,8 giorni con un massimo di 9 giorni; l’eritema post-operatorio ha avuto una durata media di 13,6 giorni con un massimo di 28 giorni. Nessun paziente ha valutato il risultato ottenuto come insufficiente (miglioramento < del 25%), 4 pazienti (12,9 %) hanno valutato il proprio risultato come discreto (miglioramento compreso tra Journal of Plastic Dermatology 2008; 4, 3 297 D. Beretta, M.T. Clementoni, S. Pinelli, M. Signorini 80% 70% 70% 60% 60% 50% 50% 40% 40% 30% 30% 20% 20% 10% 10% 0% 0% 1 Miglioramento insufficiente 2 Miglioramento discreto/buono Miglioramento buono/ottimo Grafico 1. Diversi gradi di miglioramento secondo la scala qualitativa di Goodman. 70% 60% 50% 40% 30% 20% 10% 0% Valutazione medica Valutazione paziente Grafico 3. Diversi gradi di miglioramento secondo la valutazione medica e quella dei pazienti. 25% e 50%), 22 pazienti (70,97%) hanno valutato il proprio miglioramento come buono (miglioramento compreso tra 50% e 75%) e 5 pazienti (16,13%) hanno valutato il proprio miglioramento come ottimo (miglioramento > del 75%) (Figura 11). Abbiamo osservato un caso di eritema da retinoidi che si è spontaneamente risolto sospendo la terapia topica con vit. A per 10 giorni. Alla ripresa della terapia topica questo effetto collaterale non si è più manifestato. Abbiamo inoltre osservato un caso di iperpigmentazione transitoria (Figura 12) che, insorta 298 Journal of Plastic Dermatology 2008; 4, 3 1 Miglioramento insufficiente Miglioramento buono 2 Miglioramento discreto Miglioramento ottimo Grafico 2. Diversi gradi di miglioramento secondo la scala quantitativa di Goodman. 30 giorni dopo il trattamento chirurgico, si è spontaneamente risolta dopo 45 giorn i . I risultati inerenti i pazienti con esiti cicatriziali da acne sono sommarizzati nelle Tabelle 3 e 4 (vedi anche Grafici 1 e 2). La valutazione qualitativa ha portato ai seguenti risultati: miglioramento insufficiente a T1 in 5 pazienti (25%) e a T2 in 1 paziente (5%); miglioramento discreto/buono a T1 in 13 pazienti (65%) e a T2 in 16 pazienti (80%); miglioramento buono/ottimo a T1 in 2 pazienti (10%) e a T2 in 3 pazienti (15%). La valutazione quantitativa ha portato ai seguenti risultati: miglioramento insufficiente a T1 e a T2 in 1 paziente (5%), miglioramento discreto a T1 in 11 pazienti (55%) e a T2 in 5 pazienti (25%), miglioramento buono a T1 in 8 pazienti (40%) e a T2 in 13 pazienti (65%), miglioramento ottimo solo a T2 in 1 pazienti (5%). Anche nel caso di pazienti trattati per esiti cicatriziali da acne non è stato segnalato dolore al termine dell’efficacia dell’anestesia. L’edema postoperatorio ha avuto una durata media di 4,4 g i o rni con un massimo di 8 giorni; l’eritema post-operatorio ha avuto una durata media di 14,9 giorni con un massimo di 32 giorni. 2 pazienti (10%) hanno valutato il risultato come insufficiente, 7 pazienti (35%) (Figura 13) hanno valutato il risultato come discreto mentre 11 pazienti (55%) hanno valutato lo stesso come buono (Figura 14 e Figura 15); nessun paziente ha valutato il risultato come ottimo. Abbiamo o s s e rvato 2 casi (10%) di recrudescenza acneica Induzione percutanea del collagene (needling): valutazione critica risoltasi dopo trattamento orale con azitromicina ed abbiamo osservato 2 casi (10%) di milia spontaneamente risoltasi dopo modificazione del veicolo di somministrazione della vitamina A. e conclusioni Discussione I risultati ottenuti permettono agli Figura 13. D.R. 26 anni. Pre (a sinistra) e post (a destra) needling 6 mesi dopo il trattamento eseguito per esiti cicatriziali da acne Goodman 3A2B. Figura 14. S.M. 28 anni. Pre (a sinistra) e post (a destra) needling 6 mesi dopo il trattamento eseguito per esiti cicatriziali da acne Goodman 3B1A. Figura 15. B.A. 36 anni. Pre (a sinistra) e post (a destra) needling 6 mesi dopo il trattamento eseguito per esiti cicatriziali da acne Goodman 3B2B. Autori di esprimere un giudizio positivo sulla induzione percutanea di collagene. Sia i risultati dei pazienti trattati per fotoinvecchiamento che quelli dei pazienti trattati per esiti cicatriziali da acne hanno dimostrato come questa tecnica possa scatenare la produzione endogena di collagene. Una analisi più attenta dei medesimi risultati (valutazione sia statisticamente che perc e ntualmente eseguita a T2 rispetto a T1) permette inoltre di aff e r m a re come il processo di deposizione di collagene e il suo rimodellamento raggiungano il massimo 6 mesi dopo il trattamento. Se da un lato, però, l’entità di questo miglioramento è stata globalmente considerata buona sia dagli operatori che dai pazienti bisogna altresì dire come questo intervallo di tempo sia stato a volte considerato dai pazienti troppo lungo. Gli Autori segnalano inoltre come questa metodica non sia scevra da rischi. Le complicanze osserv ate sono state modeste sia come numero che come gravità, si sono risolte spontaneamente o dopo brevi periodi di terapia appropriata ma costituiscono nella casistica oggetto di questo lavoro ben l’11,76% del totale dei pazienti trattati. L’87,1% dei pazienti trattati per fotoinvecchiamento della cute ha espresso un giudizio finale buono o ottimo; gli Autori imputano questo dato non solo al successo della terapia ma anche (e a volte soprattutto) alla brevità del downtime a questa corre l ata. La valutazione finale espressa dai pazienti trattati per esiti cicatriziali da acne è stata globalmente leggermente inferiore sia della valutazione qualitativa che di quella quantitativa (Grafico 3). Gli Autori sostengono come questo fenomeno sia sempre presente nel trattamento di questo tipo di pazienti e di come i risultati ottenuti siano assolutamente similari a quelli ottenibili con altre tecniche. 31-33 In ultima analisi gli Autori considerano l’induzione percutanea di collagene una tecnica valida per i risultati ottenibili, il ridotto downtime e la facilità di esecuzione. Ritengono altresì questa tecnica come non scevra da rischi e, soprattutto, come la stessa richieda una alta compliance da parte dei pazienti. Journal of Plastic Dermatology 2008; 4, 3 299 D. Beretta, M.T. Clementoni, S. Pinelli, M. Signorini Bibliografia 19. Koveker GB: Growth factors in clinical practice. Int J Clin Pract. 2000; 54:590-3 2. Resnik SS, Resnik BI. Complications of chemical peeling. Dermatol Clin. 1995; 13:309-12 20. Lynch SE, Nixontt JC, Colvin RB, Antoniadest H.N. Role of platelet-derived growth factor in wound healing: Synergistic effects with other growth factors .Proc. Natl. Acad. Sci. USA 1987; 84:7696-7700 1. www.surgery.org/press/statistics-2006 3. Brody HJ. Complications of chemical re s u rfacing. Dermatol Clin. 2001; 19:427-38 4. Monheit GD, Chastain MA. Chemical peels. Facial Plast Surg Clin North Am. 2001 May; 9:239-55, viii. 5. Sriprachya-Anunt S., Fitzpatrick R.E., Goldman M.P., Smith S.R. Infections complicating pulsed carbon dioxide laser resurfacing for photoaged facial skin. Dermatol Surg. 1997; 23:527-536 6. Berwald C, Levy JL., Magalon G. Complications of the resurfacing laser: retrospective study of 749 patients. Ann Chir Plast Esthet. 2004; 49:360-365 7. Sullivan SA, Dailey RA. Complications of laser resurfacing and their management. Ophthal Plast Reconstr Surg. 2000; 16:417-426 8. Fernandes D. Minimally Invasive percutaneous collagen induction. Oral Maxillofacial Surg Clin North Am. 2005; 17:51-63 9. Fisher GJ, Wang ZQ, Datta SC, et al. Pathophysiology of premature skin aging induced by ultraviolet light. N Engl J Med. 1997; 337:1419-28 10. Fisher GJ, Datta SC, Talwar HS, et al. Molecular basis of sun-induced premature skin aging and retinoid antagonism. Nature 1996; 379:335-9 11. Diaz BV, Lenoir MC, Ladoux A, et al. Regulation of vascular endothelial growth factor expression in human keratinocytes by retinoids. J Biol Chem. 2000; 275:642-50 12. Varani J, Fisher GJ, Kang S, et al. Molecular mechanisms of intrinsic skin aging and retinoid induced repair and reversal. J Investig Dermatol Symp Proc. 1998; 3:57- 60 13. Nusgens BV, Humpert P, Rougier A, et al. Topically applied vitamin C enhances the mRNA level of collagen I and III, their processing enzymes and tissue inhibitor of matrix metalloproteinase 1 in the human dermis. J Invest Dermatol. 2001; 116:853-859 14. Cimini M, Boughner DR, Ronald JA. Dermal fibroblasts cultured on small intestinal submucosa: conditions for the formation of a neo-tissue. J Biomed Mater Res A. 2005; 75: 895-906 15. Valdes F. Vitamin C. Actas Dermosifiliogr. 2006; 97: 557-568 16. Falabella AF, Falanga V. Wound healing. In: Freinkel RK, Woodley DT, editors. The biology of the skin. New York, Parthenon Publishing Group, 2001, p. 281-97 300 21. Haber M, Cao Z, Panjwani N, Bedenice D, Li WW, Provost PJ Effects of growth factors (EGF, PDGF-BB and TGF-beta 1) on cultured equine epithelial cells and keratinoocytes: implications for wound healing. Vet Ophthalmol. 2003; 6:211-7 22. Faler B, Robyn A, Macsata RA, Plummer D, Mishra L, Sidawy AN. Transforming Growth Factor-ß and Wound Healing. Perspectives in Vascular Surgery and Endovascular Therapy. 2006; 18:55-62 23. Shah MM, Revis DD, Herrick SS, Baillie RR. Thorgeirson S., Ferguson M.M., Roberts A. Role of Elevated Plasma Transforming Growth Factor-ß1 Levels in Wound Healing. Am J Pathology. 1999; 154:1115-1124 24. Castor W, Miller JW, Walz DA. Structural and Biological Characteristics of Connective Tissue Activating Peptide (CTAP-III), a Major Human Platelet-Derived Growth Factor. PNAS 1983; 80:765-769 25. Gillitzer R, Goebeler M. Chemokines in cutaneous wound healing. Journal of Leukocyte Biology. 2001; 69:513-521 26. Bennett NT, Schultz GS. Growth factors and wound healing: biochemical properties of growth factors and their receptors. Am J Surg. 1993; 165:728-737 27. Dover JS, Bhatia AC, Stewart B, Arndt KA. Topical 5aminolevulinic acid combined with intense pulsed light in the treatment of photoaging. Arch Dermatol. 2005; 141:1247-52 28. Goodman GJ, Baron JA. Postacne scarring: a qualitative global scarring grading system. Dermatol Surg. 2006; 32: 1458-1466 29. Goodman GJ, Baron JA. Postacne scarring- a quantitative global scarring grading system. J Cosmet Dermatol. 2006; 5:48-52 30. Jacob CI, Dover JS, Kaminer MS. Acne scarring: a classification system and review of treatment options. J Am Acad Dermatol. 2001; 45:109-117 31. Bhatia AC, Dover JS, Arndt KA, Stewart B, Alam M. Patient satisfaction and reported long-term therapeutic efficacy associated with 1,320 nm Nd:YAG laser treatment of acne scarring and photoaging. Dermatol Surg. 2006; 32:346-52 17. Cohen IK, Diegelmann RF, Lindblad WJ, eds: Wound Healing: Biochemical and Clinical Aspects. Philadelphia, Pa, WB Saunders, 1992 32. Jordan R, Cummins C, Burls A. Laser re s u rfacing of the skin for the improvement of facial acne scarring: a systematic review of the evidence. Br J Dermatol. 2000; 142:413-23 18. Cohen K, Diegelmann RF, Yager DR, et al. Wound Care and Wound Healing. In: Schwartz SI, Shires GT, Spencer FC, Daly JM, Fischer JE, Galloway AC, eds. Principles of Surgery. 7th ed. New York, NY, McGraw-Hill, 1999, 263-96 33. Lee JB, Chung WG, Kwahck H, Lee KH. Focal treatment of acne scars with trichloroacetic acid: chemical reconstruction of skin scars method. Dermatol Surg. 2002; 28:1017-21; discussion 1021 Journal of Plastic Dermatology 2008; 4, 3 Immunopatogenesi della psoriasi Maria Michela Lavieri Alessandra Frezzolini Ornella De Pità SU M M A R Y Immunopathogenesis of psoriasis Several pathogenetic and therapeutic aspects of psoriasis have been investigated during the last decades of 1900s. Genetics, environmental and immunological factors determine skin lesion, but the trigger factor is still unknown. Now psoriasis is believed to be an immune-mediated disease and both innate and adaptive system are key players in the pathogenesis of skin lesion. KEY WORDS: Psoriasis, Immunity reaction, Keratinocytes, T-cells, Cytochines La psoriasi è una patologia cutanea infiammatoria cronica ad eziologia multifattoriale descritta per la prima volta circa 3000 anni fa nel Vecchio Testamento nel III libro di Mosè, ma i primi tentativi di ricerca su questa patologia risalgono al 1960. Considerando che il microscopio era l’unico mezzo a disposizione, non deve sembrare riduttivo se in base all’iperplasia e all’ipercheratosi osservate all’esame istologico la psoriasi inizialmente fu definita come patologia da alterata proliferazione e ridotto differenziamento dei cheratinociti. Partendo da questo presupposto, le successive ricerche degli anni ’70 si concentreranno sull’analisi dei meccanismi di crescita e di differe n z i amento dei cheratinociti. Negli anni ’80, con l’acquisizione di nuove conoscenze sulla risposta immunitaria, l’attenzione dei ricercatori si sposta prima sull’analisi dell’infiltrato linfocitario e poi sulla tipizzazione delle citochine prodotte dai linfociti. 1,2 Successivamente, considerando i risultati degli studi di genetica, la psoriasi è stata definita come una malattia geneticamente determinata, probabilmente scatenata dall’attivazione dell’immunità innata cutanea in risposta a un fattore non ancora identificato. A questa esagerata risposta dell’immunità innata (NK, T-cell, cellule dendritiche, cellule di Langerhans, neutrofili macrofagi, cheratinociti) segue la risposta dell’immunità acquisita con il richiamo e l’attivazione delle cellule T di tipo 1e il rilascio delle relative citochine. La risposta infiammatoria della psoriasi è di tipo cronico, ciò indica da un lato una alterazione dei meccanismi di down-regulation della risposta immune locale e dall’altro la persistenza di uno o più fattori antigenici non noti che attivano una risposta immunitaria di cui alcuni meccanismi sono geneticamente alterati. 2 A partire dal 1991, considerando i primi successi terapeutici ottenuti con farmaci biologici a base di Ac anti TNF-alpha, l’attenzione si è spostata sulle citochine e sul TNF-alpha, considerato un fattore chiave nella immunopatogenesi della psoriasi. 1 IL TNF-alpha è prodotto da cellule residenti a livello cutaneo (soprattutto da macrofagi e in minore quantità dai cheratinociti e dalle cellule di Langherans) e nella psoriasi ha come target diversi tipi cellulari (monociti, cheratinociti e cellule endoteliali). 3-5 La psoriasi, già considerata una patologia infiammatoria cronica dovuta all’attivazione delle cellule T, è oggi meglio definita come una patologia con infiltrato infiammatorio cronico di tipo Th1. Nella fase di iniziazione le cellule presentanti l’antigene (APC) nell’epidermide e le cellule dendritiche nel derma catturano e processano l’antigene con successiva attivazione e maturazione delle stesse APC che esprimono recettori di membrana necessari per la stimolazione, a livello linfonodale, delle cellule T naive. La differenziazione delle cellule T naive verso una proliferazione di tipo Th1 o Th2 e la successiva migrazione nell’epidermide dipendono dalla presenza di citochine e chemochine prodotte da cellule dell’immnunità innata (macrofagi, APC, cellule dendritiche, cheratinociti, monociti, neutrofili, natural killer). Laboratorio di Immunologia e Allergologia Istituto Dermopatico dell’Immacolata IDI, IRCCS Roma Journal of Plastic Dermatology 2008; 4, 3 305 M.M. Lavieri, A. Frezzolini, O. De Pità Il risultato della reazione infiammatoria è ipercheratosi, paracheratosi, perdita dello strato g r a n u l a re e iperproliferazione endoteliale. 6,7 Recentemente, come per altre patologie infiammatorie prima considerate di tipo Th1, anche nell’infiltrato infiammatorio della psoriasi è stato identificato un altro subset di cellule Th: Th17 che si caratterizza per la capacità di produrre IL-17 e Il-22, citochine espresse ad alto livello nella placca psoriasica. 8 Circa 10 anni fa, quindi prima dell’indentificazione delle cellule Th17, fu scoperto che solo le cellule T CD4+ e CD8+ isolate da lesioni psoriasiche producevano IL17 (che stimola la chemiotassi dei neutrofili), questo non si rilevava in cute sana suggerendo che le cellule Th17 sono solo a livello dell’infiammazione. È stato, inoltre, dimostrato che IL23, ampiamente espressa a livello delle lesioni psoriasiche, è prodotta da cheratinociti, cellule dendritiche, cellule di Langerhans e macrofagi induce il differenziamento funzionale delle cellule T CD4+ in Th17 9,10 (Figura 1). È stato dimostrato che la somministrazione sottocute di IL-23 nel topo induce alterazioni cutanee molto simili a quelle osservate nella cute psoriasica (eritema, iperplasia, paracheratosi, accumulo di neutrofili nelle papille dermiche, infiltrato dermico di cellule immunitarie come CD4 Th, cellule dendritiche, macrofagi, neutrofili ma non di CD8 e mastociti). 11 Il-17 amplifica e mantiene la risposta infiammatoria autoimmune, induce la produzione di citochine pro-infiammatorie da parte di cellule endoteliali e macrofagi e agisce in sinergia con INF-gamma nello stimolare i cheratinociti a produrre citochine infiammatorie. 9 È stato dimostrato che a livello della cute psoriasica i livelli di alcune citochine sono maggiori rispetto a quelli r i t rovati in cute sana degli stessi pazienti. Essendo le citochine prodotte da vari tipi cellulari si può ipotizzare che più mediatori, in diversi momenti e con differenti meccanismi agiscono sui cheratinociti determinandone una iperproliferazione o un diminuito differenziamento. L’aumentata espressione di IL23 e IL17 nella chiazza psoriasica indica che l’asse IL23/IL17 è iperattivato in corso di reazione infiammatoria cutanea. 9,10 Nuovi mediatori come IL-22, IL-20, INFgamma, e IL-12 IL-6, IL-19 identificati nella sede lesionale e prodotti localmente da diverse cellule e correlati con il processo di proliferazione e di infiammazione sono oggi ritenuti 306 Journal of Plastic Dermatology 2008; 4, 3 responsabili delle modificazioni cellulari riscontrate nella psoriasi. IL-22, prodotta da Th e NK, è espressa a elevati livelli nella cute psoriasica e nel sangue circolante e i livelli correlano con il grado di malattia; i cheratinociti esprimono recettori per questa citochina che ne inibisce la differenziazione, ne accelera la mobilità e la migrazione e stimola la produzione di proteine anti-microbiche di membrana (toll-like receptors). 12-14 IL-20 è prodotta da monociti, cellule dendritiche e cheratinociti e agisce sui cheratinociti. 14-16 IL-12, prodotta da cellule dendritiche e macrofagi, induce la differenziazione di CD4 naive in Th1 e attiva le NK che a loro volta producono INF-gamma, IL-2 e TNF-beta. INF-gamma richiama cellule T nell’epidermide e induce la proliferazione dei cheratinociti. (3)IFN-gamma, pur essendo una citochina antiproliferativa e pro-differenziamento cellulare, risulta aumentata nella placca psoriasica. Questo apparente paradosso può essere spiegato pensando che i cheratinociti psoriasici o sono resistenti all’INF-gamma o hanno una ridotta espressione dei recettori per INF-gamma. 17 I cheratinociti sono una fonte di citochine e di chemochine che amplificano la risposta infiammatoria, producono IL8, MCP1, RANTES eIP10, IL 15, VEGF, IL18. Anche le cellule residenti a livello cutaneo controllano la proliferazione dei cheratinociti, per esempio i fibroblasti producono IL1 che stimola KGF. 17 Alterazioni intrinseche del cheratinocita e altera- Figura 1. immunopatogenesi della psoriasi te funzioni di altre cellule residenti nella cute (fibroblasti, cellule endoteliali) contribuiscono alla patogenesi della psoriasi. Alcuni autori sostengono che la reazione Th1 sia attivata da antigeni che su base genetica il cheratinocita esprime sulla superficie cellulare (per esempio corneodesmosina, keratina 17, keratina 13, derivati virali o batterici). L’architettura dell’epidermide dipende dalla proliferazione e diff e renziazione dei cheratinociti ed è regolata da fattori alterati in caso di psoriasi: KGF induce proliferazione ma non differe n z i azione dei cheratinociti, TGF a induce iperplasia e ipercheratosi. 17 Alla luce di tutte le conoscenze relative alla patogenesi della psoriasi fino ad oggi acquisite, la psoriasi può essere considerata come una reazione immunitaria articolata in tre fasi: fase di sensibilizzazione, fase silente e fase di attività (l’unica fase clinicamente evidente con la comparsa delle lesioni cutanee). Nelle tre fasi, vengono consecutivamente attivati diversi tipi cellulari con la produzione di un ambiente citochinico che amplifica la risposta in corso e prepara alla fase successiva. Un efficace trattamento terapeutico permette il passaggio dalla fase di attività alla fase di silente. 6 for skin macrophages in a mouse model of keratinocyteinduced psoriasis-like skin inflammation. J Clin Invest 2006; 116:2094-104 C 13. Wolk K, Witte E, Wallace E, et al. Il-22 regulates the expression of genes responsible for antimicrobial defense, cellular differentation, and mobility in keratinocytes: a potential role in psoriasis. Eur J Immunol 2006; 36:1309-23 onclusioni Al di là delle varie acquisizioni, ancora oggi la patogenesi della psoriasi è controversa. Forse è dovuta ad una anomalia intrinseca dei cheratinociti o forse è frutto di una alterazione del sistema immunitario (acquisito o innato), ma comunque tutti i tipi cellulari ritrovati nella cute 3a lesionale, cheratinociti, cellule dell’immunità acquisita e innata con citochine e chemochine sono, a vari livelli, coinvolti nella patogenesi. Bibliografia 1. Sabat R, Sterry W, Philipp S, Wolk K. Three decades of psoriasis research: where has it led us?. Clin Dermatol 2007; 25:504-509 5. Wang H, Peters T, Kess D, et al Activeted macrophages are essential in a murine model for T cell-mediated chronic psoriasiform skin inflammation. J Clin Invest 2006; 116:2105-14 6. Sabat R, Philipp S, Hoflich C, Kreutzer S, Wallace E, Asadullah K, Volk HD, Sterry W, Wolk K. Immunopathogenesis of psoriasis. Exp Dermatol 2007; 16:779-798 7. Lee MR, Cooper AJ. Immunopathogenesis of psoriasis. Australas J Dermatol 2006; 47:151-159 8. Cooke A. Th17 cells in inflammatory conditions. Rev Diabetic Stud 2006; 3:72-75 9. Torti DC, Feldaman SR. Interleukin-12, interleukin-23, and psoriasis: currente prospects. J Am Acad Dermatol 2007; 57:1059-68 10. van Beelen AJ, Teunissen MBM, Martien L, Kapsenberg, EC. de Jong. Interleukin-17 in inflammatory skin disorders. Curr Opin Allergy Clin Immunol 2007; 7:374-381 11. Chan1 JR, Blumenschein W, Murphy E, et al. IL-23 stimulates epidermal hyperplasia via TNF and IL-20R2dependent mechanisms with implications for psoriasis pathogenesis. J Exp Med 2006; 203:2577-87 12. Wolk K, Kunz S, Witte E, Friedrich M, Asadullah K, Sabat R. Il-22 increases the innate immunity of tissues. Immunity 2004; 21:241-54 14. Wolk K, Kunz S, Asadullah K, Sabat R. Cutting edge: immune cells as sources and target of the IL-10 family members ? J Immunol 2002; 168:5397-402 15. Kunz S, Wolk K, Witte E, et al. Interleukin (IL)-19, IL20 and IL-24 are produced by and act on keratinocytes and are distinct from classical Ils. Exp Dermatol 2006; 15:9911004 16. Sabat R, Wallace E, Endesfelder S, Wolk K. IL-19 and IL-20: two novel cytokines with importance in inflammatory diseas Expert Opin Ther Targets 2007; 11:601-12 17. Albanesi C, De Pità O, Girolomoni G. Resident skin cells in psoriasis: a special look at the pathogenetic functions of keratinocytes. Clin Dermatol 2007; 25:581-588 2. Bos JD , de Rie MA, Teunissen MBM, PiskinG. Psoriasis: disregulation of innate immunity. Br J Dermatol 2005; 152:1098-1107 3. Nickoloff BJ, Karabin GD, Barker JN, et al. Cellular localization of interleukin-8 and its inducer, tumor necrosis factor-alpha in psoriasis. Am J Pathol 1991; 138:129-40 4. Stratis A, Pasparakis M, Rupec RA, et al. Pathogenic role Journal of Plastic Dermatology 2008; 4, 3 307 Etnocosmesi: l’olio di Argan (Argania spinosa (L.) Skeels) nella cultura cosmetica berbera e possibile sviluppo nella dermatologia moderna Giuseppe Imprezzabile SU M M A R Y Ethno-cosmesis: Argan oil in Berber cosmetic culture and possible development in modern dermatology Argania spinosa is an endemic tree of Morocco. Its is the only region in the world where this tree is growing. The main zone extends South East from Essaouira to the Souss plain. The forest of Argans covers about 830,000 ha. The Argan is mainly known for its oil, which is used by Berber women for skin, hair and nail care and is found in hundreds of different beauty recipes. It is normally obtained manually from the fruits using traditional methods. KEY WORDS: Argan oil, Cosmetic active ingredient, Sustainability Introduzione L’albero di Argania spinosa (L.) Skeels, dal cui frutto si estrae l’olio, è una pianta endemica della regione del sud-ovest del Marocco, nella Valle del Souss (Arganier). Il piccolo frutto ovale che a maturazione diventa bruno, contiene all’interno della polpa una noce estremamente dura, dalla quale estraiamo da uno a tre mandorle, e dalle quali viene ottenuto per macinazione artigianale o pressione meccanica l’olio di Argan. Appartenente alla famiglia delle Sapotaceae, è presente nel suolo marocchino da oltre 80 milioni di anni ed occupa oggi una vasta superficie di terreno, attualmente circa 830.000 ettari. Oggi la regressione di questa specie è causata da un disequilibrio ecologico di origine umana. La mancata politica di protezione nel passato e l’odierno avanzare della desertificazione ha portato l’Argania ad essere una tra le specie vegetali a più alto rischio d’estinzione. L’importanza dell’Argan per la popolazione meridionale del Marocco si manifesta sia sull’aspetto economiErborista Esperto in Medicina Erboristica ed Etnobotanica del Mondo Arabo Consigliere Nazionale Federazione Erboristi Italiani - F.E.I. co-culturale che umano-territoriale. Simbolo dell’emancipazione femminile nella comunità rurale, l’Argan è preparato secondo un metodo tradizionale molto antico; questo metodo necessita di molte ore di lavoro per produrre un solo litro di olio e di una tradizione tramandata da generazioni. Nel 1996 nasce la prima Cooperativa femminile di produzione dell’Argan e nel 1998 l’UNESCO dichiara la Valle del Souss patrimonio dell’umanità. Lo sviluppo e l’esigenza di una maggiore stabilità del prodotto ha imposto un’evoluzione dei processi di estrazione che ne aumentino resa e stabilità chimica nel tempo, nonché un metodo di arricchimento dell’olio estratto che ne aumenti la frazione insaponificabile, processo questo che vedremo dopo e già attivato da laboratori di cosmetica di livello mondiale. Oggi lo sviluppo delle conoscenze sull’olio di Argan ha portato a dimostrare scientificamente le proprietà farmacologiche (olio alimentare) e cosmetiche attribuite all’olio dalla tradizione berbera. Journal of Plastic Dermatology 2008; 4, 3 309 G. Imprezzabile Etnocosmesi Da sempre utilizzato dai medici tradizionali del Marocco sia nel campo alimentare che cosmetico, l’olio di Argan veniva e viene ancora adesso raccomandato dalle levatrici alle donne dopo il parto; per ammorbidire la pelle e impedendo così la comparsa delle smagliature. Viene prescritta ai bambini affetti da varicella per far s p a r i re le cicatrici lasciate da questa malattia. L’olio di Argan rinforza inoltre capelli e unghie. Le caratteristiche chimiche di quest’olio gli conferiscono un’importante proprietà di anti-disseccamento cutaneo e di azione preventiva sull’invecchiamento fisiologico della pelle, con una non trascurabile azione antirughe, per mezzo di una stimolazione del metabolismo cellulare. Indicato anche nel trattamento dell’acne giovanile e nella psoriasi. Gli ultimi studi scientifici dimostrano che l’applicazione cutanea dell’olio di Argan ridinamizza la vita cellulare dell’epidermide, restaurando la barriera cutanea e neutralizzando i radicali liberi responsabili dell’invecchiamento cutaneo. L’azione protettiva indicata dalla tradizione oggi si presenta come ottima barriera nei confronti di raggi UV, ozono ed esposizione al fumo da sigaretta. Il tutto per un effetto nutritivo e idratante della pelle. L’olio di Argan sembra contrastare la devitalizzazione della pelle conseguente al disseccamento di questa causata dalla carenza ormonale in premenopausa e menopausa. Un’appunto importante deve essere fatto sulla possibilità di utilizzare in cosmetica l’estratto delle foglie, aumentando così l’attenzione verso questa specie botanica. Nelle foglie sono state recentemente isolate notevoli quantità di flavonoidi. L’estratto flavonoidico totale delle foglie di Argan possiede un’attività antimicrobica, antiradicalica, antiossidante e di protezione dai raggi UV-A e UVB. L’estratto delle foglie potrebbe dunque essere utilizzato in cosmesi come protettivo nella pelle. chimica dell’olio di Argan MappaLa composizione chimica dell’Argan è costituita per il 99% dalla frazione gliceridica, dove i trigliceridi sono presenti al 95%. Le analisi sugli acidi grassi mostrano una predominanza degli acidi oleico e linoleico per circa l’80% e un valore trascurabile di acido linoleni- 310 Journal of Plastic Dermatology 2008; 4, 3 Fasi del processo tradizionale di estrazione dell’olio di Argan. Etnocosmesi: l’olio di Argan (Argania spinosa L. Skeels) I tocoferoli, di cui l’olio di Argan è relativamente ricco (620 mg/kg), sono costituiti per il 69% da ·-tocoferolo (Vit.E), 16% ‚-tocoferolo, 13% Á-tocoferolo e 2% ‰-tocoferolo. e qualità Identificazione Utilizzando la mappa chimica sono Albero dell’argania spinosa in due diverse tipologie di ambiente, sintomo di adattabilità della pianta. co. La quantità elevata di acido linoleico caratterizza quest’olio. La frazione insaponificabile, elemento importante e caratterizzante degli oli vegetali, può variare da specie a specie, vi si trovano carotenoidi, tocoferoli, steroli, triterpeni, isoflavoni, alcoli grassi a lunga catena, idrocarburi. Tali sostanze, applicate sulla cute, esercitano un'attivita' idratante, emolliente, antinfiammatoria e fotoprotettiva. L’olio di Argan contiene idrocarburi e caroteni 37,5%, tocoferoli 7,5%, alcool triterpenici 20%, metil steroli e steroli 20% e infine xantofille 6,5%. Il tenore in tocoferoli dell’olio di Argan è due volte superiore a quello dell’olio di oliva; in particolare l’olio di Argan contiene una percentuale elevata di gamma-tocoferolo, il più importante nella lotta ai radicali liberi. stati fatti notevoli passi avanti sull’autentificazione dell’olio di Argan, processo necessario alla certificazione della qualità. Bisogna affrontare due aspetti fondamentali. La prima questione è quella dell’identificazione dell’olio vegetale, assicurandone l’origine e la provenienza, con un controllo accurato sull’intera filiera. La seconda questione è quella che permetterà di controllare se la produzione e la cons e rvazione vengano fatte sotto rigide restrizioni igenico-sanitarie, che ne pre s e rvino le caratteristiche organolettiche e dermocosmetiche. Gli organi in questione hanno provato a risolvere questi problemi attuando dei markers di cont rollo all’interno della mappa chimica dell’Argan, cercando di mettere in atto tecniche di controllo veloci da attuare, affidabili e riproducibili. Come detto prima l’origine botanica è garantita da un attento controllo sulla filiera di raccolta del frutto, invece per quanto riguarda i markers utilizzeremo le percentuali di tre acidi grassi contenuti nell’olio di Argan, acido oleico, linoleico e palmitico, contenuti rispettivamente nelle seguenti percentuali: 43-45%, 28-36%, 10-15%. Una quantificazione negativa di uno dei tre porterebbe a pensare ad una sofisticazione. Un ulteriore analisi approfondita viene svolta utilizzando come markers il campesterolo, sterolo contenuto raramente e in piccolissime quantità nell’olio di Argan. L’olio di Argan si conserva relativamente bene, e dimostra una resistenza maggiore all’autossidazione dell’olio di oliva, questo per la presenza dei polifenoli e tocoferoli. Tra i polifenoli identificati, l’acido caffeico e l’oleuperina. moderna Cosmetologia La composizione chimica e i risultati delle ricerche, hanno indotto molti laboratori di livello mondiale ad inserire nelle proprie formulazioni l’olio di Argan, orientando l’interesse maggiore sull’azione di idratazione della pelle e Journal of Plastic Dermatology 2008; 4, 3 311 G. Imprezzabile la lotta all’invecchiamento cutaneo fisiologico. Tra le formule più interessanti sicuramente da segnalare quelle dove viene usato un olio di Argan arricchito, aumentando la frazione insaponificabile e di conseguenza l’attività antiradicalica. Sembre rebbe invece che l’azione di restauro della barriera epidermica sia dovuta alla parte gliceridica. Molti studi oggi dimostrano che l’utilizzo dell’olio di Argan vergine e l’olio di Argan arricchito (che mantiene le caratteristiche org a n olettiche dell’olio vergine) permettono di interv e n i re con successo sugli effetti cutanei della menopausa, restituendo il film idrolipidico, aumentando l’apporto nutritivo alle cellule; stimolando l’ossigenazione cellulare e neutralizzando i radicali liberi e proteggendo il tessuto connettivale. Conclusioni In conclusione possiamo dire che gli aspetti fondamentali delle nuove ricerche sull’olio di Argan si debbano orientare su tre punti principali e senza dei quali sarà difficile sviluppare un mercato e un utilizzo fuori dai confini marocchini. Il primo è quello di dimostrare scientificamente le proprietà farmacologiche attribuite alla pianta dalla tradizione; e questo è un percorso che ormai avviene da circa due decenni ed seguito con cura e professionalità dalla Pr.sa Zoubida Charrouf dell’Università Mohammed V-Agdal di Rabat. Il secondo la valorizzazione dell’olio di Argan, studiando tutti i fattori influenzanti la qualità dell’olio, il miglioramento dei processi di preparazione e produzione, di conservazione, di identificazione qualitativa e delle eventuali sofisticazioni, i n o l t re l’influenza d’origine del frutto sulle caratteristiche organolettiche dell’olio. Il terzo punto è quello della salvaguardia della specie botanica e della tradizione cosmetica culturale 312 Journal of Plastic Dermatology 2008; 4, 3 del popolo berbero-marocchino, tesoro senza il quale ogni appunto moderno non sarebbe mai stato redatto. letture consigliate Abdelhai Sijelmassi, Les plantes médicinales du Maroc, Casablanca, Ed. Le Fennec, 2005 Abdelhai Sijelmassi, Recettes de beauté des femmes du Maroc, Casablanca, Ed. Le Fennec, 2007 Chabha Djourder, Secret de beauté d’Orient, Parigi, Ed. Flammarion, 2006 Charrouf Zoubida, El Kabouss A., Nouaim R.; Bensouda Y. Et Yaméogo R. Etude de la composition chimique de l’huile d’argane en fonction de son mode d’extraction. Rev. Mar.Pharm. (1997) tome 13, 1, 35-39 Charrouf Zoubida. L’Arganier, levier du développement humain du milieu rural marocain. Colloqui international, 27-28 Avril 2007, Rabat D.Guillaume, M. Hilali, A. El Aziz Soulhi, L.Hachimi, Z. Charrouf. Authenticité de l’huile d’argane et influence de l’origine sur sa composition chimique. Actes du Colloqui International sur les Ressources Vegétales, 23-24-25 Avril, 1998 Gilles Pauly, Florence Henry, Zoubida Charrouf. Activité cosmétologique de l’huile d’argane et des dérivés de l’arganier. Actes du Colloqui International sur les Ressources Vegétales, 23-24-25 Avril, 1998 Giuseppe Imprezzabile, Argania spinosa, Salsapariglia n.2 Marzo - Aprile, Roma, 2007 Jamal Bellakhdar, Le Maghreb a travers ses plantes, Casablanca, Ed. Le Fennec, 2003 Jamal Bellakhdar, Plantes Médicinales au Maghreb et soins de base, Casablanca, Ed. Le Fennec, 2006 P. Fabre. L’interet de l’huile d’Argan vierge eenrichie en insaponifiable ainsi que les peptides exstaits de tourteaux en cosmetologia. Actes du Colloqui International sur les Ressources Vegétales, 23-24-25 Avril, 1998 Stussi I., F.Henry, Ph. Moser, L.Danoux, Ch. Jeanmaire, V. Gillon, I.Benoit, Z.Charrouf, G.Pauly. Argania spinosa – How Ecological Farming, Fair Trade and Sustainability Can Drive the Reaserch for New Cosmetic Active Ingredients, SOFW-Journal – 131 – 10-2005 Ringiovanimento contorno occhi con laser frazionato Dvora Ancona SU M M A R Y Periorbital rejuvenation with fractional CO2 laser Background and objective: Fractional resurfacing was performed with a fractional CO2 laser (SmartXide DOT) which spreads energy with a scanned bean. It creates small impulses or micro spots with the distance of 350 nm between them which are distributed over the cutaneous surface and, thus, causes less thermal damage. Heating dermis produces an immediate collagen contraction, collagen deposition and remodeling. The object of this study was to examine the potential for eyelid tightening and eye aperture opening in patients treated with fractional CO2 laser for periorbital rejuvenation. Materials and methods: 200 subjects with superficial rhytides, skin laxity and photo aging problems received an average of 2 treatments at 3 to 4 week; time per session:5 minutes. For all patients photographic evaluation (Canfield Omnia System was utilised); 1 year follow up; patient satisfaction; tolerance index. Results: The results are a significant reduction of eye wrinkles and an improvement of the cutaneous surface tightening and texture. This process results in a considerable rejuvenation of the periorbital zone. Down time with Fraxel is between 2 to 3 days. Conclusion: This soft treatment is very effective and repairs the periorbital zone from aging and photo damage. After 1 to 4 sessions the benefits are long lasting. Fractional CO2 really gives a more youthful appearance to the aging skin by tightening and increasing the eyelid aperture. KEY WORDS: Periorbital rejuvenation, Fractional CO2 laser Il laser CO2 rappresenta il gold standard per lo skin resurfacing. Quando il raggio va a contatto con l’epidermide produce calore e vaporizzazione sul tessuto. Lo strato superficiale della pelle si rinnova ed il calore stimola la produzione di nuovo collagene nel derma. Per questa ragione trova indicazione in trattamenti di rughe, pori dilatati e macchie. I risultati sono sicuramente incredibili ma ne limitano l’uso gli svantaggi che possono derivare, quali: down time prolungato, rischio di iperpigmentazione o depigmentazione, cicatrici, cura post operatoria alquanto delicata, lunga permanenza dell’eritema, e non da ultimo, effetti dell’anestesia per evitare il dolore. Nel 2003 è stato introdotto il concetto di foto termolisi frazionale per superare tutti i suddetti problemi indotti dai laser CO2 standard. Oggi sul mercato possiamo trovare una grande quantità di laser frazionati ablativi e non ablativi. La nostra scelta deve cadere però su di un laser che ci permetta di ottenere il massimo risultato con il minimo rischio e con il minimo tempo di recupero. Il laser frazionato CO2 ha tutti i vantaggi dell’ablazione: perché determina, per il suo effetto termico, una grossa stimolazione di fibroblasti e delle fibre elastiche in assenza di effetti collaterali. Il trattamento è personalizzato. La scelta dei parametri quali potenza, tempo, dot spazio e pausa, dipendono dalla situazione iniziale e dallo stato della pelle dei singoli pazienti. La potenza massima è di 30 Watt e lo scanner è maneggevole, facile da usare non crea disturbi o Medico Chirurgo, Milano Journal of Plastic Dermatology 2008; 4, 3 315 D. Ancona fastidi al paziente. Lo scanner, inoltre, permette di selezionare 3 differenti modalità di emissione degli spot: normale, interlacciato e smart track. Per la zona trattata lo scanner si è rivelato importante in quanto è possibile direttamente dallo stesso, modificare forma, dimensione e rapporto lato-lato dell’area del trattamento. Ciò significa miglior precisione e tempi molto brevi di re c u p e ro, circa 4-5 giorni per trattare entrambi gli occhi, la possibilità di selezionare piccole aree di trattamento, la distanza tra gli spot, il tempo di permanenza, la potenza impostabile ed ancora la possibilità di selezionare la modalità di emissione. Per tutte queste ragioni, trovo che il laser frazionato CO2, sia l’unico, ad ora, in grado di trattare una regione così piccola e delicata come la zona perioculare. SmartXide DOT emette impulsi diversi: un picco alto di potenza per l’ablazione rapida dell’epidermide e dei livelli superiori del derma, ed una bassa potenza per determinare un effetto termico nei tessuti in profondità per la stimolazione di nuovo collagene. Lo scanner, inoltre, mantiene il più a lungo possibile l’intervallo fra i 2 spot adiacenti permettendo di minimizzare l’accumulo termico attorno all’area trattata. Ciò riduce enormemente il dolore durante il trattamento. e metodi Materiali È stato condotto uno studio sulla regione perioculare con 200 pazienti dal Dicembre 2007 ad oggi, di età compresa tra i 35 e 60 anni affetti da problemi comuni quali: Presenza di rughe perioculari Lassità del tessuto Fotoaging Moderata dermatocalasi Presenza di occhiaie Il consenso informato scritto, nonché un modulo per poter valutare dolore, down time ed eritema, è stato dato a tutti i pazienti. Punteggio Descrizione Pazienti Obiettivo del nostro studio è ringiovanire con una tecnica non chirurgica, una zona difficile come quella perioculare. 0 1 2 3 4 5 non avvertito scarsamente avvertito 45% tollerabile facilmente 35% tollerabile scarsamente tollerabile 0 insopportabile 15% Tabella 1. Scala punteggio dolore. 316 Rimanevano esclusi dallo studio tutti i pazienti: Esposti al sole poco prima del trattamento Con possibilità di vacanze in luoghi caldi subito dopo il trattamento Sottoposti a peeling, filler o laser recentemente Ipersensibili alla luce Che hanno assunto anti coagulanti ed immunosopressori Sottoposti a trattamenti concomitanti Il protocollo prevedeva da 1 a 4 trattamenti nelle zona perioculare senza anestesia (crema anestetica) ma con l’utilizzo di un cooling (raffreddatore). Ciascun paziente è stato sottoposto ad una visita iniziale di arruolamento, in cui si decideva se il soggetto fosse il candidato idoneo per questo trattamento. Infatti è importante comprendere l’anatomia periorbitale per fare una corretta diagnosi sul problema da trattare e, specialmente, capire se il paziente trova la giusta indicazione nell’utilizzo di tale metodica con il laser SmartXide DOT. Ciascun paziente è stato fotografato con macchina digitale (Cannon Power Shot Pro 1 da 8.0 Megapixel, con sistema Confield), prima del trattamento e durante ogni visita di follow up seguente. Alla documentazione fotografica si sono aggiunti il follow up ad un anno, il grado di soddisfazione e la valutazione del dolore, questi ultimi realizzati con un questionario fatto compilare al paziente. Il numero delle sedute dipende dal soggetto, e quindi da : Area da trattare Profondità della ruga Età (compresa fra 35 e 60 anni) Fototipo (I-IV) Tipo di pelle (sensibile, normale, sebacea o secca) Journal of Plastic Dermatology 2008; 4, 3 5% 0 Ringiovanimento contorno occhi con laser frazionato Prima Dopo 1 seduta Figura 1. In cosa consiste il trattamento? Dopo un’accurata analisi del paziente, si deterge la zona con acqua e sapone neutro, quindi si asciuga bene l’area, si proteggono gli occhi con occhiali metallici di protezione, ed a questo punto passiamo con laser SmartXide DOT 1 o 2 volte nella zona perioculare su entrambe le palpebre. Punteggio 1 2 3 4 Totale pazienti 1 Numero di trattamenti 2 3 20 15 85 8 128 6 15 9 18 48 1= < 25%, 2= 25%-50%, 3= 51%-75%, 4= >75% Tabella 2. Punteggio miglioramento clinico. 0 7 6 11 24 4 0 0 0 0 0 Il trattamento dura circa 5 minuti. Al termine dello stesso applichiamo un unguento antibiotico sulla zona che dovrà essere idratata. Al paziente si consiglia di non esporsi al sole per almeno un mese dal trattamento. Trattamento pazienti 200 trattamenti perioculari Range di trattamento power 10 – 14 W spacing 500 – 900 µm pulse lenght 500 – 1000 ms time per session 5 – 7 minuti Risultati I risultati sono riassunti nelle Tabelle 1 e 2 e nella Figura 1. Tutti i pazienti hanno dimostrato un significativo miglioramento della textura, del colore, ed una riduzione significati- Journal of Plastic Dermatology 2008; 4, 3 317 D. Ancona Indice di soddisfazione Medio Molto buono Vuole ripetere il trattamento? Buono Poco Può valutare l’efficacia dei trattamenti? Sì Aspettative di risultati Figura 2. va delle rughe nella zona perioculare ad un effetto open eyes importante (Figura 2). Gli effetti post trattamento immediati sono rappresentati da eritema per 1/3 giorni ed edema per 1-2 giorni. Abbiamo avuto solo due casi di iperpigmentazione, dovuti al fatto che le pazienti si fossero esposte al sole non curanti delle indicazioni, nella seconda settimana successiva al trattamento. Il rossore, che permane per 2-3 giorni, può esser risolto con make up. Tutti i pazienti sono stati soddisfatti del trattamento ed hanno consigliato ai conoscenti di farlo. Discussione I cambiamenti nella regione perioculare dovuti al “Aging”, sono i primi percepiti dal paziente. Vorrei assolutamente mettere in chiaro che il laser frazionato CO2 SmartXide DOT non vuole sostituire la blefaroplastica quando si hanno problemi di borse (accumulo di grasso) o di altre indicazioni chirurgiche, ma con SmartXide DOT siamo in grado di offrire a tutti i pazienti un ringiovanimento della regione perioculare con apertura dello sguardo, miglioramento della textura, riduzione o scomparsa delle rughe, in assenza di effetti collaterali. La mia scelta è ricaduta su SmartXide DOT proprio per la maneggevolezza dello scanner che mi permette di muovermi rapidamente, senza esser di alcun fastidio al paziente, quando devo appoggiarlo nella zona da trattare, inoltre è da rilevare la precisione necessaria data l’area, non solo piccola, ma incava. La distanza tra un singolo spot e l’altro (percezione della fluenza) mi impediscono di com- 318 Journal of Plastic Dermatology 2008; 4, 3 mettere errori di bruciatura possibili con altri laser. Non da meno è bene ricordare l’effetto di questo laser sull’epidermide : Ablazione ! Rinnovamento Derma ! Shrinkage del collagene con formazione di nuovo collagene quindi, maggior tensione ed elasticità. Profondità di ablazione controllata ed integrità dei tessuti non trattati. Potrebbe esser messo in discussione il fatto che si abbia un’apertura millimetrica dell’occhio ma i nostri dati lo confermano! Questa apertura è stata descritta anche da Roy Geronemus (2008). Tutto ciò permette la duttilità di questo laser che può esser usato su altre zone come : Volto Collo Nevi Decolletè Cicatrici acneiche Rughe Pori dilatati Case report Donna di 42 anni con segni di invecchiamento dovuti all’age nella zona del contorno occhi, che presenta: discesa del sopracciglio lassità del tessuto presenza di rughe Il laser frazionato CO2 usato è SmartXide DOT. Sono state effettuate 2 sedute a distanza di 3 settimane. La tecnica è stata quella di fare 2 passaggi in over- Ringiovanimento contorno occhi con laser frazionato lapping nella zona del contorno esterno mentre sulle palpebre superiore ed inferiore è stato fatto un solo passaggio. Dopo il trattamento è stato applicato un unguento antibiotico. La durata del trattamento è stato di circa 5 minuti per entrambi gli occhi. I parametri di questo trattamento sono stati sia nella 1° che nella 2° seduta: power 14 W, µm 600, ms 600. Gli effetti estetici si sono visti fin dalla prima settimana, il paziente era già contento del risultato ottenuto. Questo caso rappresenta il paziente con le necessarie caratteristiche per fare questo trattamento. Il risultato di notevole importanza, è stato convalidato anche da fotografie, follow up ad un anno. Conclusioni Sicuramente siamo di fronte ad una nuova frontiera. 200 pazienti trattati lo dimostrano: abbiamo infatti un significativo miglioramento della textura e delle rughe con un’apertura dell’occhio non indifferente . I tempi del trattamento sono incredibili: 5-7 minuti per tutta la zona, tempi di recupero di 2/3 giorni circa, con mancanza di effetti collaterali. Ancora più incoraggiante è il fatto che il paziente sopporti il trattamento anche in assenza di anestesia locale (crema). Non escludo che per i pazienti con soglia del dolore più bassa, si possa usare oltre al raffreddamento, una crema anestetica prima di procedere al trattamento stesso. Letture consigliate Sukal SA, Chapas AM, Bernstein LJ, Hale EK, Kim KH, Geronemus RG. Eyelid tightening and improved eyelid aperture through nonablative fractional resurfacing. Dermatol Surg. 2008 Sep 15. Hantash BM, Bedi VP, Chan KF, Zachary CB. Ex vivo histological characterization of a novel ablative fractional resurfacing device. Lasers Surg Med 2007; 39(2):87-95 Hantash BM, Bedi VP, Kapadia B, Rahman Z, Jiang K, Tanner H, Chan KF, Zachary CB. In vivo histological evolution of a novel ablative fractional resurfacing device. Laser Surg Med 2007; 39(2):96-107 Geronemus Rg. Fractional photothermolysis: current and future applications. Lasers Surg Med 2006; 38(3):169-176 Fischer GH, Geronemus RG. Short – term side effects of fractional photothermolysis. Dermatol Surg 2005; 31(9 Pt 2):1245-1249; discussion 1249 Manstein D, Herron GS, Sink RK, Tanner H, Anderson RR. Fractional photothermolysis: A new concept for cutaneous remodeling using microscopic patterns of thermal injury. Lasers Surg Med 2004; 34(5):426-438 G e ronemus RG, Alster TS, Brandt FS, Dover JS, Fitzpatrick RE. Tabletalk : Common questions about laser resurfacing. Dermatol Surg 24:121-130, 1999 Roberts TL. Laser blepharoplasty and laser resurfacing of the periorbital area. Clin Plast Surg 25:95-108, 1998 Bernstein LJ, Kauvar AN, Grossman MC, Geronemus RG. The short- and long- term side effects of carbon dioxide laser resurfacing. Dermatol Surg 1997; 23 (7):519-525 Fitzpatrick Richard E. Laser resurfacing of rhytides. Dermatologic Clinics 15 (3):431-447, 1997 Fitzpatrick RE. Facial resurfacing with the pulsed CO2 laser. Facial Plast Surg Clin 4:231-240, 1996 Fitzpatrick RE, Goldman MP. Advances in carbon dioxide laser surgery. Clin Dermatol 13:25, 1995 Journal of Plastic Dermatology 2008; 4, 3 319 Acido L-polilattico: farmacodinamica, clinica e tollerabilità Delia Colombo SU M M A R Y Poly-L-lactic acid: pharmacodynamics, clinical use and tolerability Poly-L-lactic acid (PLLA) (Sculptra™) is a biodegradable polymer for the correction of aesthetic and pathologic defects of the face. The mechanism of action of PLLA allows to return volume to a whole facial area with a minimal invasive treatment and provides an effective and prolonged (18-to 24 month) facial enhancement correction with a low rate of side effects. KEY WORDS: Poly-L-Lactic-Acid, Pharmacodynamics, Face, Neck, Hands, Tolerability Acido L-polilattico (PLLA) Biomateriale sintetico sviluppato dal CNR francese negli anni ‘60 È stato approvato come impianto iniettabile (classe III) a lento riassorbimento: nel 1999 in Europa per l’aumento dei volumi del viso, per cicatrici, rughe e pieghe profonde; nel 2004 dall’FDA per l’aumento dei volumi del viso in caso di lipodistrofia nei pazienti HIV Caratteristiche chimiche Membro degli alfa - idrossi - acidi Polimero dell’acido lattico Sintesi chimica Biocompatibile Bioriassorbibile Biodegradabile Immunologicamente inattivo Forma cristallina per la massima durata Peso molecolare > 170.000 D Dermatologa, Milano Journal of Plastic Dermatology 2008; 4, 3 321 D. Colombo Metabolismo La metabolizzazione si verifica in 4 fasi: Idratazione Rottura dei legami covalenti Perdita di peso molecolare Solubilizzazione Degradazione ed eliminazione come CO2 (29%) PLLA: totalmente bioriassorbibile Farmacodinamica - 1 Quando il PLA è iniettato nel derma sottocutaneo profondo, causa un’immediata espansione del tessuto e un miglioramento della cute (meccanico). Una volta che il carrier viene riassorbito inizia un lento processo di biodegradazione delle microsfere di PLLA. I processi di idratazione, perdita di coesione e di peso molecolare, solubilizzazione e fagocitosi da parte dei macrofagi, degradano lentamente il PLLA in acido lattico eliminando CO2 (via lattato/piruvato). Farmacodinamica - 2 Nel frattempo i cristalli di PLLA stimolano la sintesi di collagene grazie ad un processo infiammatorio che porta ad un riassorbimento delle fibre di collagene danneggiate e ad una ricostituzione di nuovo tessuto connettivo risultante in una fibroplasia dermica responsabile del risultato estetico. Questo processo può continuare per una media di 10/12 mesi, con un minimo di 7 ed un massimo di 2 anni. 322 Journal of Plastic Dermatology 2008; 4, 3 Acido L-polilattico: farmacodinamica, clinica e tollerabilità Farmacodinamica - 3 Il meccanismo d’azione è stato studiato “in vivo” nel topo. Gogolewsky ha eseguito impianti di PLLA (con viscosità media con peso molecolare di 700.000, 320.000, o 93.000) e biopsie a 1, 3 e 6 mesi. A 6 mesi gli impianti erano duri ed integri senza necrosi, infiammazione acuta o formazione di ascessi nei tessuti circostanti, in più non c’erano mobilizzazioni cellulari o reattività tissutali in regioni lontane dal sito di impianto. Farmacodinamica - 4 Dopo 1 mese, l’impianto era circondato da una capsula vascolarizzata formata da fibroblasti proliferanti, linfociti, macrofagi mononucleati, mastociti e cellule da corpo estraneo. Dopo circa 3 mesi, la capsula era diminuita del 20% in spessore, con una riduzione significativa del numero di cellule (tranne i mastociti) e con un aumento delle fibre collagene. Dopo circa 6 mesi, la capsula è costituita esclusivamente da fibre collagene con pochi fibroblasti e macrofagi mononucleati e un’ulteriore riduzione delle cellule (ad eccezione dei mastociti). Preparazione del PLLA Ricostituire (preferibilmente 24 ore prima) con acqua distillata sterile per iniezioni: il volume di acqua varia da 3 a 8 o più ml a seconda delle indicazioni e del sito di intervento. Si ottiene un idrogel per sospensione iniettabile. Il liofilizzato sterile è costituito da: PLLA (0.150 g con microparticelle diametro da 40µ a 60µ) Carbossimetilcellulosa sodica (0.090 g) Mannitolo apirogeno (0.1275 g) Acqua distillata sterile (volume variabile) Totale 0.3675 g Journal of Plastic Dermatology 2008; 4, 3 323 D. Colombo Clinica - 1 La correzione avviene in una serie di sedute (da 2 a 5) con almeno 30 giorni fra una seduta e l’altra. Il numero di sedute - e la diluizione usata - dipendono dal tipo di derma, dal distretto trattato e dal difetto da correggere. Infiltrare nel derma profondo o nel grasso sottocutaneo; se più superficialmente insistere con il massaggio. Nel derma reticolare è consigliabile una diluizione maggiore. Possono essere trattati quasi tutti i difetti cutanei (reticoli di rughe, rughe, solchi, volumi e cicatrici); trattare comunque i distretti non la ruga singola. Clinica - 2 Dal 1999 al 2004 Woerle ha studiato 300 pazienti (70% donne; età: 45-74 anni; 3% con lipoatrofia) trattati con PLLA per complessivi 819 trattamenti. Diluizione da 3 a 5 ml. Persistenza dei risultati dai 1 2 ai 24 mesi. Tra il 1999 e il 2002 il 10% dei pazienti svilupparono noduli. Dal 1999 al 2002 la diluizione era di 3 ml, ricostituita dalle 2 alle 12 ore prima, senza aggiunta di lidocaina. Tra il 2002 e il 2004 meno dell’1% dei pazienti svilupparono noduli. Dal 2002 al 2004 la diluizione era di 5 ml, ricostituita dalle 36 alle 48 ore prima, con aggiunta di lidocaina. Dal 2002 Woerle ha iniettato più profondamente: nella parte superiore del grasso sottocutaneo, piuttosto che nel derma profondo. La maggior parte dei noduli erano palpabili, ma non visibili. Senza trattamento i noduli si risolvevano nel giro di 12/24 mesi. Quelli trattati con iniezioni intralesionali di triamcinolone (10 mg/ml) o con5-fluoro-uracile ogni 2-6 settimane, si risolvevano nel giro di 3 mesi in tutti i pazienti. Woerle conclude: la maggior parte dei pazienti era molto soddisfatta dei risultati ottenuti, anche in presenza di noduli. Il trattamento con PLLA potrebbe essere paragonato all’infiltrazione di grasso autologo, ma con risultati più duraturi nel tempo e con una procedura meno invasiva. In genere il PLLA non è adatto per pelli molto sottili. 324 Journal of Plastic Dermatology 2008; 4, 3 Acido L-polilattico: farmacodinamica, clinica e tollerabilità Sicurezza - 1 Noduli palpabili, più raramente visibili Sono dovuti ad accumuli localizzati di microparticelle intorno alle quali si è sviluppata una maggiore attività dei fibroblasti In genere si riassorbono nel lungo periodo. Per accelerare l’assorbimento: cortisone pomata. Non danno luogo ad infezioni o ad estrusioni. Per evitarli: eseguire adatte diluizioni, infiltrare profondamente e in piccole quantità, eseguire accurato massaggio. Sicurezza - 2 Lemperle ha descritto le modificazioni istologiche dovute ai vari filler. Per il PLLA sono le seguenti: Gli impianti sono ben palpabili fino a 3° mese, ma scompaiono in genere intorno al 4° mese. Istologicamente potrebbe essere osservata una capsula sottile intorno all’impianto. A 3 mesi, le microsfere sono circondate da macrofagi e da alcuni linfociti. A 6 mesi, sono porose sulla superficie e deformate, circondate da macrofagi e piccole cellule giganti. Il PLLA viene probabilmente dissolto da un processo di idrolisi e da enzimi extracellulari, quindi distrutto dai macrofagi. A 9 mesi, la degradazione del PLLA è completa e non si osservano residui di fibrosi cicatriziale. Questi dati dimostrano l’eccellente biocompatibilità del PLLA. Journal of Plastic Dermatology 2008; 4, 3 325 D. Colombo Casi clinici Prima PLLA 326 Journal of Plastic Dermatology 2008; 4, 3 Dopo PLLA Acido L-polilattico: farmacodinamica, clinica e tollerabilità Cicatrici da acne e varicella Beer ha condotto uno studio in aperto su 20 pazienti affetti da cicatrici da acne e varicella il cui l’obiettivo principale era la risoluzione delle cicatrici. L’obiettivo secondario era la valutazione dei risultati da parte dei medici e dei pazienti. Test di valutazione con “The Beer Global Scarring Appearance Index”. La diluizione usata era di 5 ml. Riduzione delle dimensioni delle cicatrici acneiche dopo PLLA 7 6 5 4 3 2 1 0 1 2 3 4 5 6 7 Numero di trattamenti Riduzione della gravità delle cicatrici acneiche dopo PLLA 7 6 5 4 3 2 1 0 2 3 4 5 6 7 Numero di trattamenti Journal of Plastic Dermatology 2008; 4, 3 327 D. Colombo Collo Il collo va trattato solo se il sottocutaneo è ben rappresentato, se la cute è sottile con molta mimica è meglio usare altre tecniche. Trattare tutto il distretto e non solo le rughe. Le bande platismatiche molto accentuate non trovano indicazione. Nel collo la diluizione del PLLA deve essere molto alta. L’ago utilizzato è il 27 G. Ai soliti 8 cc di acqua bidistillata e lidocaina, si devono aggiungere da 4 fino a 8 cc di acqua bidistillata. La tecnica è a tunnel, il più profonda possibile. Le quantità iniettate devono essere molto piccole (0,05 ml al massimo per iniezione). È assolutamente necessario un energico massaggio. Prima PLLA Dopo PLLA Zona orbitale La zona orbitale in assoluto è la più difficile. I risultati, se si è corretti con la tecnica, sono particolarmente brillanti e i pazienti molto soddisfatti. La diluizione è maggiore di quella del collo. Di solito 8 + 8 cc di acqua bidistillata. La quantità iniettata: al massimo 0,05 ml per iniezione. Due iniezioni per orbita. L’ago 27G. Massaggio delicato. 328 Journal of Plastic Dermatology 2008; 4, 3 Acido L-polilattico: farmacodinamica, clinica e tollerabilità Casi clinici Prima PLLA Dopo PLLA Journal of Plastic Dermatology 2008; 4, 3 329 D. Colombo Mani Le mani sono un ottimo distretto per l’applicazione di PLLA. Può sostituire validamente il lipofilling, con meno trauma. La diluizione è di 8 cc, come per il viso, per ottenere ottimi risultati. La tecnica lineare retrograda è la migliore. Al massimo iniettare 0,05 cc Cicatrici profonde ed esiti cicatriziali Il PLLA è utile per gli esiti di interventi chirurgici plastici, post traumatici o per errori di esecuzione. La diluizione utilizzata va da 6 a 8 cc, a seconda del distretto. La quantità iniettata è variabile in relazione all’ampiezza della lesione. Si utilizza in genere l’ago 25 G. Per grosse cavità o per gli esiti ascessuali si utilizza in genere tutta la confezione. Le sedute possono essere numerose, in genere dai 5 ai 7 trattamenti. Il massaggio deve essere particolarmente vigoroso. In genere bisogna far passare più tempo tra un trattamento e il successivo, in media 45 giorni. Ralston et al. hanno trattato una paziente di 40 anni con un’ampia escissione chirurgica per melanoma con notevole perdita di massa tissutale. Già dopo un solo trattamento la zona ha mostrato un notevole aumento di volume che è perdurato per 10 mesi. Gli Autori consigliano quindi l’uso di PLLA per riempire grosse perdite di volume. 330 Journal of Plastic Dermatology 2008; 4, 3 Acido L-polilattico: farmacodinamica, clinica e tollerabilità Precauzioni Speciale attenzione deve essere posta nell’evitare di iniettare il PLLA nei vasi sanguigni, perché la loro occlusione può essere responsabile di infarto o di embolia. I pazienti devono essere informati di non esporsi a lampade UV e al sole subito dopo il trattamento in caso di edema ed ecchimosi. Conclusioni Eseguire un’adeguata diluizione del PLLA a seconda del distretto trattato. Importante è la tecnica di esecuzione per non favorire la formazione di noduli visibili. Infiltrare profondamente e far massaggiare adeguatamente. Il PLLA scompare dalle zone infiltrate dopo circa 9-10 mesi senza residui. In media i noduli si riassorbono nell’arco di 1 anno. Il PLLA è una sostanza in grado di stimolare la sintesi di collagene portando a un rimodellamento del viso molto naturale e completo. La durata del rimodellamento può persistere da 2 a 3 anni. L’esecuzione del trattamento è semplice e veloce, molto poco invasiva. Journal of Plastic Dermatology 2008; 4, 3 331 Quattro anni di duro lavoro... Carissimi tutti, un altro anno è passato per noi e il JPD, nel 2009 entreremo nel quinto anno di pubblicazione. Sono stati anni straordinari, pieni di entusiasmo, una continua sfida. Anni densi di soddisfazione: solo dopo 9 mesi dall'uscita del primo numero la rivista è entrata a far parte delle pubblicazioni scientifiche recensite e inserite nella biblioteca del CNR e diventando di fatto consultabile a livello internazionale. Successivamente, dopo 13 mesi dall'uscita ha ottenuto l'index di EMBASE; EMNursing, Compendex, GEOBASE. Nel corso del 2008 ha ottenuto ISSN, questo numero identifica la rivista in tutte le biblioteche scientifiche nel mondo, e l'importante index internazionale di SCOPUS. Nessuna pubblicazione italiana di Dermatologia ha ottenuto traguardi così ambiti in così poco tempo! Questo è stato possibile grazie allo straordinario intuito e lungimiranza del Presidente ISPLAD Antonino Di Pietro, allo straordinario impegno del Editor in Chief Francesco Bruno, al Comitato Editoriale, al Board Scientifico dell'ISPLAD, alla Segreteria ISPLAD (un nostro grazie doveroso alla signora Titti Longobardo) e, consentitemelo, anche all’impegno delle Edizioni Scripta Manent. Vorrei ringraziare tutti i Medici che hanno voluto onorarci con i loro contributi scientifici, le aziende che così puntualmente hanno sostenuto la rivista e soprattutto voi, cari lettori! Per il prossimo anno avremo grandissime novità, a cominciare dal numero speciale di Marzo, che verrà presentato in anteprima al First International Meeting "High Technology in Dermatology", che si svolgerà il 27/28/29 Marzo a Roma. Sono orgoglioso di ribadire il nostro assoluto impegno nel fornirvi uno strumento puntuale, rigoroso e di grande qualità. Il Journal of Plastic Dermatology sarà sempre più "La rivista di Dermatologia per eccellenza"! A tutti voi e alle vostre famiglie il nostro augurio di Buon Natale e di un Felice Anno Nuovo. Antonio Di Maio Managing Editor Journal of Plastic Dermatology 2008; 4, 3 341 Obiettivo della rivista Articoli in supplementi al fascicolo Il Journal of Plastic Dermatology, organo u fficiale dell’International-Italian Society of PlasticAesthetic Dermatology, si rivolge a tutti i dermatologi (e cultori della materia) che vogliono mantenersi aggiornati sia sugli aspetti patogenetici degli inestetismi e dell’invecchiamento della cute, sia sull’uso delle nuove tecnologie (laser, radiofrequenza, luce pulsata, ecc), delle sostanze esfolianti, dei materiali iniettivi per la supplementazione dermica, dei dermocosmetici, degli integratori, ecc. Il Journal of Plastic Dermatology pubblica, articoli originali, casi clinici, rassegne, report congressuali e monografie. Payne DK, Sullivan MD, Massie MJ. Women’s psychological reactions to breast cancer. Semin Oncol 1996; 23 (Suppl 2):89 Preparazione degli articoli Gli articoli devono essere dattiloscritti con doppio spazio su fogli A4 (210 x 297 mm), lasciando 20 mm per i margini superiore, inferiore e laterali. La prima pagina deve contenere: titolo, nome e cognome degli autori, istituzione di appartenenza e relativo indirizzo. La seconda pagina deve contenere un riassunto in italiano ed in inglese e 2-5 parole chiave in italiano ed in inglese. Per la bibliografia, che deve essere essenziale, attenersi agli “Uniform Requirements for Manuscript submitted to Biomedical Journals” (New Eng J Med 1997; 336:309). Più precisamente, le referenze bibliografiche devono essere numerate progressivamente nell’ordine in cui sono citate nel testo (in numeri arabi tra parentesi). I titoli delle riviste devono essere abbreviate secondo lo stile utilizzato da PubMed (la lista può essere eventualmente ottenuta al seguente sito web: h t t p : / / w w w.nlm.nih.gov). Articoli standard di riviste Parkin MD, Clayton D, Black RJ, Masuyer E, Friedl HP, Ivanov E, et al. Childhood leukaemia in Europe after Chernobil: 5 year follow-up. Br J Cancer 1996; 73:1006 Articoli con organizzazioni come autore The Cardiac Society of Australia and New Zealand. Clinical exercise stress testing. Safety and performance guidelines. Med J Aust 1996; 164:282 342 Journal of Plastic Dermatology 2008; 4, 3 Libri Ringsven MK, Bond D. Gerontology and leadership skill for nurses. 2nd ed. Albany (NY): Delmar Publisher; 1996 Capitolo di un libro Phillips SJ, Whisnant JP. Hypertension and stroke. In: Laragh JH, Brenner BM, editors. Hypertension: pathophysiology, diagnosis, and management. 2nd ed. New York: Raven Press; 1995, p.465 Figure e Tabelle Per favorire la comprensione e la memorizzazione del testo è raccomandato l’impiego di figure e tabelle. Per illustrazioni tratte da altre pubblicazioni è necessario che l’Autore fornisca il permesso scritto di riproduzione. Le figure (disegni, grafici, schemi, fotografie) devono essere numerate con numeri arabi secondo l’ordine con cui vengono citate nel testo ed accompagnate da didascalie redatte su un foglio separato. Le fotografie possono essere inviate come stampe, come diapositive, o come immagini elettroniche (formato JPEG, EPS, o TIFF). Ciascuna tabella deve essere redatta su un singolo foglio, recare una didascalia ed essere numerata con numeri arabi secondo l’ordine con cui viene citata nel testo Come e dove inviare gli articoli Oltre al dattiloscritto in duplice copia, è necessario inviare anche il dischetto magnetico (formato PC o Mac) contenente il file con il testo e le tabelle. Gli articoli vanno spediti al seguente indirizzo: Antonio Di Maio Edizioni Scripta Manent Via Bassini 41 20133 Milano E-mail: [email protected] [email protected]
Documenti analoghi
Vol. 5, n. 3, September-December 2009
 Registr. Tribunale di Milano n. 102 del 14/02/2005
Scripta Manent s.n.c. Via Bassini, 41 - 20133 Milano
Tel. 0270608091/0270608060 - Fax 0270606917
E-mail: [email protected]
Pietro Cazzola
Armando Maz...
Registr. Tribunale di Milano n. 102 del 14/02/2005
Scripta Manent s.n.c. Via Bassini, 41 - 20133 Milano
Tel. 0270608091/0270608060 - Fax 0270606917
E-mail: [email protected]
Pietro Cazzola
Armando Maz...
Cop ISPLAD - Salute per tutti
 Editor in Chief
Francesco Bruno (Italy)
Co-Editors
Bernd Rüdiger Balda (Austria)
Salvador Gonzalez (USA)
Pedro Jaen (Spain)
Associate Editors
Francesco Antonaccio (Italy)
Mariuccia Bucci (Italy)
Fr...
Editor in Chief
Francesco Bruno (Italy)
Co-Editors
Bernd Rüdiger Balda (Austria)
Salvador Gonzalez (USA)
Pedro Jaen (Spain)
Associate Editors
Francesco Antonaccio (Italy)
Mariuccia Bucci (Italy)
Fr...
Dicembre Vol.2 N° 3 - 2006
 Associate Editors
Francesco Antonaccio (Italy)
Mariuccia Bucci (Italy)
Franco Buttafarro (Italy)
Ornella De Pità (Italy)
Giulio Ferranti (Italy)
Andrea Giacomelli (Italy)
Alda Malasoma (Italy)
Stev...
Associate Editors
Francesco Antonaccio (Italy)
Mariuccia Bucci (Italy)
Franco Buttafarro (Italy)
Ornella De Pità (Italy)
Giulio Ferranti (Italy)
Andrea Giacomelli (Italy)
Alda Malasoma (Italy)
Stev...
Aprile Vol.3 N° 1 - 2007
 Francesco Antonaccio (Italy)
Mariuccia Bucci (Italy)
Franco Buttafarro (Italy)
Ornella De Pità (Italy)
Giulio Ferranti (Italy)
Andrea Giacomelli (Italy)
Alda Malasoma (Italy)
Steven Nisticò (Italy)...
Francesco Antonaccio (Italy)
Mariuccia Bucci (Italy)
Franco Buttafarro (Italy)
Ornella De Pità (Italy)
Giulio Ferranti (Italy)
Andrea Giacomelli (Italy)
Alda Malasoma (Italy)
Steven Nisticò (Italy)...
Aprile Vol.2 N° 1 - 2006
 pag. 73 Le dermatiti croniche del padiglione e del condotto auricolare esterno
Paolo D. Pigatto
pag. 79 Patologia tumorale del naso e dell’orecchio
pag. 73 Le dermatiti croniche del padiglione e del condotto auricolare esterno
Paolo D. Pigatto
pag. 79 Patologia tumorale del naso e dell’orecchio
th.e new frontier1 in ph.otoprotection
 and even type-A botuli n toxin (about to be publisevera) days and micro-haematomas. With a
shed).
view to eliminating and/or reducing these side
Far this reason , it was our view that there were
ef...
and even type-A botuli n toxin (about to be publisevera) days and micro-haematomas. With a
shed).
view to eliminating and/or reducing these side
Far this reason , it was our view that there were
ef...
as o - Home Page
 It is aimed at cosmetic chemists, dermatologists, microbiologists, pharmacists, experimental biologists, toxicologists, plastic surgeons, and all other scientists working on products which will com...
It is aimed at cosmetic chemists, dermatologists, microbiologists, pharmacists, experimental biologists, toxicologists, plastic surgeons, and all other scientists working on products which will com...
e - Home Page
 Organization of the Manuscrìpt: investigative studies should be organized as follow: title, abstract page,
introduction , materiai and methods, results, discussion, acknowledgments, references, leg...
Organization of the Manuscrìpt: investigative studies should be organized as follow: title, abstract page,
introduction , materiai and methods, results, discussion, acknowledgments, references, leg...


 Stefano Veraldi (Italy)
Stefano Veraldi (Italy)

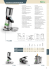

 English editing
Rewadee Anujapad
English editing
Rewadee Anujapad






