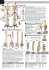Colonna rigida: la spondilite anchilosante
Transcript
Colonna rigida: la spondilite anchilosante
17 FOCUS ON Colonna rigida: la spondilite anchilosante Una patologia degenerativa estremamente invalidante. Se diagnosticata per tempo può essere trattata con successo attraverso la terapia fisica; nei casi più gravi, invece, l'approccio chirurgico diventa necessario L a spondilite anchilosante (SA) viene definita come una malattia infiammatoria cronica che trova come sede di elezione il rachide lombo sacrale e le articolazioni sacro iliache. Rari sono i casi di altre localizzazioni articolari. Parte di un gruppo più ampio di patologie - le spondiliti indifferenziate la spondilite anchilosante è quindi “vicina di casa” di numerose altre malattie a carattere cronico infiammatorio come l’artrite reattiva e l’artrite psoriasica e si associa inoltre a sintomatologie extra articolari specifiche del tratto digerente (malattia di Crohn, rettocolite ulcerosa). Con una prevalenza che la pone al secondo posto dopo l'artrite reumatoide, la SA colpisce maggiormente i soggetti maschi di età compresa tra i 20 e 40 anni. Ad eziologia ancora non del tutto definita, si ritiene comunque vi sia una predisposizione genetica allo sviluppo dei sintomi della SA, che trova in un agente esogeno la causa scatenante. Ad esempio dopo un'infezione virale o in seguito a forti stress biologici e chimici che l’organismo si trova a dover sopportare. Attenzione ai sintomi Il primo sintomo è sicuramente il dolore: di natura aspecifica, esso si localizza quasi sempre nella regione lombo sacrale, associato nella gran parte dei casi a rigidità del rachide dello stesso tratto. La sintomatologia si esacerba durante le ore notturne, con la colonna distesa in massima posizione di scarico e completo rilassamento muscolare, mentre migliora durante il movimento, soprattutto grazie al sostegno dei muscoli addominali e allo scarico delle forze esercitate sulla colonna attraverso il cingolo pelvico. Questa particolare caratteristica può essere di grande aiuto nella diagnosi differenziale con patologie discali del rachide. Si deve precisare che nella metà circa dei casi l’esordio con comparsa di dolore viene riferito dal paziente come una glutalgia, spesso bilaterale, che rispecchia la localizzazione a livello dell'articolazione sacro iliaca tipica della malattia. Nelle forme più avanzate la patologia non si limita al tratto caudale della colonna ma sviluppa il suo interessamento anche a livello delle articolazioni costovertebrali. Questa evenienza, in relazione alla sintomatologia dolorosa, causa una difficoltà oggettiva del paziente ad espandere correttamente la gabbia toracica. È presente quindi una dispnea antalgica, speso duratura nel tempo, che non deve assolutamente essere confusa con il rapido passaggio di un dolore muscolare intercostale. Come già accennato, localizzazioni in altre sedi articolari sono estremamente rare. Restando ad analizzare il tratto di colonna maggiormente colpito, quello lombo sacrale, si è potuto notare come la cronicizzazione del processo infiammatorio associato a una postura scorretta del paziente possa causare una rigidità articolare dovuta a ossificazione legamentosa tra i corpi vertebrali. Gliu effetti di una malattia in stato avanzato sono sicuramente visibili sia alla visita del paziente, che si propone al medico spesso con posture scorrette, incapacità di sedere o di stendersi sul lettino da visita, sia radiograficamente, mostrando quella che viene definita colonna di bambù (aspetto radiografico patognomonico della malattia). Una diagnosi non immediata La diagnosi della malattia è sicuramente influenzata dallo stadio della malattia stessa. L’ortopedico, infatti, può trovarsi davanti a banali sintomi aspecifici che si riassumono in uno stato di dolore localizzato alla regione basso lombare e spesso irradiato bilateralmente ai glutei. Piuttosto che un quadro più avanzato con spiccata rigidità articolare, quasi una impotenza funzionale ad eseguire certi banali spostamenti (letto-poltrona), astenia, febbricola, a volte associata a calo ponderale e inappetenza, con valori ematici infiammatori moderatamente mossi. Chiaramente sarà la visita accurata accanto alle indagini strumentali maggiormente appropriate a confermare il sospetto diagnostico. La terapia è fisica Una volta inquadrato correttamente lo stato del paziente la terapia si avvale principalmente di un programma riabilitativo personale, attraverso cicli di ginnastica posturale, rinforzo muscolare, fisioterapia in assenza di peso e in acqua. La terapia fisica è associata a cure antalgiche con Fans ed eventualmente cortisonici (questi ultimi utilizzati prevalentemente nelle localizzazioni a carico di articolazioni non della colonna vertebrale). Una corretta quanto precoce impostazione del piano riabilitativo può portare sicuramente ad un miglioramento della qualità della vita del paziente e, se impostato per tempo, si riescono a ritardare gli effetti di rigidità a carico del tratto lombare e quindi l’assunzione di posture scorrette che impediscono il normale svolgersi delle attività quotidiane. I danni della malattia Purtroppo una volta che la malattia è progredita diventa fortemente invalidante per il paziente: da un lato vi è il forte dolore che costringe il soggetto a lunghe pause di riposo dalla propria attività lavorativa, in seguito l’atteggiamento posturale, con una progressiva iper cifotizzazione, può causare enormi problemi di deam- bulazione e addirittura procurare difficoltà respiratorie per schiacciamento del diaframma, causando dispnee importanti. La deviazione in cifosi della colonna porta alla cuneizzazione del corpo o dei corpi vertebrali interessati maggiormente dalla malattia con completo sovvertimento della distribuzione del carico. Per i casi severi c'è la chirurgia Maggiore è lo stato infiammatorio locale e maggiori sono le possibilità che si verifichi un danno permanete a livello vertebrale. In questi casi oggi è possibile intervenire chirurgicamente. Attraverso il miglioramento delle tecnologie di imagin si riesce a pianificare l’intervento avendo delle perfette ricostruzioni tridimensionali della vertebra lesionata (TAC). È inoltre possibile valutare con un buon grado di precisione il grado di schiacciamento, di interessamento del canale midollare e delle radici nervose (spesso trascinate). Il principale obbiettivo che il chirurgo si deve porre è quello di riportare, per quanto possibile, la colonna a una condizione fisiologica. Approcci chirurgici poste- riori sono molte volte insufficienti, ma devono essere combinati ad approcci anteriori che prevedano l’asportazione (totale o parziale) del corpo vertebrale cuneizzato e la sua sostituzione, ad esempio tramite cage in fibre di metallo ad espansione. La combinazione di un approccio anteriore che possa portare a vista la deformazione vertebrale e quindi correggerla con una sintesi posteriore è descritto da molti autori come una delle soluzioni di maggiore efficacia. La stabilizzazione posteriore garantisce la solidità dell’impianto anteriore, riduce la forza esercitata dal peso sul tratto di colonna interessato e quindi riduce fortemente la sintomatologia dolorosa; i mezzi di sintesi anteriore garantiscono il ripristino del corpo vertebrale delle dimensioni e della forma originali. Lasciando comunque spazio alle tecniche più innovative che si stanno facendo strada in questo campo (sostituzioni vertebrali, approcci laparoscopici posteriori) speriamo comunque di aver dato un quadro completo ed esaustivo della patologia e di come affrontarla. Lorenzo Castellani Matteo Laccisaglia