pagina 3 - Genetica e Immunologia Pediatrica
Transcript
pagina 3 - Genetica e Immunologia Pediatrica
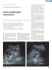
Rivista Italiana di Genetica e Immunologia Pediatrica - Italian Journal of Genetic and Pediatric Immunology Anno I numero 3 - ottobre 2009 | direttore scientifico: Carmelo Salpietro - direttore responsabile: Giuseppe Micali Malattie renali cistiche ereditarie Hereditary cystic kidney diseases Giovanni Conti, Roberto Chimenz, Lorena Silipigni, Valeria Chirico, Agata Vitale, Carmelo Fede UO Nefrologia Pediatrica con Dialisi, AOU Policlinico “G. Martino”, Università di Messina, Italia Abstract Inherited renal cystic diseases are an important set of single gene disorders that frequently progress to end stage renal disease (ESRD). Transmitted as autosomal dominant or autosomal recessive, renal cystic diseases are phenotypically different with respect to age at onset, rate of disease progression, and associated extra renal manifestations. This review provides a clinical and genetic overview of inherited renal cystic disease more frequent in childhood. Riassunto Le malattie cistiche renali ereditarie sono un importante scenario di singoli disordini genetici che frequentemente progrediscono verso l’insufficienza renale terminale (IRT). Trasmesse in maniera autosomica dominante o recessiva, le malattie cistiche renali sono fenotipicamente diverse per quanto riguarda l’età di esordio, la velocità di progressione della malattia e la possibile associazione con manifestazioni cliniche extra-renali. Questa review fornisce una visione generale, clinica e genetica, delle malattie cistiche renali ereditarie di più frequente riscontro in età pediatrica. Introduzione Il gruppo delle malattie renali cistiche ereditarie è composito ed eterogeneo. Sono diverse le modalità di trasmissione, e le manifestazioni cliniche possono essere confinate al rene oppure coinvolgere altri organi e apparati. Inoltre possono presentarsi in un ampio range di età, dal periodo perinatale fino ai 70 anni. Mentre lo sviluppo di cisti ripiene di liquido ed il progressivo danneggiamento della funzione renale sono caratteristiche comuni, le malattie cistiche renali ereditarie si distinguono per la diversa età di insorgenza, la differente velocità di progressione della malattia renale ed un diverso coinvolgimento di organi extra-renali. Ormai, le modalità di trasmissione di queste malattie è ben conosciuto, come pure le caratteristiche della patologia renale. Invece solo recentemente, è stato dimostrato che le cisto-proteine coinvolte nella patogenesi delle malattie cistiche renali sono espresse nelle ciglia delle cellule tubulari renali e che mutazioni di queste proteine provocano lo stesso tipo di malattie cistiche renali in uomini, topi ed altre specie animali. Il ciglio è una struttura simile ad un capello che emerge da uno dei due corpi basali (cetrioli). Tale cigli primari differiscono da quelli mobili, presenti soprattutto nell’epitelio respiratorio e che sono immobili. Tali cigli giocano ruoli importanti in diverse funzioni cellulari, come nella regolazione embrionale sinistra-destra, nei meccanismi di meccanico-sensibilità (epitelio tubulare renale), fotorecezione (epitelio pigmentoso retinico) e chemosensibilità (neuroni dell’olfatto). Da cio deriva il fatto che molte volte le malattie cistiche renali ereditarie sono in associazione ad altre anomalie extra-renali. La disfunzione del ciglio/centrosoma, pertanto, è il maggior fattore responsabile dell’espansione tubulare e dello sviluppo delle cisti nelle malattie cistiche renali ereditarie, prendendo così sviluppo la teoria unitaria della cistogenesi renale. Questa review vuole fornire una panoramica sugli aspetti clinici e genetici delle malattie cistiche renali ereditarie più frequenti in età pediatrica, come il rene policistico autosomico dominante e recessivo e la nefronoftisi. Malattia Policistica Autosomica Dominante La malattia policistica autosomica dominante (ADPKD) è una delle più comuni malattie a trasmissione dominante, con un’incidenza stimata di 1/1000. Nella maggioranza dei casi le manifestazioni cliniche avvengono in età adulta e da ciò deriva la denominazione di “malattia renale policistica dell’adulto”. Comunque, il maggior uso ed il progressivo miglioramento delle indagini strumentali, in particolar modo dell’ecografia, permettono una precoce identificazione dell’ADPKD in età infantile ed anche in utero. Per cui anche i pediatri ed i neonatologi debbono confrontarsi con questa malattia. La familiarità viene dichiarata positiva solo nel 60% dei soggetti, ma recenti casistiche ecografiche hanno dimostrato di identificare l’anomalia nel 90% delle famiglie. L’età in cui le cisti costituiscono malattia è tipicamente la 3^-5^ decade di vita. Il segno clinico di sospetto è l’aumento di volume dei reni o di un rene, considerata la possibile unilateralità delle lesioni, specie in fase precoce. La malattia può presentarsi con ematuria, dovuta alla rottura della parete cistica, e dolore addominale. L’ipertensione arteriosa è precoce e più frequente rispetto ad altre nefropatie. L’insufficienza renale terminale è raggiunta nella 5^ e 6^ decade di vita, ma alcuni studi epidemiologici hanno dimostrato che il 30% di soggetti affetti non ha insufficienza renale terminale a 70 anni. In età pediatrica l’ADPKD è generalmente asintomatica fino alla prima decade di vita. Sono documentati casi di adolescenti con ipertensione, macroematuria o dolore addominale all’esordio. L’ipertensione è il sintomo prevalente a questa età, molto probabilmente da incrementata attività del sistema renina-angiotensina-aldosterone, determinata dalla compressione cistica sul parenchima e la locale ischemia. Pertanto, il regolare controllo della pressione arteriosa è importante in bambini con riconosciuta ADPKD. Non è escluso che questi pazienti con ipertensione arteriosa in età adolescenziale raggiungano l’insufficienza renale terminale più velocemente rispetto alla forma usuale dell’età adulta. Sono inoltre descritti casi di sospetta diagnosi di ADPKD in età pre-natale confermata alla nascita. Pochissimi sono i casi letali, per lo più la maggioranza di questi neonati sopravvive. Essi presentano più precocemente ipertensione ed insufficienza renale. L’ADPKD è una malattia sistemica ed il coinvolgimento clinico di molti organi può accompagnare la nefropatia. Le manifestazioni extrarenali sono più rare nel bambino e la loro presenza aumenta con l’aumentare dell’età. Gli aneurismi cerebrali sono una ben nota complicanza, rilevati fino al 40% dei soggetti con le tecniche di diagnostica per immagini. Le lesioni cardiovascolari (dilatazione aortica o coartazione e prolasso della valvola mitrale) sono descritte nel 25% dei casi. Le ernie inguinali sono 5 volte più frequenti rispetto alla popolazione normale. Le cisti epatiche (30% dei casi) compaiono più tardivamente rispetto a quelle renali, così come in altri organi. Il gene responsabile dell’85% dei casi sul cromosoma 16 (16p13.3) è definito PKD1. In seguito è stato identificato nel 10% dei casi un altro gene, il PKD2, sul cromosoma 4 (4p21-p23). Vi è evidenza di un terzo gene, responsabile di un numero ridotto di casi, ma la sua mappatura non è stata finora definita. Sebbene i tre tipi si presentino con un identico aspetto clinico, la PKD1 è la forma più grave e più precoce, con il più alto indice di progressione e la sopravvivenza più bassa. La proteina codificata dal gene PKD1 è stata nominata policistina, una glicoproteina di membrana che è probabilmente coinvolta nella regolazione delle interazioni fra cellula e cellula, e cellula e matrice. La proteina e l’mRNA del gene PKD1 sono espressi nel rene, polmone, fegato e altri tessuti; apparentemente diminuisce con l’età, suggerendo un suo ruolo nello sviluppo. Il gene PKD2 codifica una proteina di membrana, denominata policistina 2, che funziona come un canale o poro ionico e la cui attività è regolata dalla policistina, codificata dal PKD1. La diagnosi è possibile dalla combinazione genetica ed esame ecografico. La presenza di almeno 2 cisti prima dei 30 anni, 2 cisti in ogni singolo rene tra i 30 e i 60 anni e 4 cisti in ogni rene dopo i 60 anni permette di accertare la diagnosi di ADPKD. Nella forma usuale collegata al gene PKD1, l’ecografia è capace di determinare il 60% di bambini affetti prima dei 5 anni di età e l’80% oltre questa età; mentre nella forma collegata al gene PKD2, solo il 50% di bambini affetti erano determinabili prima dei 15 anni; ma l’affidabilità dell’ecografia è del 100% ai 30 anni di età nelle due forme. Malattia Policistica Autosomica Recessiva La malattia policistica autosomica recessiva (ARPKD) è una malattia rara con un’incidenza approssimativa da 1/10.000 a 1/40.000. Le lesioni renali sono caratterizzate da dilatazione dei tubuli collettori e sono sempre accompagnate da fibrosi epatica e anomala proliferazione dei dotti biliari. La malattia è stata distinta nel 1971 da Blyth e Ockenden in quattro entità cliniche, definite forme perinatale, neonatale, infantile e giovanile, sulla base dell’età di presentazione e della diversa entità di coinvolgimento renale ed epatico. L’ipotesi è che lo stesso gene determini lesioni a livello renale ed epatico: nei casi in cui la malattia si presenta nei più giovani vi è una predominanza delle lesioni renali, mentre quando si presenta nei meno giovani vi è una più importante malattia epatica. La diagnosi è abitualmente ecografica. Addirittura l’ecografia gestazionale può rilevare oligoidramnios, una vescica vuota, e reni aumentati di volume ed iperecogeni con scarsa differenziazione cortico-midollare, che sono il reperto più caratteristico nel neonato e nel bambino più piccolo. Talvolta l’ecogenicità della midollare renale, in bambini più grandi, può dapprima suggerire una nefrocalcinosi. L’esordio clinico varia a secondo dell’epoca di comparsa. Alcuni neonati, dato il notevole aumento del volume dei reni ed il possibile oligoidramnios, possono presentare problemi respiratori (ipoplasia polmonare, distress respiratorio, atelettasie, pneumotorace) e rischio di morte. In questi neonati, spesso, la funzione renale è molto compromessa con rapido decorso in insufficienza renale terminale. Altri bambini possono avere una normale funzione renale durante il periodo neonatale con progressivo deterioramento negli anni successivi. Il segno di presentazione più comune è la presenza di masse addominali dovute all’aumento di volume dei reni, che possono raggiungere dimensioni enormi. Occasionalmente il bambino può presentare ematuria, proteinuria, ipertensione arteriosa o infezioni delle vie urinarie: quest’ultima rappresenta una complicazione frequente. Dato il coinvolgimento dei tubuli collettori, una perdita della capacità di concentrazione urinaria con polidipsia può essere la caratteristica clinica iniziale, mentre la funzione di acidificazione urinaria tende a danneggiarsi più tardi nel decorso della malattia. L’insufficienza renale terminale normalmente si sviluppa prima dell’età adulta in circa 1/3 dei pazienti. Il trattamento dialitico preferito è quello peritoneale. Occasionalmente, specialmente in bambini molto piccoli, la nefrectomia è necessaria dato il volume dei reni che occupano lo spazio addominale, prima di intraprendere la dialisi peritoneale. Nel bambino più grande possono comparire i segni della fibrosi epatica; epatomegalia, sanguinamento delle varici esofagee, trombosi portale. Abitualmente i test di funzione epatica sono normali. Cisti epatiche sono presenti in circa il 10% dei soggetti affetti. Il quadro istologico renale è abbastanza caratteristico, almeno in fase iniziale. Nell’ARPKD sono presenti numerose cisti fusiformi, che si estendono radialmente dalla corticale alla midollare derivando dai tubuli distali e dai collettori, mentre nella forma dominante le cisti derivano da ogni segmento del neurone. Il gene della ARPKD è stato mappato sul braccio lungo del cromosoma 6 (6p21). La proteina prodotta, fibrocistina è stato riscontrata nel ciglio primario e centrosoma delle cellule epiteliali renali con il ruolo di mediare la differenziazione terminale dei tubuli collettori. La stessa proteina regola la formazione dei dotti biliari intraepatici. La diagnosi prenatale ecografica è possibile dalla 14^ settimana di gestazione, ma spesso le alterazioni renali compaiono tardivamente dopo la 30^settimana. La diagnosi precoce, tuttavia, non necessariamente predice un esito fatale. E’ possibile effettuare diagnosi prenatale genetica in caso di anamnesi familiare positiva per ARPKD. Nefronoftisi La nefronoftisi (NPH) è una malattia renale cronica che progredisce inesorabilmente verso l’insufficienza renale terminale entro l’età adolescente e abitualmente prima dei 25 anni. La malattia è quindi raramente osservata nell’adulto rappresenta, pertanto, una delle più comuni cause di insufficienza renale terminale in età pediatrica, con un’incidenza del 10-15%, ed è la terza malattia renale ereditaria nelle casistiche pediatriche di dialisi e trapianto. Uno dei problemi più significativi per la diagnosi precoce di questa malattia è che i segni e i sintomi sono poco evidenti nei primi anni di vita, cosicchè pochi casi vengono diagnosticati prima che si manifesti l’insufficienza renale. Poliuria, polidipsia, enuresi compaiono intorno ai 6 anni e sono successivamente ma rapidamente seguiti dalle complicanze tipiche dell’insufficienza renale, come il ritardo staturale e/o l’anemia. L’ecografia è il mezzo diagnostico strumentale migliore per porre un sospetto diagnostico: nei casi in cui le cisti sono assenti sono indicative immagini di reni iperecogeni, di dimensioni lievemente ridotte. Nel 70% dei casi sono visibili cisti di diametro variabile da 1 a 15 mm, soprattutto alla giunzione corticomidollare e nella midollare. Le cisti compaiono tardivamente, ma possono essere osservate anche in fase precoce di malattia. Questa è una caratteristica che la distingue abbastanza dalla malattia renale policistica dominante e recessiva, dove i reni sono ingranditi e le cisti sono distribuite uniformemente. L’esame istologico dimostra nell’interstizio infiltrazione di cellule linfoistiocitiche, sclerosi, atrofia e dilatazione tubulare; accanto a glomeruli completamente sclerotici si osservano glomeruli normali. Il quadro in MO è simile a quello di un’aspecifica nefropatia tubulo interstiziale cronica, se si esclude un particolare ispessimento della membrana tubulare. La ME conferma l’ispessimento della membrana basale dei tubuli accompagnata da attenuazione, frammentazione e lamellazione della stessa. La modalità di trasmissione della NPH è autosomica recessiva. Sono stati finora identificati 6 locus genetici responsabili della nefronoftisi in maniera isolata o in associazione ad altre anomalie extrarenali. Tuttavia, si distinguono al momento 3 differenti forme di nefronoftisi: giovanile (NPH1), infantile (NPH2), adolescenziale (NPH3). La Nefronoftisi giovanile, che è anche denominata nefronoftisi tipo 1 (NPH1), costituisce la forma più frequente. Il locus del gene è localizzato al cromosoma 2q12-q13. Poliuria, polidipsia, diminuita capacità di concentrazione urinaria e secondaria enuresi sono i sintomi di esordio nell’80% dei casi e si presentano tra i 4 e i 6 anni di età. Anemia e ritardo di crescita compaiono successivamente e sono molto evidenti. L’ipertensione arteriosa è rara. L’insufficienza renale cronica pre-terminale viene usualmente raggiunta in media a 13 anni. Un secondo locus genetico (NPHP2) per la nefronoftisi è stato localizzato sul cromosoma 9q22-q31. Questa forma di malattia è denominata nefronoftisi infantile dovuto al suo possibile esordio prenatale, perinatale o infantile. In questa forma, pertanto, il decorso verso l’insufficienza renale terminale è più rapido ed avviene nella maggioranza dei casi nei primi 3 anni di vita. Recentemente, un terzo locus genetico (NPHP3) per la nefronoftisi è stato localizzato sul cromosoma 3q21-q22. Questa variante della malattia è denominata nefronoftisi adolescenziale (NPH3), dato che l’esordio dell’insufficienza renale cronica avviene circa 6 anni più tardi della forma giovanile NPH1, con raggiungimento dell’insufficienza renale terminale in media a 19 anni. Varie anomalie extrarenali sono state descritte in associazione alla nefronoftisi. Il coinvolgimento di organi extrarenali è esclusivo della forma giovanile NPH1. Infatti la nefronoftisi può avvenire in combinazione con l’aprassia motoria oculare tipo Cogan, con la retinite pigmentosa nella sindrome Senior-Loken, con il coloboma del nervo ottico e l’aplasia del verme cerebellare nella sindrome di Joubert, con la distrofia toracica nella sindrome di Jeune, con alterazioni retiniche e polidattilia nella sindrome di Bardet-Biedl, e con la fibrosi epatica isolata o in associazione alle caratteristiche delle precedenti sindromi. La diagnosi differenziale principale della nefronoftisi è con la malattia cistica della midollare (MCKD). Un tempo le due malattie si ritenevano un unico complesso nefronoftisi/malattia cistica della midollare, poiché sono istologicamente indistinguibili. La localizzazione delle cisti è la stessa e, come nella NPH, le cisti compaiono tardivamente. Però, la malattia cistica della midollare ha una progressione lenta e l’insufficienza renale terminale è abitualmente raggiunta in età adulta. Le associazioni extrarenali sono state raramente descritte. In alcune famiglie è stata riportata presenza di iperuricemia e artrite gottosa. La differente modalità di trasmissione, autosomica dominante per la malattia cistica della midollare, differenzia chiaramente questa forma dalla NPH. Negli ultimi anni, un locus genetico per la MCKD è stato localizzato sul cromosoma 1q21. In questa forma di malattia, definita MCKD1, l’esordio dell’insufficienza renale cronica avviene mediamente intorno ai 60 anni. Successivamente, un secondo locus genetico per la malattia denominata MCKD2 è stato localizzato al cromosoma 16p12. In questa variante, l’insufficienza renale cronica si sviluppa più precocemente, ad un’età media di 32 anni. Diagnosi precoce e prospettive terapeutiche La diagnostica per immagini, in modo particolare la diffusione delle valutazioni ecografiche, con il completamento di studi genetici di linkage, è certamente di aiuto nel poter identificare i portatori di queste malattie cistiche renali ereditarie prima del manifestarsi dei sintomi. Inoltre la ricerca e l’identificazione della malattia in fase pre-sintomatica dà la possibilità di riconoscere e trattare precocemente le complicanze (ipertensione, infezioni delle vie urinarie, riduzione della funzione renale). Infatti al momento attuale non esiste un trattamento specifico. Il rallentamento della progressione delle malattie cistiche renali ereditarie verso l’insufficienza renale cronica è possibile con provvedimenti dietetici e controllo dell’ipertensione. Numerosi trials sull’effetto degli ACE inibitori nel rallentamento della progressione del danno renale sono in corso, però con risultati per ora dubbi. Pertanto la terapia è sintomatica ed è diretta al trattamento dell’ipertensione, se presente, alla correzione di squilibri elettrolitici e del metabolismo acido-base. Infatti si può avere un’ipokaliemia per la poliuria che deve essere corretta con supplementi di potassio. L’acidosi metabolica è corretta con supplementi di sodio bicarbonato, e l’osteodistrofia e l’iperparatiroidismo secondario devono essere trattati con adeguato apporto di calcio, restrizione o farmaci leganti fosforo e terapia con vitamina D. L’anemia può essere corretta con l’eritropoietina ed il ritardo di crescita può necessitare la somministrazione di ormone della crescita. Un adeguato supporto calorico nutrizionale è necessario. Il trattamento dialitico può essere effettuato sia con metodica dialitica peritoneale, preferita abitualmente nei bambini molto piccoli, oppure con l’emodialisi. I risultati del trapianto renale in bambini con malattie cistiche renali ereditarie sono buoni, senza particolari complicanze significative rispetto ad altre patologie responsabili di trapianto renale. Studi sperimentali, i cui risultati non sono ancora definitivi, avrebbero dimostrato una riduzione dell’evoluzione delle cisti mediante l’uso di inibitori del recettore dell’Epithelial Growth Factor (EGF) e della tirosino-chinasi o del recettore della vasopressina. Infatti recenti studi in modelli murini hanno indicato che un aumentato accumulo cellulare di AMPc e sovraespressione del recettore V2 della vasopressina sono caratteristiche comuni delle malattie cistiche renali. Inoltre è stato riscontrato una riduzione del volume del fegato policistico in qualche paziente trapianto di rene dopo terapia immunosoppressiva con rapamicina. La terapia genica rappresenta lo sforzo culturale maggiore. E’ certamente una strada difficile e ancora lunga, ma, almeno sperimentalmente in alcuni modelli murini, è già una realtà, sebbene con dubbi risultati. In conclusione le malattie cistiche renali ereditarie rappresentano un ampia variabilità clinica ma con una possibile unitaria patogenesi. Non sono al momento disponibili terapie specifiche. Pertanto è importante effettuare una precisa diagnosi con un attento follow-up presso centri specialistici per eseguire la terapia più appropriata ed evitare complicanze a lungo tempo. Bibliografia 1) Yoder BK. Role of primary cilia in the pathogenesis of polycystic kidney disease. J Am Soc Nephrol. 2007; 18:1381-1388. 2) Hildebrandt F, Attanasio M, Otto E. Nephronophthisis: disease mechanisms of a ciliopathy. J Am Soc Nephrol. 2009; 20: 23-35 3) Hildebrandt F, Zhou W. Nephronophthisis-associated ciliopathies. J Am Soc Nephrol 2007; 18: 1855-1871 4) Bacallao RL, McNeill H. Cystic kidney diseases and planar cell polarity signaling. Clin Genet. 2009; 75: 107-117. 5) Guay-Woodford LM. Renal cystic diseases: diverse phenotypes converge on the cilium/centrosome complex. Pediatr Nephrol. 2006; 21:1369-1376 6) Siroky BJ, Guay-Woodford LM. Renal cystic disease: the role of the primary cilium/centrosome complex in pathogenesis. Adv Chronic Kidney Dis. 2006; 13:131-137. 7) Hildebrandt F, Otto E. Cilia and centrosomes: a unifying pathogenic concept for cystic kidney disease? Nat Rev Genet. 2005; 6: 928-940. 8) Smith LA, Bukanov NO, Husson H, Russo RJ, Barry TC, Taylor AL, Beier DR, Ibraghimov-Beskrovnaya O.Development of polycystic kidney disease in juvenile cystic kidney mice: insights into pathogenesis, ciliary abnormalities, and common features with human disease. J Am Soc Nephrol. 2006; 17: 2821-2831. 9) Gunay-Aygun M, Parisi MA, Doherty D, Tuchman M, Tsilou E, Kleiner DE, Huizing M, Turkbey B, Choyke P, Guay-Woodford L, Heller T, Szymanska K, Johnson CA, Glass I, Gahl WA. MKS3-related ciliopathy with features of autosomal recessive polycystic kidney disease, nephronophthisis, and Joubert Syndrome. J Pediatr. 2009; 155: 386-392 10) Planells-Cases R, Jentsch TJ. Chloride channelopathies. Biochim Biophys Acta. 2009; 1792:173-189. 11) Rohatgi R. Clinical manifestations of hereditary cystic kidney disease. Front Biosci. 2008; 13:4175-4197. 12) Hildebrandt F. Renal cystic disease. Curr Opin Pediatr. 1999; 11:141-151. 13) Bergmann C, Frank V, Küpper F, Kamitz D, Hanten J, Berges P, Mager S, Moser M, Kirfel J, Büttner R, Senderek J, Zerres K. Diagnosis, pathogenesis, and treatment prospects in cystic kidney disease. Mol Diagn Ther. 2006;10:163-174. 14) Müller D, Klopocki E, Neumann LM, Mundlos S, Taupitz M, Schulze I, Ropers HH, Querfeld U, Ullmann R. A complex phenotype with cystic renal disease. Kidney Int. 2006; 70:1656-1660. 15) Torres VE, Harris PC. Mechanisms of Disease: autosomal dominant and recessive polycystic kidney diseases. Nat Clin Pract Nephrol. 2006; 2:40-55. 16) Harris PC. 2008 Homer W. Smith Award: insights into the pathogenesis of polycystic kidney disease from gene discovery. J Am Soc Nephrol. 2009; 20:1188-1198. 17) Guay-Woodford LM, Desmond RA. Autosomal recessive polycystic kidney disease: the clinical experience in North America. Pediatrics. 2003; 111:1072-1080. 18) Wilson PD. Mouse models of polycystic kidney disease. Curr Top Dev Biol. 2008; 84:311-50. 19) Garcia-Gonzalez MA, Menezes LF, Piontek KB, Kaimori J, Huso DL, Watnick T, Onuchic LF, Guay-Woodford LM, Germino GG. Genetic interaction studies link autosomal dominant and recessive polycystic kidney disease in a common pathway. Hum Mol Genet. 2007; 16:1940-1950. 20) Harris PC, Bae KT, Rossetti S, Torres VE, Grantham JJ, Chapman AB, Guay-Woodford LM, King BF, Wetzel LH, Baumgarten DA, Kenney PJ, Consugar M, Klahr S, Bennett WM, Meyers CM, Zhang QJ, Thompson PA, Zhu F, Miller JP. Cyst number but not the rate of cystic growth is associated with the mutated gene in autosomal dominant polycystic kidney disease. J Am Soc Nephrol. 2006; 17: 3013-3019. 21) Grantham JJ, Torres VE, Chapman AB, Guay-Woodford LM, Bae KT, King BF Jr, Wetzel LH, Baumgarten DA, Kenney PJ, Harris PC, Klahr S, Bennett WM, Hirschman GN, Meyers CM, Zhang X, Zhu F, Miller JP; CRISP Investigators. Volume progression in polycystic kidney disease. N Engl J Med. 2006; 18; 354:2122-2130. 22) O'Neill WC, Robbin ML, Bae KT, Grantham JJ, Chapman AB, Guay-Woodford LM, Torres VE, King BF, Wetzel LH, Thompson PA, Miller JP. Sonographic assessment of the severity and progression of autosomal dominant polycystic kidney disease: the Consortium of Renal Imaging Studies in Polycystic Kidney Disease (CRISP). Am J Kidney Dis. 2005; 46:1058-1064. 23) Fliegauf M, Horvath J, von Schnakenburg C, Olbrich H, Müller D, Thumfart J, Schermer B, Pazour GJ, Neumann HP, Zentgraf H, Benzing T, Omran H. Nephrocystin specifically localizes to the transition zone of renal and respiratory cilia and photoreceptor connecting cilia. J Am Soc Nephrol. 2006; 17: 2424-2433. 24) Otto EA, Schermer B, Obara T, O'Toole JF, Hiller KS, Mueller AM, Ruf RG, Hoefele J, Beekmann F, Landau D, Foreman JW, Goodship JA, Strachan T, Kispert A, Wolf MT, Gagnadoux MF, Nivet H, Antignac C, Walz G, Drummond IA, Benzing T, Hildebrandt F. Mutations in INVS encoding inversin cause nephronophthisis type 2, linking renal cystic disease to the function of primary cilia and left-right axis determination. Nat Genet. 2003; 34: 413-420. 25) Patel V, Chowdhury R, Igarashi P. Advances in the pathogenesis and treatment of polycystic kidney disease. Curr Opin Nephrol Hypertens. 2009; 18:99-106. 26) Guay-Woodford LM. Murine models of polycystic kidney disease: molecular and therapeutic insights. Am J Physiol Renal Physiol. 2003; 285: F1034-1049. 27) Gunay-Aygun M, Avner ED, Bacallao RL, Choyke PL, Flynn JT, Germino GG, Guay-Woodford L, Harris P, Heller T, Ingelfinger J, Kaskel F, Kleta R, LaRusso NF, Mohan P, Pazour GJ, Shneider BL, Torres VE, Wilson P, Zak C, Zhou J, Gahl WA. Autosomal recessive polycystic kidney disease and congenital hepatic fibrosis: summary statement of a first National Institutes of Health/Office of Rare Diseases conference. J Pediatr. 2006; 149:159-164. 28) Verkman AS, Galietta LJ. Chloride channels as drug targets. Nat Rev Drug Discov. 2009;8:153-171. 29) Qian Q, Du H, King BF, Kumar S, Dean PG, Cosio FG, Torres VE. Sirolimus reduces polycistic liver volume in ADPKD patients. J Am Soc Nephrol 2008; 19: 631-638. Trimestrale di divulgazione scientifica dell'Associazione Pediatrica di Immunologia e Genetica Legge 7 marzo 2001, n. 62 - Registro della Stampa Tribunale di Messina n. 3/09 - 11 maggio 2009 Direttore scientifico Carmelo Salpietro - Direttore responsabile Giuseppe Micali - Segreteria redazione Basilia Piraino - Piera Vicchio Direzione-Redazione: UOC Genetica e Immunologia Pediatrica - AOU Policlicnico Messina www.geneticapediatrica.it/rigip